Эпилептогенным действием что это
Поскольку тип припадков связан прежде всего с формой эпилепсии, возникает вопрос, не зависят ли изменения психики при эпилепсии от формы последней. Нами в этом плане был предпринят специальный анализ. Суммарные результаты приведены ранее. Среди верифицированных форм эпилепсии первое место по частоте интеллектуально-мнестических изменений занимает ВЭ, второе—ДЭ и последнее—ПГЭ.
Такова же последовательность днсфорнй и психозов. А ведь именно при ПГЭ припадки всегда имеют генерализованный, в том числе часто судорожный характер. У 61,5% больных ПГЭ, находившихся под нашим наблюдением, отмечен полиморфизм припадков в виде сочетания судорожных и бессудорожных форм.
Следовательно, дело не только в судорожном характере и полиморфизме припадков, с которыми обычно связываются нарушения психических функций при эпилепсии. Очевидно, не меньшее, а, по-видимому, большее значение, чем только наличие судорожных и полиморфных припадков, имеет существование эпилептогенного поражения и в особенности его локализация.
Эпилептогенные поражения наиболее значимы при их расположении в лимбической системе, т. е. при ВЭ, а по экстенсивности часто наиболее значительны при ДЭ.
A. Matthes (1984), анализируя влияние формы эпилепсии на психический статус больного, указывает, с одной стороны, на детские формы (такие, как младенческий спазм с тяжелыми нарушениями психики), с другой — на формы со значительной ролью генетических факторов (пикноэпилепсия и миоклоническая юношеская эпилепсия), при которых среди личностных особенностей могут доминировать экстраверснвные изменения с негативной окраской: легкомыслие, ненадежность, неупорядоченность жизни, колебания настроения и пр.
Автор подчеркивает, что обстоятельность, педантизм, упрямство и своенравие характерны для ВЭ. Подобное мнение высказывают и другие исследователи. F. Gibbs и Н. Gastaut в 1954 г. выдвинули гипотезу о том, что изменения психики при эпилепсии в большинстве случаев есть проявление синдрома височной доли. В настоящее время эту концепцию поддерживают большинство исследователей.
Таким образом, наличие выраженного эпилептогенного поражения, его локализация в меднобазальных отделах больших полушарий и форма заболевания являются существенными факторами, влияющими на возникновение изменений психики у больных эпилепсией. К этому следует добавить, что, по-видимому, сосудисто-аноксические изменения, сопровождающие прежде всего судорожный эпилептический припадок, наиболее значительны в регионе эпилептогенного поражения. Определенную роль играет его латералнзацня.
По данным литературы, левосторонним поражениям свойственны психастеноподобные черты в виде нерешительности и неуверенности в себе. В этих случаях выраженная ригидность психических процессов сочетается с тяжеловесностью и вязкостью — моторной и речевой, эмоциональной скудностью и торпидностью аффекта, ипохондричностью я повышенной готовностью к сверхценным образованиям.
Б. М. Рачков н С. Л. Яцук (1984) указывают на преобладание экстравертированных дисфорических состояний в структуре аффективных нарушений у больных с левосторонними и интравертированных—у больных с правосторонними очагами. D. Bear и P. Fedio (1977) установлено, что при правополушарных эпилептических очагах больные отличаются такими чертами, как возбудимость, приподнятое настроение, эксцентричность либо, наоборот, уныние, подавленное настроение. Больным с левополушарными очагами свойственны умственная «жвачка», религиозность, философские интересы и т. д.
Что такое эпилепсия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Казенных Т. В., психиатра со стажем в 27 лет.
Определение болезни. Причины заболевания
Эпилепсия известна человечеству давно — первые свидетельства о ней относятся к 4000 до н.э. Заболевание является серьёзной социальной проблемой, так как недостаток информирования об эпилепсии способствует непониманию, страху перед симптомами у окружающих и дискриминации больных.
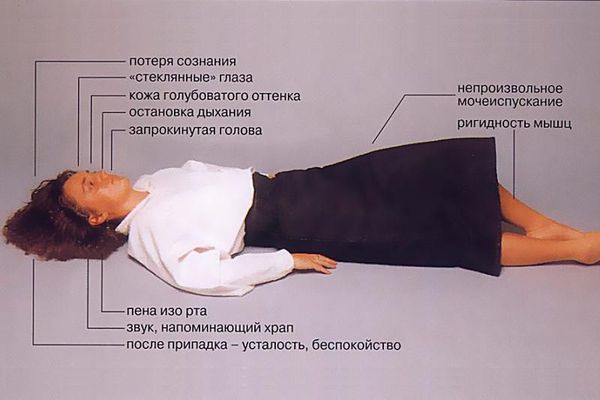
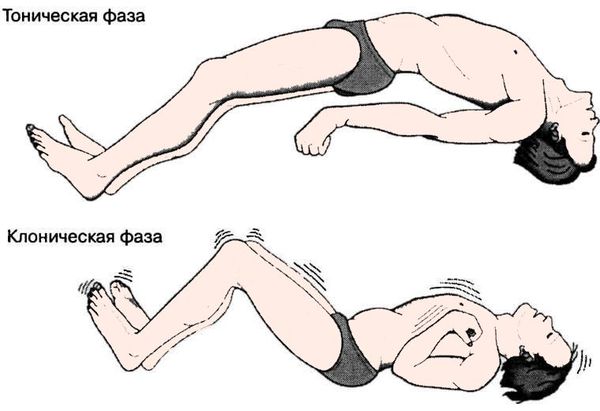
Заболевание проявляется в виде кратковременных непроизвольных судорог в какой-либо части тела, либо же судороги затрагивают всё тело целиком. Иногда приступы сопровождаются потерей сознания и утратой контроля над функциями кишечника или мочевого пузыря. Припадки могут иметь форму как незначительных провалов в памяти и мышечных спазмов, так и тяжелых, продолжительных конвульсий.
Люди с эпилепсией чаще получают ушибы и переломы, связанные с припадками. У них также чаще встречаются тревожные расстройства и депрессия. Кроме того у пациентов с эпилепсией повышен риск преждевременной смерти в результате падений, утопления и ожогов.
Причины возникновения эпилепсии
Существует множество факторов, приводящих к возникновению спонтанной биоэлектрической активности (нейрональных разрядов), которые приводят к повторным эпилептическим припадкам. К причинам эпилепсии относят структурные, генетические, инфекционные, метаболические, иммунные и неизвестные этиологические факторы, к примеру:
Спровоцировать приступ эпилепсии при некоторых её видах может дефицит сна, приём алкоголя, гипервентиляция, сенсорные (чувственные стимулы): мигающий свет, изменения температуры, громкие звуки.
В зависимости от того, что именно вызывает эпилептические приступы, выделяют несколько видов патологии:
Клинические проявления идиопатической эпилепсии начинаются в детском возрасте. Чаще всего структурные изменения мозга отсутствуют, но имеется высокая активность нейронов. Нет и выраженного когнитивного дефекта. Прогноз при этой форме эпилепсии чаще благоприятен, пациенты хорошо себя чувствуют на антиэпилептических препаратах, которые значительно уменьшают количество приступов и позволяют добиться длительной ремиссии.
При симптоматической эпилепсии всегда есть органическая причина — кисты, опухоли головного мозга, пороки развития, неврологические инфекции, инсульты, а также изменения мозга в результате наркотической или алкогольной зависимости.
Также возможно проявление симптоматической эпилепсии в рамках наследственных заболеваний — их известно около 160. Чаще такие заболевания предполагают умственную отсталость с аутосомно-рецессивным типом наследования, когда носителями генов являются оба родителя.
При криптогенной эпилепсии выделить причину возникновения не удается даже при очень тщательном обследовании. Криптогенная эпилепсия — это одна из самых сложных хронических патологий ЦНС, развитие которой обусловлено неустановленными или неопределенными причинами. Заболевание проявляется регулярно повторяющимися специфическими припадками. Длительное течение обуславливает присоединение психических расстройств, снижаются когнитивные способности, присоединяется психотическая симптоматика.
Следует понимать, что появление однократного судорожного приступа хоть и является настораживающим симптомом, не всегда говорит о наличии эпилепсии. Врач вправе рассматривать этот диагноз, если у пациента случалось два и более приступа.
Симптомы эпилепсии
По продолжительности и возможной причине возникновения выделяют:
Эпилептический приступ может протекать единично или серией приступов, между которыми человек не приходит в себя и не восстанавливается полностью. Приступ может сопровождаться судорогами или протекать без них.
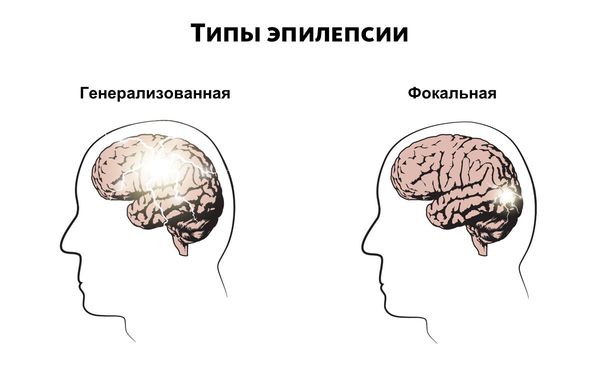
По клиническим проявлениям выделяют генерализованные и парциальные припадки.
Парциальные припадки также называют фокальными или локальными приступами. Приступы могут протекать по-разному в зависимости от того, какой участок мозга затрагивает нарушение и как далеко оно распространяется. К симптомам относятся потеря ориентации, нарушения движения, ощущений (включая зрение, слух и вкус), настроения или других когнитивных функций.
К неклассифицируемым эпилептическим припадкам относят приступы со клиническими проявлениями, не относящимися к вышеперечисленным категориям, например, приступы с ритмичным движением глаз, жевательными движениями челюстями и плавательными движениями конечностями.
Патогенез эпилепсии
В настоящее время существует гипотеза возникновения эпилепсии, включающая комплекс нейрохимических, нейроморфологических и нейрофизиологических нарушений, приводящих к развитию заболевания.
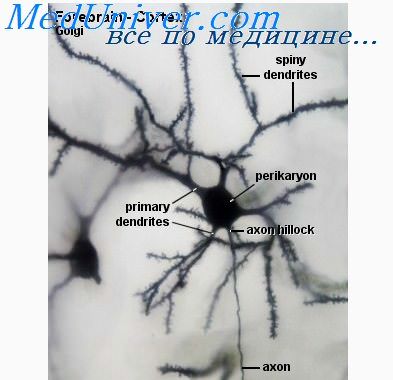
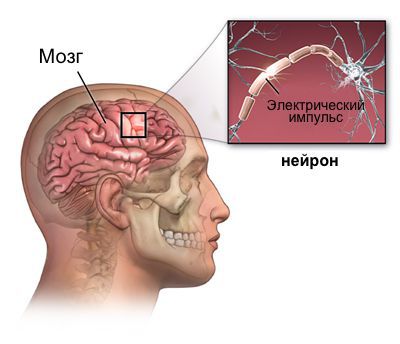
Очаг эпилептической активности представляет собой нейронную сеть, имеющую в своём составе эпилептические нейроны. Эти нейроны характеризуются нестабильностью мембран, что способствует их спонтанному или провоцируемому электрическому возбуждению, что в результате вызывает симптоматику эпиприпадка.
Классификация и стадии развития эпилепсии
Классификация эпилепсий предусматривает несколько уровней:
Различают несколько проявлений эпилепсии: идиопатическую эпилепсию, при которой различного типа припадки — основное и главное проявление заболевания, и эпилептический синдром, когда припадки являются одним из симптомов другого заболевания.
Также эпилепсия как болезнь или синдром может проявляться:
Эпилепсия и эпилептические синдромы подразделяется на следующие виды Комиссией по классификации и терминологии Международной противоэпилептической лиги (1989 год): [21]
Связанные с локализацией эпилепсии и синдромы
Генерализованные эпилепсии и синдромы
Эпилепсии и синдромы, не определенные относительно того, являются ли они фокальными или генерализованными
Специальные синдромы
Классификация эпилепсии постоянно развиваются: прогресс генетики приводит к открытию новых причин заболевания.
Осложнения эпилепсии
При эпилепсии возможны следующие осложнения:
Аспирационная пневмония — одно из самых опасных осложнений. Во время приступа у больного эпилепсией может быть рвота, он может заглотнуть рвотные массы и пищу. При аспирационной пневмонии в начальном периоде больного беспокоит сухой непродуктивный кашель, общая слабость и незначительное повышение температуры тела. При развитии осложнения температура повышается до значительных цифр, присоединяется боль в груди и озноб, а кашель сопровождается пенистой мокротой с кровью. Через 2 недели в легком образуется абсцесс и диагностируется эмпиема (значительное скопление гноя) плевры.
Диагностика эпилепсии
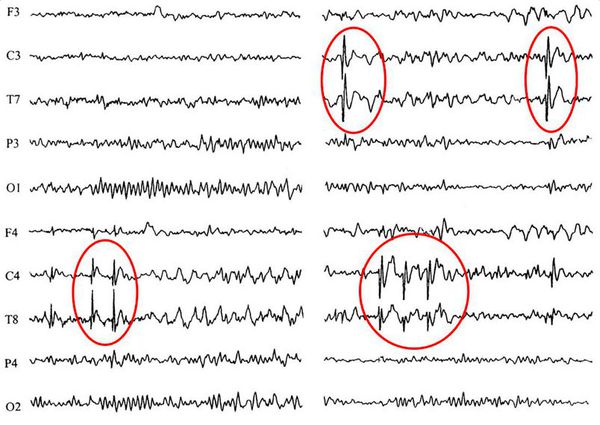
Диагностические возможности в настоящее время весьма широки, они позволяют точно установить, страдает пациент эпилепсией или приступ является следствием другого расстройства. Для этого проводятся прежде всего инструментальные обследования, которые имеют решающее значение в диагностике и определении типа припадка.
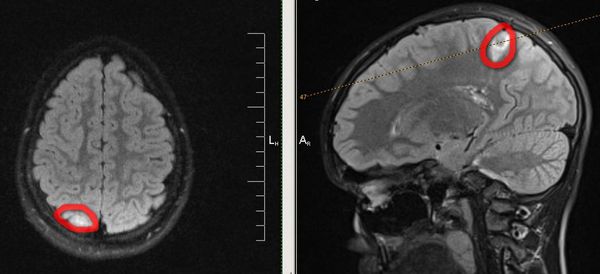
КТ и МРТ головного мозга. Основополагающими методами диагностики эпилепсии являются методы визуальной диагностики — компьютерная и магнитно-резонансная томография, а также ПЭТ — позитронно-эмиссионная томография. Они позволяют выявить имеющийся у больного органический субстрат (опухоли, кисты, сосудистые мальформации или аневризмы), оценить его функцию и структуру, а иногда выявить очаги аномальной электрической активности, которые встречаются при эпилепсии.
В некоторых случаях врачи могут применять экспериментальные методы диагностики, например, МЭГ (магнитоэнцефалографию). Метод представляет собой вид энцефалографии, который позволяет оценивать структуру и функции головного мозга. При МЭГ регистрируются магнитные сигналы нейронов, что позволяет наблюдать за активностью мозга с разных точек во времени. Этот метод не требует применения электродов, а также позволяет оценивать сигналы из глубоких структур мозга, где ЭЭГ малоэффективна. Также применяется такой метод, как резонансная спектроскопия, которая позволяет выявлять нарушения биохимических процессов в ткани мозга. Данное обследование проводится 1 раз в 3-4 года, иногда чаще при необходимости наблюдения за динамикой развития образования.
Очень важен анамнез заболевания, позволяющий на основе расспроса пациента узнать подробности начала и развития заболевания, его длительность, характер течения, наличие наследственной предрасположенности к эпилепсии. Чрезвычайно важно описание самих пароксизмов, их частота, описание, наличие факторов, способствующих возникновению приступов. Такой расспрос позволяет врачу определить тип приступов, а также предположить, какая область головного мозга может быть поражена.
Анализы крови необходимо проводить не реже 1 раза в 3 месяца с целью оценки действия на организм пациента с эпилепсией противоэпилептических средств. Кроме того, больные, принимающие соли вальпроевой кислоты, обязательно отслеживают значение тромбоцитов, так как тромбоцитопения (снижение их количество) — одно из возможных побочных явлений, наблюдающихся при приёме вальпроатов. Анализы крови помогают оценить врачу действие других этиологических факторов (инфекция, отравление свинцом, анемия, сахарный диабет), а также помогают при оценке вклада генетических факторов.
Лечение эпилепсии
Лечения эпилепсии — сложный длительный и динамичный процесс, основная цель которого состоит в предотвращении развития приступов. Он должен соответствовать следующим принципам: индивидуальность, длительность, регулярность, непрерывность, динамичность и комплексность.
Лекарственная терапия
Хирургическое лечение
Лечение может включать инструментальное устранение причин эпилептических синдромов: опухолей и кровоизлияний.
Операции применяются также в тех случаях, когда припадки не поддаются лекарственному лечению или угрожают жизни пациента. Удаление эпилептогенного очага предполагает устранение участка мозга, виновного в возникновении эпиприпадков, или его изоляции от остальных участков мозга. При парциальных припадках в тех случаях, когда медикаменты не дают эффекта, имплантируют электростимулятор, раздражающий блуждающий нерв и подавляющий развитие припадков.
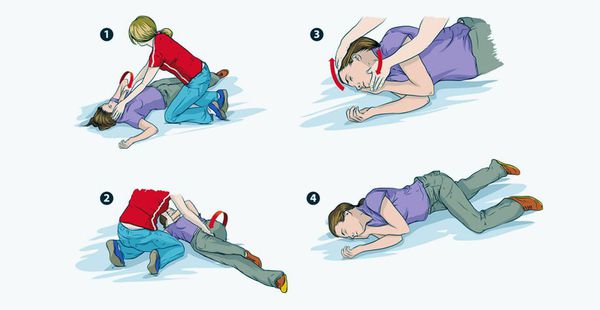
Первая помощь при приступе эпилепсии
Действия, которые ни в коем случае нельзя совершать во время приступа эпилепсии (несмотря на распространённые стереотипы):
Во время приступа стоит положить под голову что-то мягкое, например, свёрнутую куртку. Снять очки, расслабить галстук, после окончания приступа перевернуть человека на бок (чтобы избежать западения корня языка). Важно засечь время, когда начался приступ, так как информация об этом может стать важной для лечащего врача.
Приступ эпилепсии является поводом для вызова скорой. Оставайтесь с человеком до момента, как он придёт в сознание, после предложите свою помощь — он будет чувствовать себя растерянно.
Прогноз. Профилактика
У каждого пациента заболевание протекает по-разному, чаще всего прогноз зависит от того, насколько рано оно началось, как часто бывают приступы и насколько выражены коморбидные психические расстройства. Эпилептологи говорят о стойкой терапевтической ремиссии в том случае, если на протяжении 3-4 лет у пациента нет любого вида приступов. В большинстве случаев пациент возвращается к своей привычной жизни, продолжает работать, создает семью. Но нужно помнить, что людям с эпилепсией нельзя работать по ночам и нежелательно часто менять часовой пояс и климат. У больных эпилепсией есть ограничения при трудоустройстве — им категорически нельзя работать в шумном душном помещении, на высоте, с движущимися механизмами.
Пациентам с эпилепсией важно соблюдать диету: ограничивать потребление жидкости, приправ, поваренной соли, крепкого кофе и чая. Важно соблюдать режим дня, вовремя ложиться спать, гулять на свежем воздухе, также показаны легкие физические зарядки.
Техника безопасности для пациентов с эпилепсией
Следует переоборудовать дом, где живёт человек с эпилепсией: закрыть острые углы, убрать твёрдые предметы, стеклянные поверхности, беречься кипятка. Пациенту с эпилепсией не стоит работать в одиночестве.
Для сна рекомендуется применять капу, антиудушающую подушку. Вместо ванной стоит принимать душ, так как одна из самых частых причин смерти пациентов с эпилепсией — утопление в ванной. Другие рекомендации для пациентов с эпилепсией:
ЭПИЛЕПТОГЕННЫЙ
Смотреть что такое «ЭПИЛЕПТОГЕННЫЙ» в других словарях:
Эпилептогенный — – характеризующий факторы, которые вызывают эпилепсию или эпилептические припадки. Эпилептогенный очаг см. Эпилепсия … Энциклопедический словарь по психологии и педагогике
ЭПИЛЕПТОГЕННЫЙ — Характеристика факторов, которые вызывают эпилепсию, или обстоятельств, которые приводят к припадкам индивидов, страдающих эпилепсией … Толковый словарь по психологии
Эпилептогенный (Epileptogenic) — обладающий способностью вызывать эпилептические приступы. Источник: Медицинский словарь … Медицинские термины
Очаг эпилептогенный — Локальное морфологическое поражение мозга (рубец, опухоль и т.д.), создающее вокруг перевозбуждение нейронов, то есть эпилептические очаги – один или несколько … Толковый словарь психиатрических терминов
Очаг эпилептогенный — – локальное повреждение головного мозга, способное повлечь формирование функционально активного эпилептического очага … Энциклопедический словарь по психологии и педагогике
Эпилепсия — (греч. epilepsia – схватывание, эпилептический припадок). Хроническое эндогенно органическое заболевание, протекающее с повторяющимися пароксизмальными расстройствами (судорожными и бессудорожными) и формированием слабоумия с характерными… … Толковый словарь психиатрических терминов
Фокальный — (лат. focus – очаг). Относящийся к очагу патологического процесса, функциональному или органическому. Пример первого, эпилептический очаг, второго – эпилептогенный очаг … Толковый словарь психиатрических терминов
Припадки эпилептические височно-латеральные — Простые припадки, характеризующиеся слуховыми галлюцинациями или иллюзиями, зрительными обманами, а в случае эпилептогенного фокуса в доминантном полушарии – расстройствами речи. Если эпилептогенный разряд распространяется на медиальные отделы… … Энциклопедический словарь по психологии и педагогике
ЭПИЛЕПСИЯ — – хроническое заболевание, вызванное поражением ЦНС; проявляется судорожными припадками и специфическими изменениями личности. Судорожные припадки подразделяют на большие и малые. Большой (генерализованный) судорожный припадок остро возникающий… … Энциклопедический словарь по психологии и педагогике
эпилепсия — заболевания неврологического происхождения, характерное периодическими приступами судорог, сопровождающимися различными нарушениями психическими, в, том числе потерей сознания. Словарь практического психолога. М.: АСТ, Харвест. С. Ю. Головин.… … Большая психологическая энциклопедия
PsyAndNeuro.ru
Взаимодействие нейрон-глия в патогенезе эпилепсии
Со времен Гиппократа эпилепсия являлась устрашающей болезнью, которая также ассоциировалась с одержимостью. Однако с момента появления электроэнцефалографии (ЭЭГ) в 1929 году данное заболевание обрело патофизиологическое объяснение в виде появления гиперсинхронных импульсов очага нейронов в центральной нервной системе (ЦНС). Согласно современному международному стандарту, для того, чтобы поставить диагноз эпилепсии, требуется наличие как минимум 2 эпизодов неспровоцированных судорог с интервалом более 24 часов, или 1 эпизода вместе с вероятностью дальнейших припадков, рассчитываемой по риску рецидива после двух неспровоцированных припадков, происходящих в течение следующих 10 лет, или верифицированный диагноз эпилептического синдрома.
Открытие фенобарбитала в 1912 году стало отправной точкой в лечении эпилепсии: препарат был эффективен у 2/3 больных. Однако оставшаяся треть оставалась резистентной к лечению, что дало повод исследовать патогенез эпилепсии: изучение гиперсинхронности и изменений в активности нейронов. Активность нейронов регулируется нейромедиаторами, их обменом, биохимией и связью с ионными каналами. Были попытки привязать эпилепсию к поломке определенного гена, однако в основном заболевание является полигенным.
Были описаны различные биологические изменения в ЦНС, участвующие при эпилептогенезе: глиоз, избыточное воспаление, нарушение проницаемости гематоэнцефалического барьера (ГЭБ), нейродегенерация, аберрантный нейрогенез, аксональная и дендритная пластичность, изменения в нейрональной цепи, структурно-функциональные изменения рецепторов ионных каналов, реорганизация экстрацеллюлярного матрикса и др. Однако надо понимать, что ранее исследователи изучали в основном нейрональную активность и вклад нейронов в эпилептогенез. Далее мы более подробно обсудим некоторые из этих факторов, обсуждая вклад глии и ее влияния на нейроны в процессе патогенеза припадков.
Глиоз
Плотная фиброзная ткань глии, которая образуется в ответ на повреждение ЦНС, называется глиозным рубцом или глиозом. Данный рубец является одним из основных признаков хронической очаговой эпилепсии. При глиозе астроциты и микроглия приобретают патологический вид: гипертрофия клеток и их отростков, увеличение экспрессии белков (виментин, GFAP, CD68), увеличение клеточной пролиферации, а также формирование вязкого межклеточного вещества, богатого хондроитинсульфатом. Такая изменённая глия может влиять на окружающие ее клетки, выбрасывая в пространство цитокины, хемокины, ростовые факторы. До определённого момента такая реакция является адаптационной, однако в дальнейшем воспаление приводит к разрушению нервной ткани.
Вопрос о том, является ли глиоз причиной судорог, остается спорным. Лучшим доказательством связи между глиозом и эпилепсией являются исследования, в которых глиоз был спровоцирован делецией гена интегрина β1 в астроцитах. У животных, подвергшихся эксперименту, были отмечены спонтанные рецидивирующие припадки. Более того астроцит-специфическая делеция гена туберозного склероза Tsc1 вызывает дезорганизацию нервной ткани в виде астроглиоза, что также сопровождается припадками. При болезни Александера, одним из основных симптомов которой являются судороги, присутствует мутация гена GFAP в астроцитах. Данные примеры объясняются тем, что пораженные астроциты в недостаточном количестве вырабатывают глутаматные транспортеры, что ведет к эксайтотоксичности, гибели нейронов и припадкам. Однако есть исследования, не подтверждающие связи глиоза и эпилепсии. К примеру, в одном исследовании резецировали ткани пациентов с очаговой кортикальной дисплазией, где не было найдено глиоза в участках неповрежденной эпилептогенной коры.
Во всяком случае, роль глиоза в патогенезе эпилепсии остается значимой.
Ионный и водный гомеостаз
Активность нейронов зависит от работы Na + и К + каналов. Так как межклеточное вещество (МКВ) в головном мозге очень мало по объему, данные каналы не допускают чрезмерного тока ионов и жидкости в него. Так, например, регуляция калия в МКВ регулируется Na/K-АТФазой, которая обеспечивает отток избыточного калия из МКВ в астроциты.
Предполагают, что нарушения в работе калиевого буфера могут приводить к припадкам. Доказать это можно исследованиями, где потеря гена K ir 4.1, ответственного за экспрессию калиевых каналов, приводила к приобретенной эпилепсии у животных.
Также стоит вспомнить хлор и его ингибирующее действие на рецепторы ГАМК типа А. За транспорт хлора ответственны 2 транспортера: Na/K/Cl и K/Cl. Потеря функции последнего тесно связана с возникновением эпилепсии у людей. Глутамат является одним из факторов влияния на экспрессию и функцию данного транспортера. Избыточное количество глутамата, выделяющегося во время припадка, активирует NMDA рецепторы, что приводит к дефосфорилированию и уменьшению экспрессии K/Cl насоса. При этом отток хлора из клетки уменьшается, что приводит к гипервозбудимости ГАМК рецептора. Тут стоить отметить, что астроциты играют важную роль в регуляции количества глутамата: при повреждении астроцитов повышенное количество глутамата и дизрегуляция ГАМК рецептора приведет к судорогам.
Также активность нейронов связана с током жидкости, который обеспечен белками аквапоринами (АКП). АКП4 экспрессируется на поверхности отростков астроцитов, которые находятся непосредственно у кровеносных сосудов. Изменения в экспрессии данного гена наблюдались в исследованиях у животных, и людей. Также полагают, что АКП4 связан с обменом калия воздействуя на K ir 4.1.
Нейромедиаторы
Увеличенное количество внеклеточного глутамата является маркером эпилептически пораженной ткани и причиной судорог.
Одна из важнейших функций астроцитов в ЦНС – удаление излишек глутамата из МКВ, что обеспечивается двумя Na-зависимыми транспортерами (ЕААТ1 и ЕААТ2). При попадании глутамата в клетку происходит его деградация при помощи дегидрогеназы в альфа-кетоглутарат, вступая затем в цикл Кребса и обеспечивая клетку энергией. Оставшаяся превалирующая часть глутамата при помощи глутамин-синтетазы превращается в глутамин. Далее глутамин выделяется в МКВ, где захватывается нейронами и вступает в глутамат-глутаминовый цикл. В возбужденных нейронах глутамат из данного цикла пакуется в везикулы для дальнейшего выброса, в то время как в ГАМК-ергических тормозных нейронах глутамат переводится в ГАМК. При глиозе астроцитов данная физиологическая цепочка становится патологической, что было продемонстрировано на мышиной модели вирус-индуцированного астроглиоза. В пораженных астроцитах уменьшилось количество глутамин-синтетазы, что уменьшало поставку глутамина для тормозных ГАМК-ергических нейронов, что привело к гипервозбудимости нейронов. В итоге возникали эпилептогенные очаги и припадки.
Последние исследования действительно показывают, что роль глии в патогенезе эпилепсии важна. Однако остается еще множество вопросов, как именно происходит взаимодействие глии и нейронов, и что является первичным: возникновение эпилептогенного очага при разрушенной глии, или разрушенная глия вследствие эпилептогенных нейронов.
Данный перевод является обзорным. Для получения более углубленной информации рекомендуется перейти к оригиналу:
Источник: Patel, D. C., Tewari, B. P., Chaunsali, L., & Sontheimer, H. (2019). Neuron–glia interactions in the pathophysiology of epilepsy. Nature Reviews Neuroscience. doi:10.1038/s41583-019-0126-4