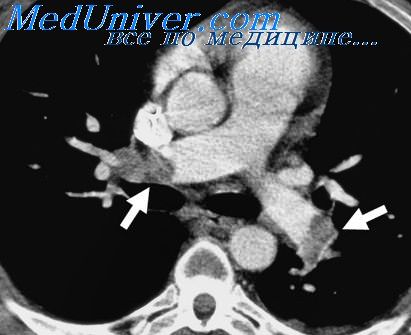
Зонд сердца что это такое
Исследование производится в специально оборудованном рентгеновском кабинете или рентген-операционной.
У взрослых зондирование производится под местной инфильтрационнои анестезией. Премедикация — 20 мг промедола и 0,5 мг атропина за 30 минут до начала анестезии. Эта премедикация может быть дополнена 25—50 мг пипольфена (дипразина). При страхе перед исследованием целесообразно применение 0,2 андаксина (мепротана) или 0,3 триоксазина накануне, перед сном и за час до зондирования.
У детей младшего возраста зондирование производится под внутренним тиопенталовым наркозом (В. С. Савельев, 1961). О. Д. Кузминов и С. А. Счастный (1965) применили при зондировании сердца и ангиопульмонографии у детей наркоз фторотаном.
Введение зонда обычно осуществляется через основную вену (v. basilica) в нижней трети левого плеча. Г. Г. Горовенко, М. М. Петров и Б. М. Брусиловский (1966) считают, что зонд следует вводить со стороны здорового легкого, так как распространенный патологический процесс в легком может привести к столь значительной деформации сосудистой сети соответствующей стороны, что проведение зонда через систему безымянной и верхней полой вен часто оказывается неосуществимым.
Вена обнажается разрезом длиной 4—6 см по внутренней поверхности нижней трети плеча. Из того же доступа обнажается плечевая артерия, которая пунктируется тонкой иглой, чтобы получить артериальную кровь для газового анализа.
Под вену подводят две кетгутовые лигатуры и периферический конец перевязывают. Предварительно необходимо отсепа-ровать идущий рядом с основной веной медиальный кожный нерв предплечья, так как перевязка его вызывает продолжительные боли.
Зонд подбирается соответственно калибру вены, соединяется с системой и заполняется физиологическим раствором с гепарином.
Для предупреждения спазма вены в нее предварительно медленно вводится 10—20 мл 1/2% раствора новокаина. В. С. Савельев (1961), Г. Г. Горовенко с соавт. (1966) рекомендуют с той же целью инфильтрировать раствором новокаина паравенозную клетчатку вплоть до подмышечной впадины.
Вена подтягивается за периферическую лигатуру, надсекается, и в нее вводится зонд. Плавным движением он продвигается на глубину 40—50 см (до верхней полой вены). Дальнейшее проведение зонда осуществляется только под контролем рентгеновского экрана. Изогнутый конец зонда на этапе зондирования вены большого круга — камеры сердца должен быть направлен к внутренней стороне плеча.
Зондирование полостей сердца
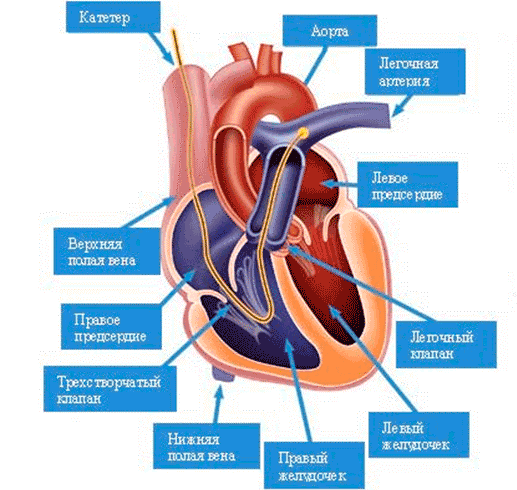
В 1929 году в Эберсвальдской хирургической клинике неподалеку от Берлина немецкий врач Вернер Форсман (1904-1979) впервые применил катетер для исследования анатомических и функциональных особенностей человеческого сердца. В 1956 году он был удостоен Нобелевской премии по физиологии и медицине в области катетеризации сердца совместно с американцем Д.Ричардсом и французом А.Курнаном. В настоящее время создано множество различных сердечных катетеров. С их помощью, а также после выполнения других исследований врач может провести тщательное исследование сердца и его функций.
Когда применяют катетеризацию?
• Диагностика врожденных и приобретенных пороков сердца.
• Рентгеноконтрастные снимки сердца.
• Расширение суженных кровеносных сосудов.
С помощью зондирования проводятся исследования полостей сердца и близлежащих больших кровеносных сосудов, оцениваются отдельные части сердца, их расположение, размеры и т.п. Сердечная катетеризация позволяет получить данные о давлении и кровотоке внутри различных отделов сердца и легочной артерии, а также определить объем сердечных желудочков, выполнить химический анализ газов, получить информацию о парциальном давлении кислорода и углекислого газа в крови.
Катетеризация применяется при врожденных и приобретенных пороках и дефектах сердца, например, для определения пороков сердечных клапанов и послеинфарктного состояния, размеров повреждений или дефектов. После катетеризации принимается решение о необходимости операции. С помощью катетера можно вводить контрастные вещества в полости сердца или крупные кровеносные сосуды для выполения ангиокардиограммы.
При катетеризации правых отделов сердца катетер вводится через вену пациента (обычно через бедренную вену). Таким образом можно попасть и в легочную артерию. При катеризации правых отделов катетер вводится в артерию и продвигается по направлению к сердцу (или вводится в артерию верхней или нижней конечности). В левые отделы сердца можно попасть из правого предсердия, сделав прокол в межпредсердной перегородке. Все данные исследования фиксируются и обрабатываются с помощью специальных приборов. Например, с помощью электронного манометра можно измерить давление, при выполнении ангиокардиограммы можно измерить сосудистое сопротивление кровотоку и объем циркулирующей крови. На основании полученных результатов исследования ставится точный диагноз заболевания и применяется соответствующий метод лечения.
При зондировании правых отделов сердца может возникнуть нарушение сердечного ритма, также существует опасность отека легких. При зондировании левых отделов возможно скопление воздуха и крови в плевральной полости. Может поражаться и перикард. Однако, несмотря на все возможные осложнения, катетеризация полостей сердца часто является единственным заслуживающим доверия методом диагностики различных сердечных патологий.
Как устанавливается диагноз? Методы детской диагностики
Опытному врачу внешний вид ребенка и подробные сведения от вас, ваши наблюдения и мысли о его состоянии, результат осмотра, выслушивание сердца уже многое скажут. На этом этапе поставить точный диагноз трудно, чаще – невозможно, но заподозрить «есть порок сердца – или нет» вполне реально, и следующим этапом обследования должны стать уже специальные методы детской кардиологии. Их можно разделить на две категории: неинвазивные и инвазивные.
Первые – это способы, при которых ребенок изучается как бы «снаружи». Ему не делают никаких уколов, не усыпляют. Его надо только успокоить, чтобы он – не испугался и не плакал. А это ваша, совместная с врачом, задача. Успокойтесь сами и успокойте его. Вам предстоит период тревожного терпения, которого, к сожалению, избежать нельзя.
Скажем сразу, что не всегда, не при всех пороках и далеко не всем детям необходим весь перечисленный набор диагностических процедур. Часто можно установить диагноз на основании некоторых из них. Но информация должна быть полной и исчерпывающей прежде, чем будет поставлен вопрос об операции.
Электрокардиография (ЭКГ)– наиболее традиционный и «старый» метод обследования. Он очень информативен, но недостаточен для точного диагноза: ЭКГ дает возможность сказать, какие отделы сердца перегружены и насколько, точно определяет нарушения ритма сердца и их происхождение, но почему это происходит – не скажет.
Рентгеноскопия и рентгенография также традиционный метод исследования. Информация тоже обширная, но тоже – косвенная. Зато это метод, который дает возможность видеть и оценить не только размеры сердца, его камер, положение его в грудной клетке, но и состояние сосудов легких (переполнены они или обеднены, увеличены или нет). Обследование проводят в совершенно темном кабинете, где ребенку может стать очень страшно, поэтому, если речь идет не о совсем маленьком, его надо хорошо подготовить: успокоить, постараться объяснить, что его ожидает и о чем его будут просить, а главное, убедить, что ему не будет больно. Это задача и медицинского работника, и ваша. К сожалению, широко бытует мнение, что исследование опасно из-за «облучения».На современном оборудовании дозы радиации, которые получает ребенок, настолько малы, что никогда и никак не могут сказаться на его развитии и последующей жизни. А утверждения, что это не так – ложны и могут исходить только от людей, совершенно ничего не понимающих ни в физике, ни в медицине.
Эхокадиография (УЗИ) – сегодня самый важный и информативный метод исследования, который позволяет поставить точный диагноз и не только дополнить, но и, подчас, заменить другие, более травматичные для ребенка методы исследования. Эхокардиография стала отдельной наукой, и она может дать огромный поток нужной, необходимой информации – важно лишь правильно разбираться в этом потоке.
Благодаря УЗИ впервые в истории появилась прямая возможность увидеть сердце ребенка до родов, и современные методы позволяют диагностировать врожденный порок сердца при беременности и «возрасте плода» всего несколько недель. Прежде всего заметны (и это особенно важно) пороки, при которых строение сердца резко нарушено, т.е. очень тяжелые и сложные для исправления в последующем. И тогда семья может быть поставлена перед выбором – оставить или прервать беременность.
Правильный диагноз – это и есть квинтэссенция будущего результата лечения. Чем тяжелее болезнь, тем более значима диагностика. Сегодняшние возможности диагностики нередко позволяют до операции увидеть больше, чем внутри операционного поля. Именно поэтому стало возможным развитие альтернативных методов лечения, каковыми являются миниинвазивные пособия, эндоваскулярная хирургия и другое. Врачи много бьются над тем, чтобы свести воедино данные разных методов исследования и получить полное представление о заболевании сердца. Огромное значение при диагностике сложных врожденных пороков сердца, а также различных сочетанных патологий, которые, к сожалению, не редки, приобрели в последние годы такие методы как компьютерная томография, ядерно-магнитный резонанс с трехмерной реконструкцией изображения, радионуклидные методы исследования – позитронно-эмиссионная томография, сцинтиграфия миокарда и легких. Все эти методы дают врачам возможность уже при неинвазивном исследовании рассмотреть полностью межпредсердную или межжелудочковую перегородки, папиллярные мышцы желудочков, как выглядят створки клапанов в ту или иную фазу сердечного сокращения и многое, многое другое.
Не каждый из перечисленных методов – обязателен, однако каждый из них имеет свои недостатки, даже такой, как УЗИ. Но у него может быть недостаток неожиданного характера. Это – гипердиагностика, или находка какого-то изменения в нормальном строении или функциях сердца, которые, кроме, как на экране аппарата, никак себя не проявляют: ребенок нормально растет и развивается, и совершенно не производит впечатления больного. Врач, который обратил внимание на такого рода отклонения, ни в коем случае не хочет вас запугать. Просто проверьте еще несколько раз, обоснованы ли возникшие опасения. Надо убедиться в том, что сейчас нет никакой непосредственной угрозы, и тогда – наблюдать и обследоваться чаще, чем это советуют детям, у которых ничего необычного в сердце нет.
Инвазивные методы: зондирование сердца и ангиокардиография
В отличие от неинвазивных, при этих методах необходимо ввести тонкую длинную трубочку-катетер в полости сердца ребенка, чтобы измерить давление в них «прямым» путем, а затем ввести в них контрастное вещество.
Не так давно зондирование и ангиокардиография были единственными, последними и решающими методами диагностики врожденных пороков. Сегодня это не так. Эхокардиография во многом уже вытеснила их, хотя и полностью не заменила. С другой стороны, инвазивные методы во многих ситуациях стали из чисто диагностических – лечебными, и позволяют иногда избежать значительно более травматичного хирургического вмешательства. О таких возможностях мы еще расскажем. А сейчас остановимся на некоторых важных моментах.
Зондирование будут происходить в специальном отдельном кабинете, где помещается рентгеноустановка. Вам туда заходить не разрешат, потому что условия процедуры предусматривают стерильность. В первый раз на всем протяжении обследования ребенок окажется без вас. Заранее, в палате, ему введут мягкое снотворное, чтобы он дремал. Сама процедура – катетеризация сердца – безболезненна, но введение катетеров требует пункции (т.е. прокола) сосудов, а иногда – и небольших разрезов.
Что же будут делать с ребенком? Через артерию и вену бедра ему введут в сердце катетеры, которые измерят давление в полостях сердца и возьмут пробы крови из камер, чтобы определить ее насыщение кислородом, а потом точно рассчитать величину сброса. После этого через установленные в сердце катетеры введут контрастное вещество и заснимут этот момент на пленку. Просмотр и анализ пленки позволит установить точный диагноз и составить план дальнейших действий. Процедура занимает около часа. Накануне вечером к вам, вероятно, подойдет специалист, который будет ее производить, и анестезиолог. В обязанность этих врачей входит объяснить вам, что будет сделано вашему ребенку, для чего и в какой последовательности. Они ответят на все ваши вопросы, поэтому не стесняйтесь их задавать. Поскольку не только этот момент, но и вообще любой визит с ребенком к врачам может быть для вас стрессом (а в стрессовой ситуации трудно оставаться собранным и разумным), то мы советуем заранее записывать не только ваши наблюдения и замечания, касающееся состояния ребенка, но и все возможные ваши вопросы: тогда вы не будете чувствовать себя растерянными, а после сожалеть о том, что от волнения забыли спросить или сказать что-то важное.
Результаты исследования будут обработаны, как правило, на следующий день и о них вам расскажет уже лечащий врач, который ведет ребенка.
Зондирование полостей сердца
Зондирование (или «катетеризация») сердца представляет собой инвазивную методику, которая практикуется в кардиохирургии и направлена на введение катетера в правые или левые отделы органа с диагностическими целями. В процессе хирург создаёт прокол в плечевой или бедренной артерии (для диагностики левых полостей) или локтевой или бедренной вены (для диагностики правых полостей). Через него под контролем рентген-аппарата и ЭКГ вводится катетер. Процедура позволяет оценить состояние перегородок и клапанов сердца, взять образцы крови и провести исследования камер со введением контрастного препарата.
Пройти зондирование полостей сердца в Москве приглашает отделение сердечно-сосудистой хирургии ЦЭЛТ. Оно начало свою работу почти три десятилетия тому назад и сегодня предлагает широкий спектр услуг по диагностике и лечению сердечно-сосудистых заболеваний. В нём ведут приём ведущие отечественные специалисты, кандидаты и доктора наук с опытом научной и практической деятельности, который исчисляется десятилетиями. В их арсенале имеется современное оборудование, позволяющее точно ставить диагноз и проводить лечение в соответствии с международными стандартами.
Зондирование полостей сердца: показания и противопоказания
На сегодняшний день катетеризация полостей сердца является одной из чаще всего проводимых манипуляций в кардиохирургии. Только в европейских странах каждый год её проводят почти миллиону пациентов! Использование современного оборудования и высокая квалификация наших специалистов позволяют свести к минимуму риск развития осложнений после неё. В зависимости от ситуации она может быть не только диагностической, но и лечебной.
Абсолютных противопоказаний к проведению данной процедуры не существует. Все они относительны и зависят от индивидуальных показаний пациента. Проводить её или нет – решает сам врач, оценивая и соотнося риски. Он может от неё и вовсе отказаться, если:
Типы катетеризации камер сердца
Их существует два: катетеризация правых и левых отделов сердца.
Позволяет определить анатомические особенности строения коронарной артерии и выявить ИБС. Благодаря ей можно определить и оценить следующие параметры:
Позволяет оценить следующие параметры:
Процедура применяется при трансплантации или механической поддержке сердца. Благодаря ей можно оценить давление в:
Подготовка к зондированию полостей сердца
Она необходима для того, чтобы данная процедура не повлекла за собой никаких осложнений. В её рамках специалисты ЦЭЛТ назначают пациенту прохождение целого ряда диагностических исследований:
Вышеперечисленное позволяет определить уровни тромбоцитов и гемоглобина в крови, а также правильность работы почек, печени, сердца, лёгких, аорты. Пациенту нужно обязательно сообщить лечащему врачу о своей индивидуальной непереносимости морепродуктов, контрастных веществ, йодсодержащих и любых других фармакологических препаратов. Вдобавок его следует поставить в известность о приёме средств от эректильной дисфункции или о беременности.
Дополнительная подготовка к зондированию полостей сердца требуется в возрасте до одного года или старше семидесяти лет, а также пациентам, которые страдают от:
Техника зондирования полостей сердца
Пациент принимает положение лёжа на спине, медицинский персонал фиксирует на нём электроды для электрокардиографии, устанавливает систему внутривенного вливания и запускает введение пятипроцентного раствора глюкозы или раствор натрия хлорида. Следующие этапы:
Если во время процедуры пациента начинает тошнить, его просят покашлять, чтобы снизить эффект. Иногда после введения контраста может развиться аритмия, устранить которую помогает глубокое дыхание. Оно же даёт возможность легко установить катетер в лёгочную артерию и делает визуализацию сердца чётче.
Оглавление
Ряд серьезных заболеваний требует точной и быстрой постановки диагноза, благодаря чему удается не только избавить человека от неприятных симптомов, но и спасти его жизнь. В клиниках МЕДСИ используются современные диагностические методики, одна из которых – коронарография – чрезвычайно важна при наличии ишемической болезни сердца, нарушениях ритма и проводимости сердца и других патологиях сердечнососудистой системы. ИБС – заболевание, которое является одной из основных причин смертности во всех странах мира. ИБС диагностируется преимущественно у мужчин после 40 лет, однако коронарографию следует проходить при наличии показаний, вне зависимости от пола. Исследование применяется с середины 20 века, и в развитых странах является вторым по распространенности среди малоинвазивных процедур.
Что такое коронарография
Коронарная ангиография – малоинвазивное исследование сосудов сердца, в ходе которого врач получает рисунок сосудов сердца с помощью введения в артерии рентгенконтрастного вещества. Сегодня данная процедура считается одной из самых информативных в кардиологии в отношении патологии сосудов.
Инвазивность коронарографии заключается в выполнении прокола вены для введения специальной тонкой трубки – катетера, которая в ходе процедуры будет продвинута к сердцу. Ход продвижения катетера контролируется врачом с помощью оборудования. При коронарографии вводят рентгенконтрастное вещество – такое, которое способно поглощать рентгеновские лучи. Благодаря данному веществу и работе рентген-аппарата на экране монитора формируется картина сосудов, и врач может в деталях изучить места сужения артерий и степень данной патологии. Коронарография сосудов сердца редко требует общего наркоза, в подавляющем большинстве случаев достаточно местной анестезии. Исследование не требует длительной госпитализации и имеет высокую диагностическую ценность для определения состояния здоровья пациента, методики его лечения и объема необходимых хирургических манипуляций.
Виды коронарографии отличаются объемом проведения исследования:
В зависимости от методики проведения коронарография сердца может быть следующих видов:
Показания к коронарографии
Показаний к процедуре достаточно много, их список постоянно расширяется, но к наиболее часто встречающимся относят следующие:
Коронарографию сосудов проводят в том числе перед серьезными операциями по трансплантологии, а также для людей с профессиями повышенных рисков – летчиков, космонавтов и других.
Противопоказания
Процедура может быть проведена для любого пациента, однако ее откладывают или проводят с большой осторожностью в некоторых случаях.
При наличии у пациента таких состояний исследование по возможности не проводят до стабилизации здоровья, однако в экстренных случаях коронарография сосудов допустима, так как она имеет большую диагностическую ценность и может быть чрезвычайно важной для спасения жизни человека.
Подготовка к коронарографии
Перед процедурой пациент проходит различные исследования – крови, УЗИ сердца, электрокардиографию, нагрузочный тест и сдает другие анализы, полный список которых назначается лечащим врачом.
Коронарография выполняется в первой половине дня, натощак, и длится от 30 до 120 минут. Если исследование проводят амбулаторно, предварительной госпитализации не требуется, и пациент приходит утром сразу на коронарографию. В стационаре же госпитализация выполняется накануне.
Для уменьшения нервозности перед исследованием проводится инъекция препарата, успокаивающего нервную систему. В процессе выполнения процедуры пациент может наблюдать на экране ход коронарной ангиографии, общаться с врачом, но в некоторых случаях возможно также использование общего наркоза.
Для введения рентгенконтрастного вещества выполняется пункция артерии на руке или бедре, поэтому место пункции следует заранее освободить от волосяного покрова.
Как производится коронарография
Коронарография сердца проводится в специально оснащенной рентген-оборудованием операционной. Пациента подключают к датчикам электрокардиограммы, обрабатывают место прокола вены антисептиками и выполняют местное обезболивание. Когда операционное поле готово, сосуд прокалывают для введения катетера. Он представляет собой тонкую трубочку, которую врач продвигает к устью артерии, контролируя это продвижение с помощью аппаратуры. Когда устье артерии достигнуто, через конец катетера в месте пункции врач начинает подавать контрастное вещество, которое через катетер доходит до сосудов сердца. В это время выполняются рентген-снимки и видеозапись процесса заполнения сосудов веществом. И пациент, и врач могут следить за выполнением коронарографии на экране. Когда снимки сделаны, врач завершает процедуру, извлекая катетер и накладывая на место пункции давящую повязку.
Возможные осложнения
В перечень возможных осложнений входят следующие.
Однако все эти осложнения маловероятны, их суммарная частота составляет не более 2 %, а проведение исследований до процедуры и врачебное наблюдение после нее делают риски для пациентов минимальными.
После коронарографии
Сразу после завершения исследования на место прокола артерии накладывают салфетку и с силой фиксируют ее специальным прибором для остановки кровотечения. Через 10-15 минут салфетку меняют тугой повязкой. В ближайшие 5-10 часов пациент должен находиться под врачебным наблюдением в обычной палате. Срок пребывания в лечебном учреждении зависит в том числе от показателей свертываемости крови. Все это время пациент должен сохранять горизонтальное положение, не разрешается также сгибать руку или ногу, на которой проводилась пункция. Прием пищи возможен сразу после процедуры. Обычно пациент на второй день после процедуры полностью работоспособен и может покинуть палату. Врачи тщательно изучают полученные снимки и видео.
Преимущества проведения коронарографии в МЕДСИ
В клиниках МЕДСИ коронарография сосудов сердца проводится только врачами высшей категории. Для удобства пациентов и получения точных результатов мы предлагаем:
Коронарография сосудов в МЕДСИ позволяет быстро и точно установить диагноз и выбрать наиболее эффективную методику лечения болезни. Звоните, чтобы получить дополнительную информацию и записаться на прием к врачу.