Озена
Озена (зловонный насморк) — прогрессирующий атрофический процесс, происходящий в слизистой оболочке, хрящевых и костных структурах носа и сопровождающийся выделением засыхающего в корки вязкого секрета с неприятным запахом. Клинически озена проявляется постоянным вязким отделяемым из носа, гнилостным запахом выделений, наличием в носу обильных корок, потерей обоняния и другими симптомами. Из диагностических исследований при озене применяются риноскопия, фарингоскопия, КТ и рентгенография, бактериологическое исследование назальных выделений. В лечении озены используются как медикаментозные (антибиотикотерапия, промывания и инстилляции носовой полости, физиопроцедуры), так и хирургические (перемещение боковых стенок носа, имплантация алло-, гомо- и аутотрансплантатов, подсадка ивалона и др.) методы.
Общие сведения
Озена известна медицине с древних времен. Описание признаков этого заболевания встречается в манускриптах египтян и индусов, написанных за 1000 лет до н. э. В настоящее время озена встречается довольно редко и составляет 1-3% от всех заболеваний носа и околоносовых пазух. Заболевают в основном люди до 40-50 лет, наиболее часто — дети. У женщин озена наблюдается чаще, чем у мужчин. Случаи озены никогда не отмечались среди мулатов, представителей негроидной расы и арабов.
По данным клинических наблюдений современная отоларингология выделяет следующие триггерные факторы, приводящие к развитию озены: травмы носа и костей лицевого скелета, повреждения крыло-небного узла, вегетативных нервных стволов и тройничного нерва, различные инфекционные заболевания (краснуха, скарлатина, корь, дифтерия, ветряная оспа), хронические инфекционные очаги (хронический ринит, аденоидит, тонзиллит, синусит, фарингит), плохие социально-бытовые условия, вредные привычки, нарушения в питании.
Причины возникновения озены
Не смотря на то, что озена является очень древним заболеванием, ее точная этиология пока не названа. На сегодняшний день существует множество теорий, появившихся в результате постоянных попыток ученых найти причины возникновения озены.
Так называемая анатомическая теория говорит о том, что озена связана с увеличенной от рождения шириной носовых ходов, чрезмерно широким лицевым черепом и недоразвитием придаточных пазух носа. Патофизиологическая теория предполагает, что озена является результатом перенесенных воспалительных процессов в полости носа. Инфекционная теория основывается на том, что у пациентов с озеной высевается большое количество разнообразной микрофлоры. Единый возбудитель озены пока не выявлен, однако примерно у 80% заболевших в бакпосеве определяется клебсиелла озены. Согласно очаговой теории озена возникает как следствие изменений в околоносовых пазухах, что подтверждается наличием у многих больных озеной вялотекущего хронического синусита.
Известна также наследственная теория озены, основанная на фактах семейных случаев заболевания. Она говорит не о прямом наследовании озены, а о генетической предрасположенности к ней, на фоне которой различные триггерные факторы приводят к развитию заболевания. Нейрогенная теория предает первостепенное значение в патогенезе озены нарушению вегетативной иннервации вследствие дисфункции парасимпатической и симпатической нервной системы. В основу эндокринной теории возникновения озены легли особенности течения этого заболевания у женщин, характеризующиеся изменением выраженности симптомов в период гормональных перестроек (менструация, беременность, климакс).
Симптомы озены
В своем течении озена проходит 3 последовательные стадии: начальную, разгара и завершающую, каждая из которых характеризуется своими особенностями.
Начальная стадия озены в большинстве случаев возникает в возрасте 7-8 лет. Заболевание начинается незаметно и развивается постепенно. Через некоторое время от начала озены родители ребенка обращают внимание на то, что у него практически постоянно наблюдаются выделения из носа. Отделяемое изначально имеет вязкую консистенцию, со временем приобретает неприятный запах и становится гнойным. У больного озеной ребенка временами могут отмечаться головные боли, повышенная утомляемость, нарушения сна, слабость, снижение аппетита.
Начальная стадия озены отличается упорным прогрессирующим течением, которое практически невозможно остановить ни одним из существующих методов лечения. В результате развития заболевания в носу начинают образовываться корки, запах отделяемого из носа становиться гнилостным и хорошо чувствуется окружающими людьми. Неприятный запах, исходящий из носа ребенка с озеной, еще больше усиливается в пубертатном периоде. В то же время сам больной озеной постепенно перестает ощущать этот запах, что связано с поражением обонятельных рецепторов полости носа и возникновением гипоосмии.
Стадия разгара озены имеет выраженную клиническую картину. В этой стадии озены пациенты отмечают наличие большого количества плохоудаляемых корок в носу, затруднение носового дыхания, постоянные выделения из носа вязкой консистенции, заложенность и сухость носа, полное отсутствие обоняния, понижение вкусовой чувствительности, боли в области лба и пирамиды носа, плохой сон, повышенную утомляемость и вялость. При озене возможны носовые кровотечения.
Осмотр пациента с озеной, как правило, выявляет признаки недоразвития лицевого черепа и в частности пирамиды носа, утолщенные губы, широкие ноздри и расширенные носовые ходы. Наблюдается типичное для озены несоответствие широких носовых ходов жалобам пациента на затруднение носового дыхания, что объясняется понижением чувствительности тактильных рецепторов, которые в норме воспринимают циркуляцию воздуха в полости носа.
Завершающая (терминальная) стадия озены обычно возникает не ранее 40-летнего возраста. В этой стадии происходит прекращение образования корок в носу, уменьшение и полное исчезновение выделений и связанного с ними неприятного запаха. Завершающую стадию озены считают самопроизвольным излечением заболевания. Однако произошедшие атрофические изменения структур носа приводят к стойкому сохранению после перенесенной озены симптомов хронического атрофического ринита: сухости в носу и аносмии.
Атипичные формы озены
Односторонняя озена возникает у пациентов со значительным искривлением носовой перегородки, в результате которого происходит расширение одной половины носа и сужение другой. Односторонняя озена имеет характерное для классической озены течение, но развивается только в более широкой половине носа.
Локализованная озена захватывает лишь ограниченные участки полости носа. Чаще всего поражаются средние носовые ходы. Зачастую при локализованной озене наблюдается атрофия лишь задних отрезков средних носовых ходов, в то время как в их передних отделах отмечается гипертрофия.
Озена без корок не сопровождается вязкими выделениями, наличием корок и неприятного запаха. При этом имеют место все остальные признаки озены, которые могут быть проявлены в различной степени.
Осложнения озены
К местным осложнениям озены относятся: озеозный ларингит, озеозный фарингит, ларинготрахеит, хронический синусит (фронтит, гайморит, этмоидит, крайне редко — сфеноидит), воспалительные процессы глазного яблока (конъюнктивит, блефарит, дакриоцистит, кератит) и уха (хронический средний отит, евстахиит).
Отдаленными осложнениями озены могут быть: бронхит, пневмония, невралгия тройничного нерва, краниоцефальные синдромы, менингит. В связи с длительным постоянным проглатыванием выделяющегося при озене гноя могут возникнуть осложнения со стороны желудочно-кишечного тракта: диспепсия, гастрит, запоры, метеоризм. Возможны психастенические осложнения озены: снижение памяти, депрессия, интеллектуальная апатия, неврастения и пр.
Диагностика озены
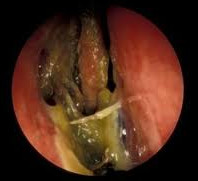
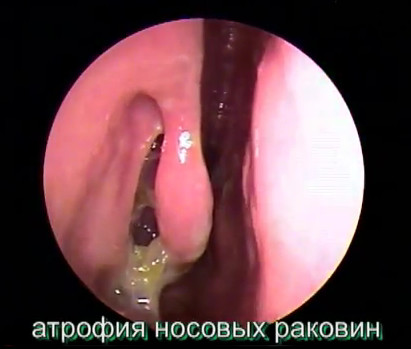
В начальной стадии диагностика озены весьма затруднительна, особенно у детей, которые зачастую длительно лечатся у отоларинголога с диагнозом «хронический ринит». В стадии разгара характерная клиническая картина заболевания и результаты эндоскопических исследований не оставляют сомнений в наличие у пациента озены. Риноскопия выявляет расширенные носовые ходы; атрофию слизистой, носовых раковин и хоан; плотно покрывающие слизистую корки, имеющие желтовато-зеленый или грязно-серый цвет. При удалении корок под ними видна бледная, крайне истонченная, но не кровоточащая слизистая оболочка носа. Значительное расширение носовых ходов у пациентов с озеной приводит к тому, что через них видна задняя стенка глотки, вход в клиновидную пазуху, движения мягкого неба во время разговора или глотания.
Микроскопия слизистой носа при озене выявляет метаплазию ее цилиндрического реснитчатого эпителия в ороговевающий плоский. Распространение лежащего в основе озены атрофического процесса в глотку приводит к тому, что в ходе фарингоскопии определяются атрофические изменения задней стенки глотки, а также признаки атрофического ларингита.
Рентгенография черепа и околоносовых пазух у пациентов с озеной определяет атрофические процессы в костных структурах носа и в стенках пазух: лакунарное рассасывание и истончение костных балок с заменой костной ткани на фиброзную. Эти же изменения наблюдаются на КТ черепа и околоносовых пазух. Для верификации находящихся в полости носа возбудителей пациентам с озеной назначают бактериологическое исследование выделений и мазков из носа и зева.
Лечение озены
Отсутствие точных данных об этиологии озены и разнообразие теорий ее возникновения привели к появлению различных методик ее лечения. В клинической практике нашли свое применение как медикаментозные, так и хирургические способы. Медикаментозное лечение озены включает общую терапию и местные лечебные процедуры. Общая терапия озены сводится к проведению рациональной антибиотикотерапии препаратами, к которым по данным антибиотикограммы чувствительна клебсиелла озены.
Местное лечение озены осуществляется регулярными промываниями полости носа 0,9% р-ром натрия хлорида, дезинфицирующими и щелочными растворами. С целью лучшего удаления имеющихся в носу корок перед таким промыванием проводят тампонирование полости носа турундой с протеолитическими ферментами. После удаления выделений и корок из носа производят эндоназальные инстилляции и закладывание мазей. Для этого используют слабый раствор нитрата серебра, витаминизированные масла, раствор Люголя, масло облепихи, масляные растворы витаминов Е и А. В местном лечении озены также применяют физиотерапевтические методы: УФО, лазеротерапию, электрофорез растворов калия йодида, химотрипсина, никотиновой кислоты.
В хирургическом лечении озены существует несколько методик. В связи с тем, что озена возникает в широких носовых ходах, были разработаны методы, направленные на уменьшение ширины носовых ходов. К ним относятся операции по перемещению боковых стенок носа, имплантация под слизистую оболочку стенок и перегородки носа аллопласта (чаще вазелина или парафина), имплантация акриловых палочек или шариков, пересадка гомо- и аутотрансплантатов.
В лечении озены нашли свое применение методы стимуляции трофики слизистой носа. Одним из них является подсадка ивалона в область заднего отдела назальной перегородки, где располагается вегетативное нервное сплетение, на которое он осуществляет стимулирующее воздействие.
Применяются методы лечения озены, способствующие дополнительному увлажнению слизистой носа. Метод Альмейда заключается в создании дренажного отверстия в слезном мешке, по которому слеза поступает в средний носовой ход. Метод лечения озены по Витмааку состоит в подшивании протока околоушной железы в полость верхнечелюстной пазухи, откуда ее секрет попадает в средний носовой ход.
Озена
Причины озены
Озена встречается редко, преимущественно у женщин молодого возраста.
Клиническая картина
Кроме неприятного запаха пациенты жалуются на выраженную сухость в носу, образование множественных корочек. Клиническая симптоматика проявляется в угнетении функции носового дыхания, снижении обоняния. Гипосмия на начальной стадии развития болезни связана с наличием корок в обонятельной области.
В дальнейшем, при переходе в аносмию, происходит атрофия обонятельных рецепторов. Все указанные признаки способствуют формированию социальной замкнутости, негативно отражаются на межличностных отношениях, что влияет на психоэмоциональное состояние человека.
Диагностика
Постановка диагноза обычно не вызывает трудностей. При передней риноскопии обе половины носа оказываются устланы корками, которые имеют оттенок от бурого до желто-зеленого. При длительном течении патологии процесс носит разлитой характер, в него вовлекаются носоглотка и дыхательные пути. Отличительным признаком озены от туберкулеза и сифилиса служит отсутствие инфильтративных изменений слизистой оболочки.
Лечение озены
Лечение направлено на угнетение симптомов болезни. С учетом их выраженности применяют консервативные или радикальные (хирургические) методы.
Консервативные методы
Консервативная терапия основной целью имеет восстановление и облегчение дыхания через нос. Для устранения сухости и отделения корок показаны ежедневные промывания полости изотоническим раствором хлорида натрия. В смесь также могут добавляться йод, салициловая кислота и другие вещества. Дополнительно помогает смазывание полости носа раствором люголя. Среди антибактериальных средств следует отметить свечи с хлорофилло-каротиновой кислотой, которые вводят в обе половины носа. Во избежание обострения патологии проводится профилактическая терапия 3-4 раза в год.
Наряду с местной обработкой полости применяют общие способы лечения озены. В рамках такой терапии назначаются препараты железа, витамины, антибиотики.
Хирургические методы
Вне зависимости от техники все хирургические вмешательства, проводимые при таком диагнозе, сводятся к сужению полости носа путем установления трансплантатов из аутогенных и синтетических материалов.
Своевременное обращение к врачу поможет сохранить Ваше здоровье.
Не откладывайте лечение, звоните прямо сейчас. Мы работаем круглосуточно.
Озена
Озена, или хронический атрофический зловонный насморк – это заболевание, при котором атрофируется слизистая оболочка носа. Оно сопровождается очень неприятным запахом из носа.
Признаки
Озена развивается медленно. Сначала начинаются выделения из носа. Они вязкие, постепенно в них обнаруживается все больше гноя и неприятный запах. Пациенты жалуются на постоянную сухость в носу, затруднение дыхания. В носу образуются бурые или желто-зеленые корки, которые покрывают всю полость носа и могут даже распространяться на носоглотку, глотку, гортань и трахею. Все это сопровождается очень неприятным запахом, который у девушек усиливается в период менструаций, правда, сами страдающие чувствуют его только в самом начале болезни, так как со временем у них обоняние снижается или пропадает совсем. Также возможны носовые кровотечения, боли в области носа. Постепенно нарушается сон и развивается постоянная усталость. Многие страдающие озеной жалуются на снижение слуха.
Из-за того, что гной из носоглотки попадает в желудочно-кишечный тракт, возможны тошнота, вздутие живота, отсутствие аппетита, запор, зловонный кал.
После удаления корок носовая полость расширена, а на ее стенках можно обнаружить желто-зеленое отделяемое.
Описание
Первые сведения об озене датированы 1500 годом до нашей эры – в Египте называлась эта болезнь naa. Индусы называли ее putinasia (вонючий нос), но они с ней столкнулись несколько позже. А Гален называл ее зловонной язвой носа. Однако позже, в IX веке нашей эры Константин Африканский выделил две формы озены – язвенную и неязвенную. Конечно, все это время люди пытались понять, что же происходит в носу при озене. Во времена крестовых походов врачи были уверены, что озена – это проявление сифилиса. И только в XIX веке выяснили, что в основе этого заболевания лежит атрофия слизистой оболочки носа.
Однако причины озены так до конца и не выяснили. Одни врачи считают, что в развитии этого заболевания виновато «неудачное» строение костей носа и околоносовых пазух, другие уверены, что это заболевание генетической природы, а третьи утверждают, что во всем виновата плохая экология. В последнее время в развитии этого заболевания винят Klebsiella pneumoniae ozaenae. Считается, что именно эта бактерия вызывает дисбактериоз в полости носа, дистрофию слизистой оболочки и костей носа. А это приводит к атрофии слизистой оболочки.
Обычно озеной страдают дети 7-8 лет. Известны случаи, когда болезнь начиналась гораздо раньше, у двухлетних детей, находившихся на искусственном вскармливании. А у пожилых людей она бывает крайне редко. Особенно часто озена регистрируется у девочек.
Факторы риска озены:
В отличие от атрофического ринита при озене атрофируется не только слизистая оболочка носа, но и стенки носа, особенно носовые раковины. Полость носа становится очень широкой, при риноскопии легко можно увидеть заднюю стенку носоглотки и устья слуховых труб.
Существует несколько форм этого заболевания:
К сожалению, у этого заболевания бывают осложнения. К ним относятся озенозный фарингит, озенозный ларингит, хронические гнойные синуситы, воспалительные заболевания глаз, такие как конъюнктивит, блефарит, дакриоцистит. Возможны и осложнения на уши, например, неврит слухового нерва.
Диагностика
На начальных стадиях бывает трудно поставить диагноз, так как характерных признаков может и не быть, особенно у детей. Диагноз становится ясен позже, при появлении характерных признаков. Он ставится на основании характерного запаха из носа и наличия корок. Но нужно сделать риноскопию и фарингоскопию, чтобы понять, как далеко зашел патологический процесс.
Лечение
Эффективного лечения этого заболевания не существует, так как неизвестна его точная причина. Чтобы улучшить состояние пациента назначают ежедневное промывание носа хлоридом натрия и щелочными растворами. Однако делать это нужно с осторожностью, специальной лейкой, и при промывании не вдыхать воду. При помощи растворов ферментов размягчают и удаляют корки. Для борьбы с Klebsiella pneumoniae ozaenae назначают антибактериальную терапию, обычно это антибиотики аминогликозидного ряда.
Хороший эффект дает физиотерапия, особенно электрофорез, УФО и лазеротерапия.
Хирургическое лечение озены заключается в искусственном сужении носовой полости. Это можно сделать путем перемещения стенок носа к его перегородке, при помощи введения имплантатов под слизистую оболочку перегородки носа или слизистую оболочку нижней носовой пазухи.
Часто делают операции, в результате которых слизистая оболочка носа дополнительно увлажняется. Достигается это путем перенаправления слез в носовую полость.
Однако ни один метод не может вернуть пациенту обоняние.
Профилактика
Профилактика озены заключается в правильном рациональном питании, поддержании иммунитета, своевременном лечении инфекционных заболеваний. Также надо стараться избегать травм носа, в том числе и травм слизистой оболочки.
Озена
Предрасполагающими факторами развития озены являются неудовлетворительные условия жизни (плохие жилища, недостаточное питание).
Причины
Причины развития озены до сих пор остаются невыясненными. Одни авторы считают, что причиной заболевания является врожденная чрезмерная ширина носа, укорочение передне-задних размеров носовой полости, недоразвитие придаточных пазух и широкий лицевой череп.
Другие авторы связывают происхождение озены с перерождением слизистой оболочки носа. Перерожденная слизистая распадается, издавая неприятный запах. Шенеман (Schonemann) нашел перерождение слизистой у 65 из 75 больных озеной. Байер (Вауег) и Царнико (Zarniko) считают, что озена вызывается нарушением питания тканей, ведущим к разрушению кости и перерождению эпителия.
Исследованиями микробиологов доказано большое разнообразие микрофлоры в носовой слизи больных озеной, и это обстоятельство позволило некоторым авторам считать озену инфекционным заболеванием.
Из всех гипотез наиболее достоверной можно считать ту, согласно которой озена развивается при нарушении функции нервов, в частности при повреждении, раздражении и т.д. крылонебного узла.
Проявления озены
При совершенно свободном носовом дыхании ощущается мучительная сухость в носу и присутствие чего-то инородного.
Эти проявления вызывают потребность очистки носа, и больной пытается удалить скопившиеся корки. В некоторых случаях корки скапливаются в таком большом количестве, что совершенно закупоривают полость носа. Тогда наступает затруднение носового дыхания, которое быстро проходит после энергичного высмаркивания или механического удаления корок.
Другим проявлением озены является потеря обоняния. Больной, являясь носителем в носу зловонных корок, не ощущает их запаха и узнает о нем только от окружающих. Потеря обоняния объясняется гибелью обонятельного рецептора. Зловоние из носа достигает такой силы, что окружающие избегают присутствия больного. Больной замечает это и сам избегает общества.
Частым сопутствующим заболеванием является воспаление слуховой трубы и среднего уха, что приводит к возникновению шума в ушах и понижению слуха. Озена может распространяться на слизистую глотки, гортани и трахеи. Тогда появляется сухость в горле, охриплость голоса и затруднение дыхания, особенно при обильном скоплении корок в трахее.
Диагностика
Диагностика озены производится лор-врачом. При риноскопии обнаруживаются характерные для озены признаки — наличие зловонных корок, по удалении которых видна чрезмерно широкая носовая полость.
Лечение озены
Консервативное лечение озены предусматривает устранение сухости в носу, скопления корок и дезодорацию. Промывают нос 3% раствором перекиси водорода, слабым розовым раствором марганцовокислого калия или простым физиологическим раствором. Для этого пользуются специальной носовой лейкой или кружкой Эсмарха.
Для того чтобы жидкость не попадала в слуховую трубу, промывание следует производить с осторожностью: больной наклоняет голову вперед, слегка приоткрывает рот, и тогда промывная жидкость не заглатывается, а выливается наружу через ту или другую половину носа. Тампонада Готштейна производится врачом: носовую полость заполняют марлевым тампоном, смоченным 1-2% раствором йода в глицерине. Тампон оставляют в носу на 2-3 часа. При удалении тампона отходят зловонные корки.
В некоторых случаях можно рекомендовать ежедневное смазывание носа 2-5% йодглицерином.
Применяется лечение хлорофиллокаротиновой пастой, изготовляемой по способу Ф. Т. Солодкого. Вводят по одной свече из пасты в обе половины носа раз в день в течение одного месяца.Через несколько минут дурной запах из носа исчезает, и такое состояние держится в течение 2 суток. При повторном введении пасты срок дезодорации удлиняется до 3-5 суток. Курс лечения следует проводить 4 раза в течение года.
Некоторые авторы наблюдали улучшение в состоянии больных озеной от применения физиотерапевтических процедур, например от диатермии и ионофореза. Хорошие результаты отмечаются после вдыхания ионизированного воздуха (поэтому больным рекомендуется держать дома ионизатор воздуха).
Сущность хирургического лечения озены заключается в искусственном сужении полости носа. Из всех хирургических приемов наиболее щадящим является введение в подслизистую ткань жира, кости, хряща. В результате имплантации материала возникает сильная реакция со стороны надхрящницы и слизистой оболочки, выражающаяся в усиленном образовании соединительной ткани, сосудов и увеличении размеров и количества слизистых желез. Эти изменения после операции и обусловливают улучшение.
За последнее время вместо кости используют пенопласт (ивалон) с последующим введением под кожу больного дезоксикортикостероидацетата как гормона, способствующего развитию сосудов и соединительной ткани.
Более радикальным хирургическим приемом является операция Лаутеншлегера, которая заключается в отдавливании внутренней стенки гайморовой пазухи к носовой перегородке. Стенку пазухи отделяют и фиксируют в желаемом положении тампоном. В последующем отделенная стенка удерживается в новом положении сращением поверхностей носовой перегородки и раковин носа.
Важно! Все материалы носят справочный характер и ни в коей мере не являются альтернативой очной консультации специалиста.
Этот сайт использует cookie-файлы для идентификации посетителей сайта: Google analytics, Yandex metrika, Google Adsense. Если для вас это неприемлемо, пожалуйста, откройте эту страницу в анонимном режиме.
ОЗЕНА
ОЗЕНА (ozaena; греч, ozein издавать запах, пахнуть; син.: зловонный насморк, хронический атрофический зловонный насморк) — хроническое заболевание полости носа, характеризующееся атрофией слизистой оболочки и костно-хрящевого скелета носа, густым клейким отделяемым, засыхающим в корки и издающим зловоние, гипосмией или аносмией. Упоминания о больных со зловонным запахом из носа встречаются в трудах, начиная с папирусов Эберса (17—16 вв. до н. э.). О. как самостоятельное заболевание описана Михелем (С. Michel) и Френкелем (В. Frankel) в 70-х гг. 19 в.
О. чаще встречается в Восточной Азии, Испании, Алжире, Тунисе, Болгарии, Греции. В других странах О. либо не выявляли, либо обнаруживали редко. Заболевание в основном наблюдается у лиц молодого возраста, иногда у детей; женщины болеют чаще, чем мужчины.
Содержание
Этиология
Наиболее распространена теория инф. происхождения О. Найденная в 1886 г. Левенбергом (В. В. Lowenberg) и изученная в 1893 г. Абелем (В. Abel) капсульная палочка высеивается, по данным А. П. Красильникова (1979), из носоглотки у 80—90% больных О.
Возбудитель О. относится к сем. Enterobacteriaceae, роду Klebsiella (см.). Klebsiella ozaenae (Abel 1893, Bergey et al. 1925) — грамотрицательные неподвижные капсульные палочки размером 1—5 X 0,5—0,8 мкм. Они располагаются единично, парами, реже короткими цепочками; при окраске по Гинсу выявляются хорошо выраженные капсулы. Klebsiella ozaenae растет на обычных питательных средах в аэробных условиях, на плотных средах образует крупные серовато-белые выпуклые слизистые колонии с гладкой блестящей поверхностью и ровными краями. Большинство штаммов К. ozaenae ферментируют углеводы и многоатомные спирты с образованием кислот, дают выраженную реакцию с метил-рот и отрицательную реакцию Фогеса— Проскауэра (см. Фогеса-Проскауэра реакция), не усваивают малонат натрия, не разжижают желатину, не образуют сероводород и индол. Klebsiella ozaenae неоднородны в антигенном отношении. По строению К-антигена штаммы К. ozaenae в большинстве относятся к серотиггам (сероварам) К4, а также К5, Кб. По строению О-антигена они входят в подгруппу 2В и имеют антигенное родство с Klebsiella rhinoscleromatis (подгруппа 2А).
Патогенез неясен. Теории нейротрофических изменений, эндокринных расстройств, конституциональных особенностей строения носовой полости, авитаминоза не нашли подтверждения.
Патологическая анатомия
В основе патол, изменений при О. лежит хрон. воспалительно-атрофический процесс в слизистой оболочке и костно-хрящевом скелете носа (см.). При гистол, исследовании в пораженных тканях обнаруживают преобладание атрофических и склеротических изменений над воспалительными. Очаговые воспалительные инфильтраты располагаются преимущественно вокруг сосудов, атрофичных желез, а также под эпителием и состоят из лимфоцитов, плазматических клеток, сегментоядерных лейкоцитов; в инфильтратах встречаются ацидофильные, так наз. русселевские, тельца. Собственная пластинка склерозирована неравномерно. Наблюдается прогрессирующая атрофия желез слизистой оболочки, местами с полным их исчезновением. Параллельно происходит метаплазия многорядного мерцательного эпителия в многослойный плоский и эпидер-мизация протоков желез. В ранних стадиях процесса наблюдается очаговая метаплазия с признаками дифференцировки эпителия — от много-рядного мерцательного до многослойного плоского (рис., а). В поздних стадиях метаплазия эпителия почти полностью охватывает респираторную часть слизистой оболочки носа и может распространяться на обонятельную область. Эпителий при этом истончен, с явлениями патол, ороговения (см.). Встречаются микронадрывы эпителия с излиянием крови и лимфы и проявлениями регенерации эпителия (рис., б).
Атрофия слизистой оболочки сочетается с перестройкой ее сосудистого русла: запустеванием капиллярной сети, гипертрофией гладкомышечной ткани стенок сосудов на ранних стадиях и миоэластофнброзом с пе ре-калибровко и просвета на поздних стадиях О. В нервных волокнах слизистой оболочки обнаруживают дистрофические изменения в виде неравномерного набухания, усиления ар-гентофильности, фрагментации осевых цилиндров. В костном скелете носа отмечается лакунарное рассасывание кости, истончение костных перекладин, замещение зоны костномозгового кроветворения фиброзной тканью.
Данные э лек тронно-мик роско пи-ческого исследования слизистой оболочки носа указывают на глубокие изменения клеточных и волокнистых структур собственной пластинки.
Клиническая картина
Заболевание развивается медленно на протяжении многих лет. Различают три стадии О.: в первой клин, симптомы слабо выражены, больные отмечают обильное слизистое отделяемое из носа, гипосмию (см. Аносмия, Обоняние), повышенную утомляемость; во второй — нос заложен вязким, засыхающим в корки отделяемым с неприятным запахом, обоняние ослаблено; в третьей стадии корки заполняют просвет полости носа, носовое дыхание затруднено, отмечается резкий, зловонный запах. На запах из носа обращают внимание окружающие, сами больные его не ощущают. Больные часто бывают угнетены и подавлены; резкое зловоние, исходящее от них, заставляет их избегать общения с людьми. Считают, что запах при О, связан с разложением белковых веществ под влиянием гнилостных бактерий. Носовое отделяемое до момента его засыхания в корки не издает запаха. При отделении корок во время энергичного сморкания часто возникают носовые кровотечения (см,).
При осмотре больного О. отмечается западение сп инки носа, расширение ноздрей. При передней риноскопии (см.) видна сухая, истонченная слизистая оболочка, покрытая клейким тягучим секретом пли серо-зелеными корками, издающими зловоние. Поражаются, как правило, обе половины носа. В поздних стадиях О., после наступления полной атрофии слизистой оболочки, корки не образуются, а слизистая оболочка напоминает серозную оболочку или рубец; нижняя носовая раковина атрофирована, в связи с этим просвет носовой полости становится широким и возникает возможность осмотра верхних отделов носовой полости и боковых стенок носоглотки. Распространение процесса на слизистую оболочку носослезиого канала и устья евстахиевых (слуховых, Т.) труб приводит соответственно к развитию дакриоцистита и катарального отита. Поражение придаточных (околоносовых, Т.) пазух наблюдается при образовании широких сообщений между пазухами и полостью носа. Атрофический процесс в большинстве случаев захватывает глотку, а нередко и гортань. При переходе заболевания на трахею и бронхи возникает трахеобронхит.
В крови выявляются гипохромная анемия, лейкопения, ускоренная РОЭ, а также снижение содержания сывороточного железа, повышение концентрации цинка и меди и нарушение биосинтеза церулоплазмина.
Диагноз
Диагноз ставится на основании характерной клин, картины, данных риноскопии и лаб. диагностики (бактериологический и серологический методы исследования).
Лабораторная диагностика. При бактериол, исследовании содержимое носа, слизь из носоглотки высевают на чашки с мясопептонным агаром с пенициллином или на дифференциально-диагностические среды. Выросшие крупные слизистые колонии пересевают на среду Расселла (см. Расселла среда), полученную чистую культуру идентифицируют на основании изучения морфологических, культуральных, биохимических и серологических свойств в соответствии с основными тестами дифференциации, предложенными А. П. Красильниковым в 1974 г. Диагноз О. с помощью серологического исследования основан на обнаружении в сыворотке крови больных О-антител путем постановки РСК. Во избежание ошибки реакцию необходимо ставить параллельно с озенозным и склеромным О-диагностикумами, т. к. возможны перекрестные реакции.
Дифференциальный диагноз проводят в основном с простым атрофическим ринитом (см.), дистрофической формой склеромы (см.), сифилисом (см.), лепрой (см.), дистрофическими изменениями при гранулеме Вегенера (см. Вегенера гранулематоз), миазами (см.), южноамериканским лейшманиозом. Необходимо также исключить наличие новообразований или инородного тела в носовой полости (в отличие от О. поражение носа при этих заболеваниях одностороннее).
Лечение
Применяют стрептомицин (в виде ингаляций и внутримышечных инъекций) и антибиотики широкого спектра действия, избираемые на основании показателей антибиотикограммы. С целью улучшения трофики слизистой оболочки носа вводят пирогенал, начиная с 10 минимально пирогенных доз (МПД) и при отсутствии реакции ежедневно увеличивают дозу на 10 МПД, доводят до 100 МПД; на курс 10 инъекций; смазывают слизистую оболочку носа йодглице-рином, хлорофиллокаротиновой пастой. Применяют витамины и препараты железа. Проводят эндоназальный ионофорез йодистым калием, диатермию и УВЧ на область шейных симпатических узлов, применяют грязевые и гальванические воротники по Щербаку. Показана пересадка в полость носа слизистой оболочки преддверия рта. Наблюдалось улучшение состояния после уменьшения размеров носовой полости смещением внутрь медиальных стенок гайморовых (верхнечелюстных, Т.) пазух, подсадки под слизистую оболочку носовой перегородки ауто-, алло- и ксенокости, хряща, жировой ткани, пластмассовых пластинок, а также сужения просвета ноздрей (рекалибрование носовой полости).
Прогноз и Профилактика
Прогноз в отношении полного излечения неблагоприятен.
Профилактика. Членов семей, в к-рых имеются больные О., следует выделять в группу риска. Им необходимо регулярно проводить бактериол. исследование слизи из носа и носоглотки, а также санацию носоглотки. Во время профосмотров, при осмотре детей и подростков следует обращать внимание на явления атрофии в полости носа. Предупреждение стойких изменений заключается в выявлении и лечении ранних форм заболевания.
Трудоустройство больных О. зависит от стадии заболевания. При выраженном запахе они не могут выполнять работу, требующую контакта с людьми; исключается работа на пищевых предприятиях. Больные не должны подвергаться воздействию факторов, усугубляющих атрофические процессы в носовой полости, таких как пыль, пары тяжелых металлов, большие температурные колебания.
Библиография: Абрикосов А. И. Частная патологическая анатомия, в. 3, с. 17, М., 1947; 3 а р и ц к и й Л. А. и Г у-б и н а К. М. Озена, Киев, 1977; К р а-с и л ь н и к о в А. П., М я к и н н и-к о в а М. В. и Крылов И. А. Озена, Минск, 1980, библиогр.; Многотомное руководство по оториноларингологии, под ред. А. Г. Лихачева, т. 3, с. 85, М., 1963; Паутов Н. А. К гистологии атрофических ринитов и других дистрофических процессов носовой полости, Рус. ото-ларингол., № 6, с. 521, 1927; Хирургические болезни носа, придаточных пазух и носоглотки, под ред. Я. С. Темкина и Д. М. Рутенбурга, с. 127, М., 1949; Ash J. E. a. Raum М. Atlas of oto-laryngic pathology, p. 169, N. Y., 1956; Bergey’s manual of determinative bacteriology, ed. by R. E. Buchanan a. N. E. Gibbons, p. 321, Baltimore, 1974; B e r-n a t I. Ozaena, Oxford, 1965; F r a n-k e 1 B. Pathologisch-anatomische Untersuchungen iiber Ozena, Virchows Arch, path. Anat., Bd 75, S. 45, 1875; Haba-n e с B. a. H o n s i g K. Histopatolo-gicky obraz ozeny u deti, Cs. Otolaryng., sv. 24, s. 85, 1975; J a k a b f i I. u. K o s a D. Unsere Erfahrungen bei der lokalen Streptomycin-Novocain Behandlung der Ozaena, H. N. O. (Berl.), Bd 23, S. 253, 1975; M a k o w s k a W. i. Z a w i s-z a E. Ocena cytologiczna nablonka nosa u chorych na ozene, Otolaryng. pol., t. 31, s. 653, 1977; S h a h J. T. a. o. Partial or total closure of the nostrils in atrophic rhinitis, Arch. Otolaryng., v. 100, p. 196, 1974; Topilko A. i. Zakrzews-k i A. Electron microscopic observations in the nosal mucosa in ozaena, Folia histo-chem. cytochem., t. 11, s. 355, 1973; Z a-hejska M. a. Lejska V. Jednost-ranna ozena u jedenactimesicniho kojence, Cs. Otolaryng., sv. 25, s. 54, 1976.
P. А. Бариляк; В. П. Быкова (пат. ан.), Н. С. Горячкина (этиология, лаб. диагностика).