Неотложные состояния
Неотложные состояния – тяжелые расстройства жизненно значимых функций, представляющие угрозу для жизни пациента и требующие оказания экстренной помощи, в т. ч. с помощью методов интенсивной терапии и реанимации. К таким критическим состояниям относятся как остро возникшие патологии (отравление, асфиксия, травматический шок), так и осложнения длительно протекающих хронических заболеваний (гипертонический криз, астматический статус, диабетическая кома и др.). Купированием неотложных состояний занимаются врачи-реаниматологи службы неотложной медицинской помощи, медицины катастроф, ОРИТ. Однако основами и принципами проведения реанимационных мероприятий владеют все медицинские работники высшего и среднего звена.
Неотложные состояния
Неотложные состояния – тяжелые расстройства жизненно значимых функций, представляющие угрозу для жизни пациента и требующие оказания экстренной помощи, в т. ч. с помощью методов интенсивной терапии и реанимации. К таким критическим состояниям относятся как остро возникшие патологии (отравление, асфиксия, травматический шок), так и осложнения длительно протекающих хронических заболеваний (гипертонический криз, астматический статус, диабетическая кома и др.). Купированием неотложных состояний занимаются врачи-реаниматологи службы неотложной медицинской помощи, медицины катастроф, ОРИТ. Однако основами и принципами проведения реанимационных мероприятий владеют все медицинские работники высшего и среднего звена.
Жизнеугрожающие состояния различаются по причинам и ведущему механизму. Знание и учет этиопатогенеза критических расстройств жизнедеятельности чрезвычайно важны, поскольку позволяют выстроить правильный алгоритм оказания медицинской помощи. В зависимости от повреждающего фактора неотложные состояния делятся на три группы:
Наиболее часто неотложные состояния встречаются в хирургии, травматологии, кардиологии, неврологии, при инфекционных болезнях. В урологии незамедлительной помощи требует почечная колика, ОПН, приапизм, острая задержка мочеиспускания. В акушерстве и гинекологии к ургентным случаям относятся маточные кровотечения, эклампсия беременных, роды вне медицинского учреждения. В эндокринологии таковыми являются лактатацидоз, кетоацидоз, гипо- и гипергликемия, тиреотоксический, аддисонический, гипокальциемический, катехоламиновый кризы. Специфическими неотложными состояниями детского возраста служат ложный круп, судорожный и гипертермический синдромы, абортивный СВДС.
Пациента в критическом состоянии можно распознать при первом осмотре, оценив его положение, выражение лица, цвет и влажность кожных покровов, ЧСС, частоту, тип и характер дыхания, уровень АД. Тяжесть состояния больного в реаниматологии определяется степенью и скоростью нарушения витальных функций: сознания, гемодинамики, внешнего дыхания. Кроме того, ургентные состояния могут протекать с лихорадочным, болевым, интоксикационным синдромом, обезвоживанием, психическими нарушениями. Симптомами, которые должны насторожить родственников и окружающих больного, являются резкая слабость и заторможенность, утрата сознания, нарушения речи, обильное наружное кровотечение, бледность или синюшность кожи, удушье, судороги, многократная рвота, выраженные боли.
Стратегия лечения неотложных состояний складывается из доврачебной помощи, которая может быть оказана пострадавшему рядом находящимися людьми, и собственно медицинских мероприятий, проводимых профессиональными медиками. Первая доврачебная помощь зависит от характера нарушения и состояния больного; она может включать прекращение действия повреждающего фактора, придание больному оптимального положения тела (с приподнятым изголовьем или ножным концом), временную иммобилизацию конечности, обеспечение доступа кислорода, прикладывание холода или согревание пациента, наложение кровоостанавливающего жгута. Во всех случаях немедленно следует вызвать «скорую помощь».
Очерки ургентной хирургии
Доброго времени суток, уважаемые пикабушники. Сегодня меня осенила мысль запустить свою серию постов на Пикабу на медицинскую тематику. Я планирую выпускать посты примерно один раз в неделю, в котором буду рассказывать истории из неотложной и иногда плановой хирургии, которые со мной приключались. Естественно, если эта тематика понравится сообществу в принципе. Если же нет, то будем считать этот пост просто неудавшимся пилотным выпуском, а я пойду дальше думать, чем можно поделиться с людьми, чтобы им было интересно.
И так, с вступлением окончено, поэтому приступим непосредственно к историям.
Имел я удовольствие проходить интернатуру в областной больнице своего города. Больница огромная, много специализированных отделений, еще больше пациентов и столько же историй. Так вот, летом врачи обычно хотят уйти в отпуск. Не все, но многие. В районных больницах ситуация такая же, за исключением того, что в районе может быть всего 2 хирурга, один из которых ушел в отпуск. В таких ситуациях главный врач ЦРБ подает запрос в областную больницу и оттуда на время отпуска ему отправляют на помощь врача, либо интерна. Тут следует отметить, что если ты в интернатуре и заведующие тебя знают, как толкового и подающего надежды специалиста, то тебя запросто отправят в район одного. Чтоб самостоятельности набрался, прочувствовал, так сказать, вкус свободы и возможные последствия.
Так было и со мной. В один прекрасный день меня зовет к себе заведующий и говорит, что надо ехать в район за 300 км от областного центра и помочь там несколько недель. Ты, мол, уже опытный, много чего видел, много чего знаешь, езжай, в общем. Ладно. Выхода нет, нужно ехать.
Приехал я в район на электричке. Должен сказать, что я никогда не был так рад возможности просто постоять и покурить после 5-часовой поездки на деревянной скамье. Добрался я до больницы, зашел к главному врачу, где меня встретила старшая мед сестра из хирургического отделения и провела непосредственно в само отделение. Жил я в ВИП палате с собственным санузлом, двумя койками, столом, тумбочкой и огромным шкафом. В тот же день я познакомился с заведующим хирургии, двумя анестезиологами и младшим медицинским персоналом.
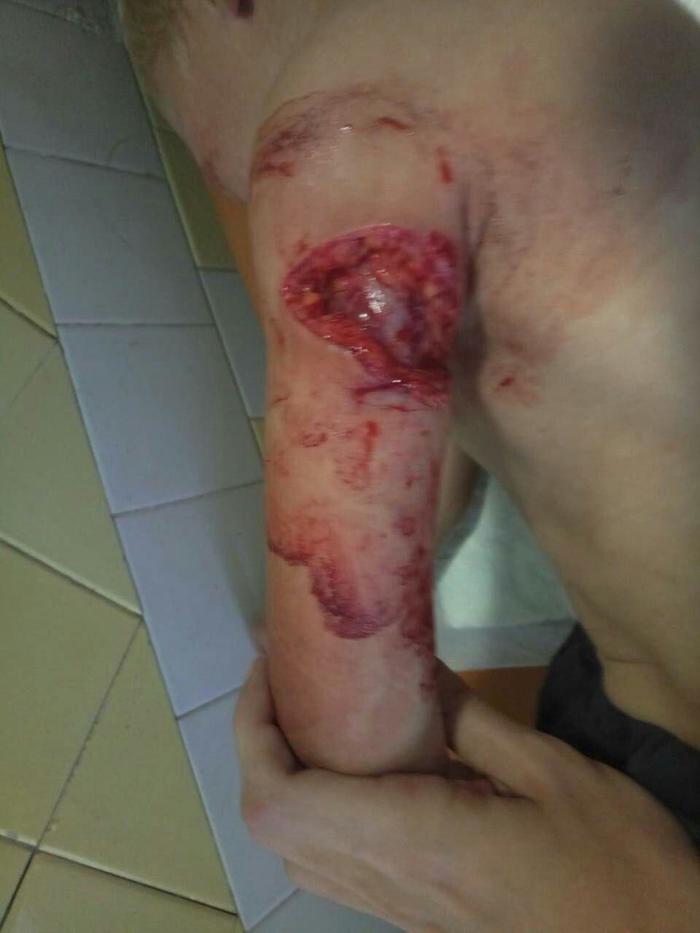
В одно солнечное утро выходного дня, которое не предвещало беды, меня вызвали в приемное отделение. Опять ребенок. Медсестра со страхом в голосе предупредила, что нужно будет шить ребенка. Ну, думаю, что в этом такого. Прихожу, смотрю. Сидят бабушка с дедушкой и внук 4-5 лет с рваной раной задне-боковой поверхности верхней трети правого плеча. Фото прилагаю, качетсво не очень, жесть стоит, смотрите на свой страх и риск. Стоит уточнить, что у мальчика к ране был прижат лист капусты, а сверху завязан платочек. Мальчик спокоен, не плачет, не истерит. Сидит спокойно, пока я его осматриваю. Как выяснилось, мальчик игрался в огороде, залез на дерево и благополучно с него упал, зацепившись рукой об ветку. Объясняю родственникам, что рану надо зашивать. Они согласны, пишу список, что необходимо купить и отправляю в аптеку.
Будьте внимательны к своему здоровью и не болейте. Хороших выходных!
Ургентная помощь что это
Смысловое значение
Какие бывают urgent-состояния больного?
Перечисленные состояния требуют неотложных мероприятий по спасению жизни человека.
Понятие психиатрической медицине
Отклонением здоровья признается аддикция ургентная. Это состояние, когда у человека наблюдается постоянное напряжение через страх потери времени. Такие переживания присущи мужчинам и женщинам зрелого возраста от 25 до 50 лет. Субъективные ощущения заставляют больного следить за каждой минутой жизни и осуществлять контроль.
Выделяют следующие характеристики ургентной личности:
Аддикти сразу берутся за выполнение огромного количества задач. Не выполнив поставленную цель, перебрасываются на другую. По их мнению, каждая новая проблема всегда более значимый предыдущей. На фоне нервозности человек делает ошибки, даже при выигрышных ситуациях импульсивными действиями загоняет все в тупик.
Значение при госпитализации
При неотложных ситуациях требуется ургентная помощь. Это мероприятия по сохранению здоровья, а иногда и жизни человека. Чаще такими действиями становится реанимационная помощь пострадавшим. В острый период осложнений проводится быстрая диагностика состояния организма, при которой нужно иметь четкое понимание ситуации. К врачам предъявляются завышенные требования. Так, при критическом уровне здоровья хирурги прибегают к следующим видам экстренной помощи:
Что означает определение при осложнении в щитовидке?
Тиреотоксический криз определяется как ургентная ситуация. Это состояние является следствием патологии щитовидной железы. Диагностика недомогания лабораторными тестами занимает время, а для поступившего больного важна каждая секунда.
В таких случаях врачи определяют клинические симптомы. К ним относят повышенное сердцебиение, учащенное дыхание, тахикардия. Крайней стадией усложнения становится кома. Со стороны пищеварительной системы наблюдается тошнота, рвота, боли в животе. Лихорадочные проявления сопровождаются температурой тела выше 39 градусов. Гораздо позже реанимационной помощи больному врачи проводят лабораторные анализы, что подтверждает или опровергает предварительный диагноз. Ургентные состояния нужно систематизировать и выработать четкую последовательность действий при смешанных клинических симптомах.
Ургентное недержание мочи
Развитие хирургических методов лечения опухолей предстательной железы позволило существенно повысить успех в борьбе с данными заболеваниями и улучшить прогноз. Однако такой агрессивный подход часто сопровождается побочными эффектами, одним из которых является недержание мочи. Такое осложнение является самым нежелательным, и избежать его удается далеко не всегда, так как после операции нарушаются механизмы, ответственные за нормальный процесс мочеиспускания. 1 Однако проблему можно успешно корректировать разными способами.
Что такое ургентное недержание мочи
Под ургентным или императивным недержанием понимают самопроизвольное вытекание мочи, которое отмечается после сильного позыва сходить в туалет. При этом мочевой пузырь может опорожняться полностью или частично.
В норме давление в мочевом пузыре в процессе накопления мочи всегда поддерживается на низком уровне. В этом важную роль играет и сама мышечная оболочка, и постоянный контроль со стороны нервной системы. При различных нарушениях могут появляться неконтролируемые сокращения детрузора, что проявляется сильным желанием помочиться. Именно в этот момент может отмечаться непроизвольное вытекание мочи. 2
3-4% людей
Среди причин императивного недержания мочи, помимо операций на предстательной железе, можно отметить:
Также ургентное недержание мочи у мужчин может сочетаться со стрессовым недержанием. В этом случае говорят о смешанной форме. Провоцирующим фактором является увеличение внутрибрюшного давления, которое может отмечаться при физической работе, кашле, изменении позы тела, быстрых движениях. При этом перед непроизвольным подтеканием мочи появляется сильный позыв сходить в туалет. 1
Методы диагностики
Успех и эффективность лечения императивного недержания мочи у мужчин во много зависят от правильной и своевременной диагностики. Несмотря на то, что проблема не представляет угрозы для здоровья, решать ее нужно обязательно. Однако не все пациенты своевременно обращаются за медицинской помощью с учетом деликатности ситуации. В результате не просто страдает качество жизни, а развиваются комплексы, социальная отстраненность и депрессия. В результате человек большую часть времени проводит дома, в то время как с помощью современных методик можно восстановить нормальный процесс мочеиспускания.
При обращении к врачу диагностика проводится в два этапа. Сначала назначаются стандартные анализы мочи и УЗИ мочевого пузыря. Также пациент заполняет специальные анкеты, которые помогут понять причины и степень выраженности нарушения. На данном этапе важно собрать максимально полный анамнез — узнать, проходил ли пациент специфические виды лечения, выявить факторы риска, оценить симптомы и общее состояние органов мочевыделительной системы. Помочь в диагностике может дневник мочеиспускания, который пациент ведет самостоятельно на протяжении нескольких дней. 2
На втором этапе назначают специфические инструментальные методы диагностики, с помощью которых можно получить объективную информацию о состоянии мочевого пузыря и его функциях.
С этой целью применяют:
Ургентная хирургическая патология: возможности лапароскопии и консервативной терапии
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Статья посвящена возможностям лапароскопии и консервативной терапии при ургентной хирургической патологии
Для цитирования. Винник Ю.С., Серова Е.В., Стратович Д.В. и др. Ургентная хирургическая патология: возможности лапароскопии и консервативной терапии // РМЖ. 2016. No 12. С. 765–767.
В хирургическом отделении КГБУЗ «Красноярская межрайонная клиническая больница № 4» ежегодно получают лечение около 2000 пациентов Красноярска и Красноярского края. В 2013 г. в хирургическом отделении было пролечено 1914 пациентов, в 2014 г. – 2016, в 2015 г. – 1940 пациентов.
Средняя длительность пребывания пациентов в стационаре в 2013 г. составила 8,6 койко-дня, в 2014 г. – 7,9, в 2015 г. – 7,3 койко-дня.
На рисунке 1 отражены основные группы заболеваний (аппендицит, грыжи, кишечная непроходимость (КН), болезни желчного пузыря (ЖП), болезни поджелудочной железы (ПЖ), язва желудка и двенадцатиперстной кишки (ДПК)), по поводу которых пациенты ежегодно получают лечение в хирургическом отделении.
Из представленной диаграммы видно, что лидирующие позиции в структуре хирургической патологии занимают три группы заболеваний – аппендицит, болезни поджелудочной железы (в т. ч. острый панкреатит) и болезни желчного пузыря (в т. ч. острый и хронический холецистит), что соответствует общероссийским показателям [1].
Следует отметить, что с внедрением в клиническую практику хирургического отделения критериев диагностики и шкалы тяжести острого панкреатита (по В.С. Савельеву) [2] значительно сократилось число больных с псевдодиагнозом «острый панкреатит», что отражено на рисунке 2.
Показатели хирургических вмешательств представлены в таблице 1.
Соотношение экстренных и плановых операций выглядит следующим образом: в 2013 г. было выполнено 927 экстренных и 277(23%) плановых оперативных вмешательств, в 2014 г. – 873 экстренных и 230 (20,9%) плановых, в 2015 г. – 898 экстренных и 328 (26,8%) плановых операций.
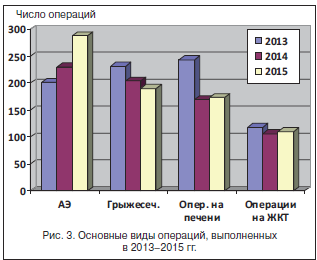
Основные виды оперативных вмешательств (аппендэктомии (АЭ), грыжесечения, операции на печени, операции на ЖКТ) представлены на рисунке 3.
В 2013 г. проведено 299 (24,8%) эндоскопических операций против 905 открытых и малых оперативных вмешательств. В 2014 г. число эндоскопических операций составило 293 (26,6%) против 810 открытых и малых оперативных вмешательств. В 2015 г. выполнено 346 (28,2%) эндоскопических операций против 880 открытых и малых оперативных вмешательств.
При этом увеличение доли лапароскопических операций связано с расширением показаний к лапароскопической холецистэктомии – выполнением ее не только при хроническом калькулезном холецистите и полипах желчного пузыря в плановом порядке, но и при острых, в т. ч. деструктивных, калькулезных холециститах с перивезикальными осложнениями (перивезикальный инфильтрат, абсцесс, местный перитонит), синдромом Мириззи I в экстренном порядке, а также с внедрением в клиническую практику и широким использованием лапароскопической аппендэктомии и ушивания перфоративных язв желудка и двенадцатиперстной кишки.
При желчнокаменной болезни в 2013 г. было выполнено 42 открытые и 116 (73,4%) эндоскопических операций, в 2014 г. – 46 открытых и 123 (72,8%) эндоскопические, в 2015 г. – 16 открытых и 155 (90,6%) лапароскопических холецистэктомий. Эти данные еще раз подчеркивают более широкое применение лапароскопических технологий при осложненном течении острого калькулезного холецистита.
Все пациенты, поступающие в хирургическое отделение с диагнозом «острый калькулезный холецистит», обследуются по утвержденным медико-экономическим стандартам. После клинико-лабораторного и инструментального подтверждения диагноза больные получают консервативную терапию – инфузионную (кристаллоидные растворы), спазмолитическую (дротаверина гидрохлорид, папаверина гидрохлорид, платифиллина гидротартрат), по показаниям – антимикробную (защищенные пенициллины (амоксициллин/клавуланат), фторхинолоны (пефлоксацин, ципрофлоксацин, левофлоксацин), противоязвенную при наличии эрозивно-язвенных поражений ЖКТ (омепразол, эзомепразол), секретолитическую при повышении уровня амилазы крови и мочи, при наличии клинических признаков острого панкреатита, а также выявленных инструментальными способами (октреотид), симптоматическую (в т. ч. нестероидные противовоспалительные препараты (НПВП): кеторолак, амтолметин гуацил).
Пациенты с желчнокаменной болезнью, оперированные в экстренном или отсроченном порядке, получали, при отсутствии на предоперационном этапе антибиотикотерапии, с целью антибиотикопрофилактики амоксициллин/клавуланат (при аллергических реакциях на β-лактамные антибиотики – ципрофлоксацин). В послеоперационном периоде больные получали инфузионную, спазмолитическую, по показаниям – антимикробную (амоксициллин/клавуланат), фторхинолоны (пефлоксацин, ципрофлоксацин, левофлоксацин) в сочетании с метронидазолом, противоязвенную (при наличии эрозивно-язвенных поражений ЖКТ), секретолитическую (при повышении уровня амилазы крови и мочи, при наличии клинико-инструментальных признаков острого панкреатита), симптоматическую, в т. ч. ненаркотические анальгетические лекарственные средства и НПВП. В первые 2–3 сут послеоперационного периода больные получали инъекционные формы НПВП (кеторолак), а затем, после начала приема пищи, назначались НПВП с гастропротекторными свойствами для перорального приема (амтолметин гуацил – Найзилат) – до купирования болевого синдрома (в среднем 4–5 сут послеоперационного периода) – 47 (27,5%) больных (в 2015 г.).
При аппендиците (остром и при плановых операциях после консервативного лечения аппендикулярного инфильтрата) в 2013 г. было выполнено 288 (100%) открытых операций, в 2014 г. – 233 открытые и 3 (1,3%) эндоскопические, в 2015 г. – 164 открытые и 37 (18,4%) лапароскопических аппендэктомий.
В соотношении диагностических лапароскопий по поводу подозрения на острый аппендицит и выполненных по их результатам аппендэктомий произошли следующие изменения: в 2013 г. было выполнено 288 диагностических лапароскопий, 92 из которых закончились аппендэктомиями, в 2014 г. – 233 диагностические лапароскопии, 109 из которых закончились аппендэктомиями, в 2015 г. – 201 диагностическая лапароскопия, 122 из которых закончились также аппендэктомиями.
Все пациенты с подозрением на острый аппендицит получали инфузионную, спазмолитическую терапию, при неэффективности которой, выполнялась диагностическая лапароскопия. При отсутствии острого аппендицита или после аппендэктомии по поводу острого флегмонозного аппендицита без периаппендикулярных осложнений в послеоперационном периоде больные получали только инъекционные формы НПВП (кеторолак), а затем, после начала приема пищи, перорально назначались НПВП с гастропротекторными свойствами – амтолметин гуацил (Найзилат) до купирования болевого синдрома (в среднем 3–5 сут послеоперационного периода). При остром гангренозном аппендиците, а также наличии периаппендикулярных осложнений больные дополнительно в послеоперационном периоде получали антимикробную химиотерапию: амоксициллин/клавулановую кислоту, цефалоспорины III поколения (цефтриаксон, цефотаксим) или фторхинолоны (пефлоксацин, ципрофлоксацин, левофлоксацин) в сочетании с метронидазолом.
Аналогичная схема назначения НПВП в послеоперационном периоде применялась и у пациентов при лапароскопическом ушивании перфоративных язв желудка и двенадцатиперстной кишки, с применением противоязвенных препаратов в инъекционной форме с последующим переводом на пероральные препараты.
При клинико-лабораторном и инструментальном подтверждении диагноза «острый панкреатит» больные получали консервативную терапию: инфузионную; спазмолитическую; секретолитическую; по показаниям – антимикробную (защищенные пенициллины, фторхинолоны); противоязвенную (при наличии эрозивно-язвенных поражений ЖКТ); симптоматическую, в т. ч. инъекционные формы НПВП.
После операций по поводу отечного панкреатита, асептического панкреонекроза (геморрагического, жирового или смешанного) с диффузным или разлитым ферментативным перитонитом, которые были выполнены лапароскопическим способом (дренированием брюшной полости, по показаниям – дренированием сальниковой сумки), пациентам также назначались инъекционные формы НПВП (кеторолак), а затем, после начала приема пищи, назначались перорально НПВП с гастропротекторными свойствами – амтолметин гуацил (Найзилат) до купирования болевого синдрома (в среднем 5–7 сут послеоперационного периода).
Следует отметить, что у пациентов, получавших в раннем послеоперационном периоде НПВП с гастропротекторными свойствами, эрозивно-язвенных поражений ЖКТ и связанных с ними осложнений не выявлено.
В лечении пациентов с ургентной хирургической патологией органов брюшной полости в условиях общехирургического стационара показано применение НПВП с гастропротекторными свойствами в раннем послеоперационном периоде с момента начала энтерального приема жидкости и пищи.
В дальнейшем в практике хирургического отделения КГБУЗ «Красноярская межрайонная клиническая больница № 4» планируется расширение объема выполняемых эндоскопических вмешательств в условиях ургентной хирургии. Для реализации этого необходимы усовершенствование материально-технической базы и корректировка медико-экономических стандартов, позволяющих выполнять высокотехнологичные операции и использовать новые необходимые лекарственные средства.