Поражение легких по типу матового стекла на КТ
Благодаря мультиспиральной компьютерной томографии грудной клетки, или МСКТ, которая считается наиболее информативным методом обследования легких, врачи могут диагностировать инфекционно-воспалительные и онкологические заболевания на ранних стадиях.
«Матовые стекла» характерны для пневмонии, туберкулеза, рака легких и других опасных состояний. Какие именно и по каким признакам их различают? Рассмотрим подробнее в этой статье.
Что такое «матовое стекло»?
«Матовые стекла» — это участки уплотнения легочной ткани, которые хуже пропускают X-Ray лучи. По-другому их называют очагами уплотнения ткани легких. На томограммах такие области напоминают светлые пятна или мутноватый налет. Очаги по типу «матового стекла» свидетельствуют о том, что альвеолы легких заполнены жидкостью (транссудатом, кровью), а не воздухом. Также они могут свидетельствовать о снижении пневматизации легких из-за фиброзных изменений. Альвеолы участвуют в газообмене, снабжают клетки кислородом и выводят углекислый газ, поэтому заполнение их полости жидким веществом или клетками соединительной ткани недопустимо.
Если общая площадь «матовых стекол» увеличивается, это свидетельствует о прогрессирующем инфекционно-воспалительном заболевании. Пациента начинает беспокоить нехватка воздуха, одышка, кашель.
При каких заболеваниях «матовое стекло» проявляется на томограммах?
По данным кафедры лучевой диагностики ММА им. Сеченова, картину «матовости» чаще всего дают пневмонии (вирусные, бактериальные, грибковые), однако инфильтрация легких характерна и для других патологических состояний. Вот только некоторые из них:
Оценивая данные КТ легких, врач-рентгенолог дифференцирует заболевания по специфической картине «матовых стекол»: их количеству, локализации, наличию других признаков, по которым возможно определить причину патологических изменений ткани легких. Например, для двусторонней вирусной пневмонии характерно наличие «матовых стекол», расположенных периферически в нижних и задних отделах легких. В более поздней стадии наблюдается консолидация очагов инфильтрации с утолщением перегородок альвеол.
«Матовые стекла» при туберкулезе могут быть расположены рядом с бронхами или диссеминированы — в этом случае наблюдается множество маленьких светлых участков (инфильтратов), хаотично расположенных во всей полости легких. Также при туберкулезе на КТ легких можно обнаружить характерные фиброзные тяжи, ведущие к корню легкого — это перибронхиальное воспаление, признаки лимфостаза с увеличением лимфатических узлов. Единичные участки «матового стекла» малого размера без четкого паттерна какого-либо заболевания могут указывать на новообразование, развивающийся фиброз, аденокарциному (рак) легких.
Иногда «матовые стекла» указывают на сосудистые патологии, которые приводят к сдавливанию альвеолярного пространства. У пациентов с ожирением могут появится в гравитационно-зависимых (нижних) областях легких под воздействием лишнего веса. У здоровых пациентов эффект «матового стекла» может проявиться на томограммах в случае, если сканирование грудной клетки проведено на выдохе (правильно — на глубоком вдохе).
Не принимая в расчет эти погрешности и говоря об истинном синдроме «матового стекла» на КТ легких, отметим, что это признак нефункциональных участков легких. В норме уплотнений и препятствий для дыхания быть не должно, а легочная ткань представлена на томограммах однородным темным цветом. Очень редко «матовые стекла» указывают на индивидуальные особенности организма пациента, например, на нетипичное расположение диафрагмы у новорожденных. Но это единичные случаи, поэтому давайте рассмотрим наиболее распространенные паттерны заболеваний, при которых на томографии встречаются «матовые стекла».
«Матовые стекла» на КТ при пневмонии
Чаще всего «матовое стекло» на КТ проявляется при воспалении легких, причем это может быть абсолютно любая пневмония: вирусная, бактериальная, с атипичным развитием симптомокомплекса, очень редкая интерстициальная и так далее. Поскольку спектр возбудителей пневмонии чрезвычайно широк, а дифференцировать заболевания легких по одному эффекту «матового стекла» не всегда представляется возможным, пациенту рекомендуется лабораторная диагностика — анализ крови или отделяемого из дыхательных путей на предмет микоплазм, пневмококков, коронавируса и других возбудителей.
Общим признаком острых пневмоний на КТ является наличие инфильтратов («матовых стекол») разной формы и протяженности. «Матовые стекла» расположены вокруг очагов или диффузно, как при туберкулезе. Однако в отличие от туберкулеза, их размер обычно больше, есть тенденция к консолидации инфильтратов и образованию рисунка по типу «булыжной мостовой». В отдельных случаях визуализируются просветы бронхов, содержащих газ. Это называется синдромом «воздушной бронхографии». В сочетании с эффектом «матового стекла», он также относится к явным признакам пневмонии.
Для пневмонии, вызванной коронавирусом COVID-19, характерно периферическое расположение очагов поражения под плеврой. Наиболее уязвимы билатеральные нижние доли и задние отделы легких. Отмечается тенденция к консолидации «матовых стекол» и утолщению перегородок альвеол, иногда — признаки фиброза легких.
Тяжелым формам коронавирусной пневмонии сопутствует острый респираторный дистресс-синдром. ОРДС — это обширное двухстороннее воспаление, при котором наблюдается множество инфильтратов и отек легких. На томограммах фрагментарные участки «матового стекла» кортикальной формы присутствуют с двух сторон и имеют вид «лоскутного одеяла».
При пневмоцистной пневмонии, вызванной дрожжеподобным грибом Pneumocystis Jirovecii, наблюдается несколько иная картина. Участки уплотнения легких по типу «матового стекла» обычно расположены с двух сторон симметрично (но иногда диффузно и неравномерно). Уплотнения преобладают в прикорневых областях легких, а диффузные изменения — в верхних и нижних отделах. Для пневмоцистной пневмонии, как и для вирусной, ассоциированной с COVID-19, характерны эффект консолидации и симптом «лоскутного одеяла», но на томограммах легких видны и другие признаки: воздушные кисты, пневмоторакс.
Отдельную группу заболеваний представляют идиопатические интерстициальные пневмонии, причину которых не удается установить. Помимо «матового стекла» на сканах КТ легких можно обнаружить симптом «сотового легкого», бронхоэктазы, ретикулярные изменения. Идиопатические пневмонии требуют гистологического обследования.
На основании данных компьютерной томографии легких и анамнеза пациента врач-рентгенолог сможет определить поражение легких, характерное для пневмонии. В рамках дифференциальной диагностики учитывается плотность и форма «матовых стекол», их количество, в целом оценивается рисунок. Однако определить возбудителя пневмонии и тактику лечения можно после дополнительной лабораторной диагностики.
«Матовое стекло» на КТ при туберкулезе
Очаги инфильтрации по типу «матового стекла» встречаются и при туберкулезе. Его вызывает бактерия Mycobacterium tuberculosis. Считается, что все взрослые люди, достигшие возраста 30 лет, являются носителями микобактерии в «спящем» виде. Когда иммунитет подавлен, бактерии туберкулеза могут активизироваться, и человек заболеет.
При туберкулезе на КТ легких обычно видны множественные мелкие (милиарные) очаги, диссеминированные по легким. Возможна их концентрация в определенной доле. Часто присутствует инфильтрат в форме «дорожки», ведущей к корню легкого. Отмечается увеличение лимфатических узлов. Окончательно отличить туберкулез от пневмонии возможно по результатам ПЦР-диагностики — анализа крови на предмет возбудителя инфекционного воспаления легких.
«Матовое стекло» на КТ при отеке легких
Отёк легких — это осложнение массивного воспаления, сепсиса, токсического отравления. Отек часто возникает как осложнение хронических и острых заболеваний легких, следствие коронарной ишемии, сердечной недостаточности, патологических сбоев в работе других органов и их систем.
При кардиогенном отеке легких наряду с «матовыми стеклами» наблюдается утолщение междолевой плевры, сетчатая деформация легочного рисунка, а контуры корней легких расширенные и нечеткие.
К дополнительным признакам отека легких на КТ относится увеличение диаметра легочных сосудов, расширение камер сердца и жидкость в плевральной полости.
«Матовое стекло» при аденокарциноме (раке) легкого
По эффекту «матового стекла» на КТ легких определяют злокачественные новообразования — рак легких. Аденокарцинома — самый распространенный вид опухоли; существенным «спусковым механизмом» для ее образования является курение, наследственность, возраст (старше 40 лет).
Опухоль аденокарцинома формируется из клеток железистого эпителия. На томограмме представлена единичным обычно небольшим (от 2 мм) участком уплотнения по типу «матового стекла». В отдельных случаях у пациента наблюдается несколько «матовых стекол» диффузного или диффузно-мозаичного типа. Аденокарцинома представлена различными морфологическими подтипами и требует динамического наблюдения.
Не пытайтесь самостоятельно интерпретировать изображения. Выявить «матовые стекла» и дать им дифференцированную оценку может только профильный врач специалист, прошедший обучение и имеющий соответствующий сертификат.
Текст подготовил
Котов Максим Анатольевич, главный врач центра КТ «Ами», кандидат медицинских наук, доцент. Стаж 19 лет
Если вы оставили ее с 8:00 до 22:00, мы перезвоним вам для уточнения деталей в течение 15 минут.
Если вы оставили заявку после 22:00, мы перезвоним вам после 8:00.
Диссеминация в легких
Под диссеминированными процессами в легких понимается довольно обширная группа заболеваний и патологических состояний (более 100, известных современной медицине), при которых в дыхательном органе диагностируют множественные воспалительные очаги и(или) фиброзные изменения, расположенные, как правило хаотично и с обеих сторон. Патологические изменения могут затрагивать практически все легочные сегменты, а могут быть сконцентрированы только в определенных местах, например, вокруг бронхов, в периферических отделах легких и т.д.
Первично диссеминированные заболевания легких выявляются по результатам аппаратных медицинских обследований (КТ, рентген). На посрезовой компьютерной томографии легких (МСКТ) в высоком разрешении очаги диссеминации и фиброза визуализируются лучше всего. Врач-рентгенолог может оценить объем поврежденной легочной ткани, выявить фиброзные тяжи (соединительнотканные спайки и рубцы), скопление жидкости и(или) гноя в альвеолярных пузырьках, сопутствующие патологии дыхательных путей, артерий, лимфатической системы.
В этой статье мы подробнее расскажем о легочной диссеминации и заболеваниях, при которых этот симптом наблюдается.
Что такое диссеминация в легких?
Диссеминация представляет собой множественные патологические очаги (уплотнения) диаметром 1-10 мм. На КТ-сканах они выглядят как светлые пятна, в то время как в норме легочная ткань визуализируется практически однородным темным цветом. Очаги могут быть абсолютно разными по размеру, форме (эллипсообразные, с неровными краями) и морфологии. Нередко вокруг очагов обнаруживается перифокальное воспаление. Они могут сливаться и в таком случае напоминают инфильтративные процессы при пневмонии. Диссеминация также проявляется в виде очаговых микро повреждений с кровью и отеками.
При диссеминирующих процессах в легких дыхательный орган частично (в зависимости от объема поражения) перестает выполнять свою главную функцию — дыхание и транспортировка кислорода к другим органом, в частности к сердцу и головному мозгу. При тотальном диссеминированном поражении легких пациент может погибнуть.
Симптомы легочной диссеминации
Как и большинство легочных заболеваний, диссеминированное поражение легких не обладает специфическими симптомами, по которым было бы точно поставить диагноз. При диссеминации пациентов могут беспокоить стандартные респираторные симптомы:
Причины легочной диссеминации
При обнаружении диссеминации в легких, важно точно установить причину и выявить специфику патологического процесса. Причинами патологических процессов, в зависимости от формы, плотности и характера распространения очагов могут быть:
Отметим, что к одним только возбудителям инфекционно-воспалительных заболеваний легких, которые могут вызвать диссеминированное поражение легких, относится обширная группа вирусов, бактерий и грибков (mycobacterium tuberculosis, SARS-CoV-2, сoccidioides immitis) и др. Иногда выявить точную причину диффузных воспалительных очагов и фиброза не представляется возможным. Если заболевание обладает признаками, сходными с туберкулезом или пневмонией, или имеется выраженный фиброз, но даже после медицинских обследований причина остается не ясна, то такие патологические изменения называют «идиопатическими», а тактика лечения подбирается индивидуально на основании полученных данных и анамнеза пациента.
Поэтому диссеминированные заболевания легких считаются довольно сложными в диагностике. КТ легких значительно информативнее обычной рентгенографии, однако даже этот метод изолированно от лабораторных анализов, не позволяет получить достаточно сведений для назначения терапии. Если у пульмонолога или врача-рентгенолога есть подозрения на злокачественный процесс, пациенту может быть рекомендована биопсия.
Для каких заболеваний характерен симптом легочной диссеминации?
Рассмотрим наиболее распространенные заболевания, которые могут проявляться диссеминированным патологическим процессом в легких.
Туберкулез
Туберкулез легкий представляет собой довольно распространенное, опасное и тяжелое заболевание. Его возбудителем являются бактерии — палочки Коха, которые легко передаются контактным и воздушно-капельным путем, могут годами жить в уличной пыли и даже в легких человека, не вызывая никаких симптомов.
Болезнь проявляется тогда, когда иммунная система человека не может самостоятельно сдержать активную фазу и рост микобактерий mycobacterium tuberculosis. Бактериальное поражение легких при туберкулезе обычно визуализируется как множественные воспалительные очаги — гранулемы.
В центре туберкулезных гранулем расположены очаги некроза. Вокруг них формируются уплотнения — легочные альвеолы заполняются жидким субстратом, в котором содержатся сами бактерии клетки эпителия и плазмы, мертвые лимфоциты, крупные клетки Лангханса, макрофаги.
На начальных стадиях туберкулез прогрессирует практически бессимптомно, со временем пациент начинает отмечать слабость, ухудшение общего самочувствия, кашель и изменение дыхания.
При этом на аускультации редко отмечается что-то подозрительное. Анализ мокроты не показывает микобактерии. Диагностика туберкулеза возможна по результатам рентгенографического обследования и кожной туберкулиновой пробы.
Гранулематозы и диффузно расположенные «матовые стекла» на КТ не являются специфическим признаком туберкулеза. Первые обнаруживаются и при саркоидозе, а вторые — при пневмониях и других заболеваниях.
Для лечения туберкулеза пациенту назначается курс антибактериальной терапии. Важно предотвратить фиброз (рубцевание легких), поскольку такие изменения могут носить необратимый характер.
Пневмокониоз
Пневмокониозы – это диссеминированное поражение легких, причиной которого является вдыхание строительной или промышленной пыли. Чаще всего патологические процессы протекают с выраженным развитием первичного диффузного фиброза, при котором легочные альвеолы «склеиваются», поскольку в них разрастается соединительная ткань.
Пневмокониоз тоже носит гранулематозный характер. На КТ-сканах отчетливо видны множественные узелковые уплотнения разной плотности. Такие уплотнения следует проверять на предмет того, является ли процесс доброкачественным, нет ли онкологической угрозы.
Пневмокониоз относится к так называемым «профессиональным» заболеванием. Чаще всего от него страдают:
Силикоз — распространенное и тяжелое заболевание легких, при котором диагностируют множественный диффузный фиброз и узелковые уплотнения. В результате у больного существенно сокращается функциональный объем легких. Возникает из-за продолжительного вдыхания пыли со свободным диоксидом кремния (содержится в кварцевом песке и окружающем воздухе). Поэтому в группе риска находятся пескоструйщики, работники соответствующих (абразивоструйных) предприятий, жители «песчаных» регионов.
Асбестоз — хроническое заболевание легких, при котором также манифестируется множественный легочный фиброз. Возникает из-за вдыхания асбестовой пыли или волокон асбеста. В группе риска находятся работники асбестодобывающих и асбестоперерабатывающих предприятий.
Пневмонии и осложнения пневмоний
Пневмонии – группа воспалительных заболеваний легких. На фоне этого заболевания у пациента могут возникнуть более опасные осложнения, для которых также характерна диссеминация: острый респираторный синдром (ОРДС), интерстициальное поражение легких, симптом «булыжной мостовой», «сотовое легкое», отек легких, фиброз и др.
При пневмонии со множественными диффузно расположенными локусами поражения существенно снижается жизненная емкость легких, поскольку воспалительные очаги и инфильтраты крупные, альвеолы заполнены жидким экссудатом, а не воздухом.
Пневмония с диссеминацией может быть следствием кандидоза легких, пневмокониоза и других заболеваний. Необходимо точно установить причину патологических изменений. Иногда необходимо также исключить злокачественный процесс (по результатам лабораторной диагностики).
Саркоидоз
Саркоидоз легких – это онкологическое заболевание. Его основными признаками на КТ являются диссеминация и медиастинальная лимфаденопатия. Диссеминация на сканах выражена не так ярко как при прогрессирующем туберкулезе, однако определенное сходство есть. Диагностику затрудняет легочный фиброз. Вместе с дессиминированнным поражением дыхательного органа присутствуют васкулиты, периваскулиты, перибронхит.
Множественные очаги (от 2 мм до 1 см) часто расположены вдоль бронхососудистых пучков, междольковых щелей, костальной плевры, в междольковых перегородках (перилимфатический тип диссеминации). При саркоидозе гранулематоз часто (около 35% случаев) обнаруживают не только в легких, но и в бронхах. При этом их слизистая оболочка может быть не изменена – на поражение бронхов при саркоидозе указывают отек, гиперемия, участки утолщения эпителия.
На ранних сроках саркоидоз развивается бессимптомно, на более поздних пациента начинают беспокоить непродуктивный кашель, проблемы с дыханием (без явных причин), дискомфорт и жжение в области спины, в тяжесть в груди.
Текст подготовил
Котов Максим Анатольевич, главный врач центра КТ «Ами», кандидат медицинских наук, доцент. Стаж 19 лет
Если вы оставили ее с 8:00 до 22:00, мы перезвоним вам для уточнения деталей в течение 15 минут.
Если вы оставили заявку после 22:00, мы перезвоним вам после 8:00.
«Матовое стекло» и «булыжная мостовая»: что позволяет точно диагностировать коронавирус
COVID-19 у одних пациентов вызывает симптомы, похожие на проявления обычной ОРВИ, а другие болеют бессимптомно. О необычных симптомах заболевания рассказал главный пульмонолог Минздрава РФ, член-корреспондент РАН Сергей Авдеев.
По его словам, помимо кашля и затруднения дыхания о болезни могут сигнализировать кожная сыпь и проступающая на поверхности кожи сосудистая сетка – сетчатое ливедо.
Еще одно кожное проявление инфекции – сетчатое ливедо. Чаще всего такая сосудистая сетка появляется у больных на ногах.
«Мы ожидаем увидеть такие изменения у тяжелых пациентов с сепсисом и септическим шоком, и как правило они сигнализируют о нарушении коагуляции, то есть свертываемости крови», – рассказал эксперт.
Авдеев отметил одну закономерность: чем меньше возраст пациента, тем вероятнее у него наличие кожных проявлений инфекции. Впрочем, по его словам, не стоит сразу бежать в больницу, если вы обнаружили у себя эти симптомы. Другое дело, если вы контактировали с зараженным – тогда они могут быть признаком COVID-19.
У небольшого процента пациентов с COVID-19 лабораторные тесты могут показать отрицательный результат, тогда как на снимке КТ поражения легких сразу видно. Описывая эти поражения, медики пользуются терминами «матовое стекло» и «булыжная мостовая» – именно на них похожи легкие человека при пневмонии, вызванной коронавирусом.
Как ранее рассказала врач-реаниматолог из Италии Ирина Шлычкова, КТ показывает изменения в легких у 54 процентов пациентов, переболевших COVID-19 в легкой форме, и у 94 процентов тяжелых больных.
«Легкие в труху», – так описала врач последствия коронавируса.
По данным оперштаба по борьбе с коронавирусом на 24 апреля, за сутки в России заразились более 5,9 тысячи человек, выздоровели – 677. Общее число инфицированных в стране достигло 68,6 тысячи человек.
Признаки 2019-nCoV инфекции при КТ-визуализации
Аннотация
В этой ретроспективной серии случаев были проанализированы КТ грудной клетки 21 пациента из Китая с наличием клинических проявлений, инфицированных новым коронавирусом 2019 года (2019-nCoV); акцент был сделан на выявление и характеристику наиболее распространенных признаков.
Типичные КТ-признаки включали двусторонние уплотнения легочной паренхимы по типу «матового стекла» и зоны консолидации, которые иногда имели округлую форму и распространялись на периферические отделы легких. Примечательно, что легочные кавитации, солитарные узелки, плевральный выпот и лимфаденопатия отсутствовали. При дальнейшем КТ-контроле у данной группы пациентов за время исследования часто выявлялось легкое или умеренное прогрессирование изменений, что проявлялось в увеличении степени и плотности участков уплотнений ткани легких.
Краткий обзор
Инфекция, вызванная новым коронавирусом 2019 года, проявляется характерными признаками при компьютерной томографии грудной клетки, которые помогают рентгенологу в раннем выявлении и диагностике этой новой глобальной чрезвычайной ситуации для здравоохранения.
Ключевые результаты
Введение
31 декабря 2019 года Всемирную организацию здравоохранения (ВОЗ) известили о нескольких случаях респираторного заболевания неизвестного происхождения, обнаруженных в городе Ухань, провинция Хубэй, Китай, с клиническими проявлениями, напоминающими симптомы вирусной пневмонии и проявляющимися лихорадкой, кашлем и одышкой. По состоянию на 30 января 2020 года ВОЗ определила эту вспышку как глобальную чрезвычайную ситуацию в области здравоохранения. При рентгенографии грудной клетки у пациентов часто обнаруживались затемнения легких. К 3 января 2020 года ВОЗ было зарегистрировано 44 пациента с этим заболеванием неясной этиологии, при этом предварительное эпидемиологическое расследование показало, что большинство пациентов работали или были частыми посетителями оптового рынка морепродуктов Хуанань [1]. Анализ образцов жидкости бронхоальвеолярного лаважа и электронная микроскопия показали, что возбудителем является коронавирус, с его характерной ультраструктурной морфологией при электронной микроскопии, что обусловлено наличием шиповидных отростков, исходящих из вирусной оболочки, что напоминает вид короны.
Обнаруженный вирус был временно назван новым коронавирусом 2019 года (2019-nCoV). Коронавирусы принадлежат к семейству Coronaviridae, отряду Nidovarales и семейству, которое включает вирусы, вызывающие заболевания от обычной простуды до тяжелого острого респираторного синдрома (SARS) и ближневосточного респираторного синдрома (MERS) [2]. Вспышка SARS началась в южном Китае и была признана глобальной угрозой общественному здравоохранению в марте 2003 года, и с ноября 2002 года по июль 2003 года привела к смерти 774 из 8098 инфицированных [3]. Впервые MERS был зарегистрирован в 2012 году в Саудовской Аравии, и на сегодняшний день на 2494 случая инфицирования приходится 858 смертей [4].
По состоянию на 28 января 2020 года в мире зарегистрировано 4593 подтвержденных случая заболевания. Из них 4537 в Китае и 56 из 14 других стран. Кроме того, в Китае подозреваются еще 6973 случая. По состоянию на 28 января 2020 произошло 106 летальных случаев — все в Китае [5]. 30 января 2020 года ВОЗ провозгласила китайский коронавирус глобальной чрезвычайной ситуацией в области здравоохранения. Первоначальный проспективный анализ клинических данных 41 первоначально принятого в Ухане пациента с лабораторно подтвержденным 2019-nCoV показал, что 2019-nCoV вызывал тяжелое заболевание, клинически сходное с SARS, что иногда приводило к потребности в госпитализации в отделение интенсивной терапии (13 из 41 [32 %]) и смерти (6 из 41 [15%]). Все пациенты с пневмонией в этом исследовании имели изменения при компьютерной томографии грудной клетки: по предварительным отчетам, имели место двусторонние уплотнения паренхимы легких у всех пациентов [6].
В данной статье мы опишем и охарактеризуем ключевые КТ признаки, обнаруженные в группе из 21 пациента, инфицированного 2019-nCoV в Китае, чтобы ознакомить рентгенологов и других участников клинических бригад с рентгенологическими проявлениями этого нового заболевания. Раннее распознавание заболевания может ускорить лечение и обеспечить раннюю изоляцию пациента, также это позволит на раннем этапе осуществлять надзор, сдерживание и реагирование общественного здравоохранения на это инфекционное заболевание.
Материалы и методы
Пациенты и КТ грудной клетки
Наша институциональная надзорная комиссия отказалась от требования получить письменное информированное согласие на ретроспективный анализ этой серии случаев, в котором оценивались деперсонифицированные данные и потенциального риска для пациентов не предполагалось. Чтобы предотвратить возможные нарушения конфиденциальности, взаимосвязь между пациентами и исследователями была недоступна.
В период с 18 января 2020 года по 27 января 2020 года в три госпиталя в трех провинциях Китая был госпитализирован 21 пациент с подтвержденной 2019-nCoV инфекцией; всем была проведена КТ грудной клетки. Десяти пациентам из Чжухая (провинция Гуандун) была проведена томография со срезами толщиной 1 мм при помощи сканера UCT 760 (United Imaging, Шанхай, Китай). Девяти пациентами из Наньчана (провинция Цзянси) — томография со срезами толщиной 8 мм при помощи сканера Emotion 16 (Siemens Healthineers, Эрланген, Германия). Два пациента были из Циндао (провинция Шаньдун) и прошли исследование с толщиной среза 5 мм, один при помощи сканера BrightSpeed (GE Medical Systems, Милуоки, Вис) и один при помощи сканера Aquilion ONE (Toshiba Medical Systems, Токио, Япония). Все исследования проводились в положении пациента на спине на высоте вдоха, без введения контрастного вещества. У всех пациентов была подтверждена 2019-nCov инфекция при лабораторных исследованиях жидкости бронхоальвеолярного лаважа, эндотрахеального аспирата, мазка из носоглотки или мазка из ротоглотки.
Отбор пациентов для этого исследования был непрерывным в каждом из трех учреждений, критерии исключения не применялись (таблица 1). В дополнение к информации о возрасте и поле, собранная клиническая информация включала данные о тяжести и характере течения симптомов, а также эпидемиологический анамнез, включая информацию о путешествиях пациентов.
Таблица 1 | Общие данные о пациентах (n = 21)
Анализ КТ-исследований
Каждое КТ-исследование было проанализировано двумя рентгенологами, прошедшими подготовку в области кардиоторакальной радиологии с опытом работы около 5 лет у каждого (M.C. и A.B.) с использованием консоли для просмотра. Исследования рассматривались независимо, и окончательные результаты формировались на основе консенсуса. При возникновении разногласий между двумя основными вариантами интерпретации третий квалифицированный кардиоторакальный рентгенолог, имеющий 10 лет опыта, выносил окончательное решение. Отрицательный контроль и слепой метод не применялись.
Уплотнение по типу «матового стекла» определяли как повышение плотности легочной ткани в виде дымки с сохранением визуализации краев бронхов и сосудов, а консолидацию определяли как повышение плотности легочной ткани с затемнением краев сосудов и стенок дыхательных путей [7]. Каждую из пяти долей легких оценивали по степени вовлеченности и классифицировали как отсутствие (0 %), минимальное (1–25 %), легкое (26–50 %), умеренное (51–75 %) или тяжелое (76– 100 %). Отсутствие вовлеченности соответствовало 0 баллов, минимальное вовлечение — 1 баллу, легкое вовлечение — 2 баллам, умеренное вовлечение — 3 баллам и тяжелое поражение — 4 баллам.
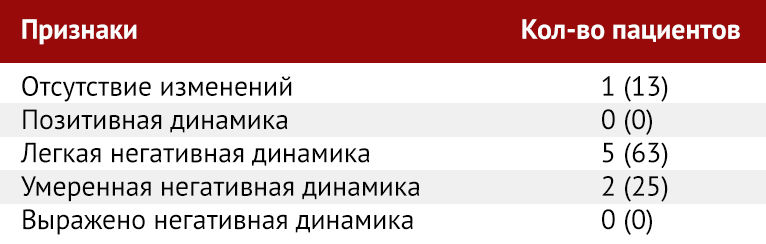
Результат по общей «шкале степени тяжести поражения легкого» формировался суммированием баллов от каждой из пяти долей легкого (диапазон возможных баллов 0–20). Восемь пациентов прошли контрольную КТ грудной клетки во время исследования. Эти сканы также были оценены для определения изменений или прогрессирования во времени, что было качественно оценено с применением консенсусного подхода двумя рентгенологами (M.C. и A.B.).
Результаты
В исследовании приняли участие 13 мужчин и 8 женщин в возрастном диапазоне 29–77 лет; средний возраст ± стандартное отклонение, 51 год ±14.
Уплотнения по типу «матового стекла» и консолидация
Из 21 изначальных КТ-исследований у трех (14 %) пациентов не были выявлены уплотнения по типу «матового стекла»; в сущности, у этих трех пациентов не наблюдалось КТ-признаков патологии органов грудной клетки при поступлении (таблица 2). Из 18 пациентов, у которых визуализировались участки уплотнения по типу «матового стекла» или консолидации, только уплотнения типа «матового стекла» отмечались у 12 (без консолидации). Ни у одного пациента не отмечались зоны консолидации ткани легкого без наличия уплотнения по типу «матового стекла».
Таблица 2 | КТ-признаки, обнаруженные у 21 пациента при первичном обследовании
Распространенность и паттерны повышения плотности легочной ткани
За исключением трех пациентов с нормальным начальным КТ грудной клетки, оставшиеся 18 из 21 пациентов (86 %) по определению имели изменения, затрагивающие по крайней мере одну долю. Из 21 пациента у одного пациента (5 %) была поражена одна доля, у двух пациентов (10 %) изменения определялись в двух долях, у трех пациентов (14 %) были поражены три доли, у четырех (19 %) — четыре, и у восьми пациентов (38 %) патологические изменения распространялись на все пять долей.
Правая верхняя доля была вовлечена у 14 из 21 пациентов при изначальном КТ исследовании (67 %), правая средняя доля — у 12 (57 %), правая нижняя доля — у 16 (76 %), изменения в левой верхней доле отмечались у 14 (67 %) пациентов, левой нижней — у 14 (67 %).
Из 18 пациентов с повышением плотности легочной ткани у 16 изменения были двусторонними, а у двух — односторонним ( у обоих было поражено правое легкое).
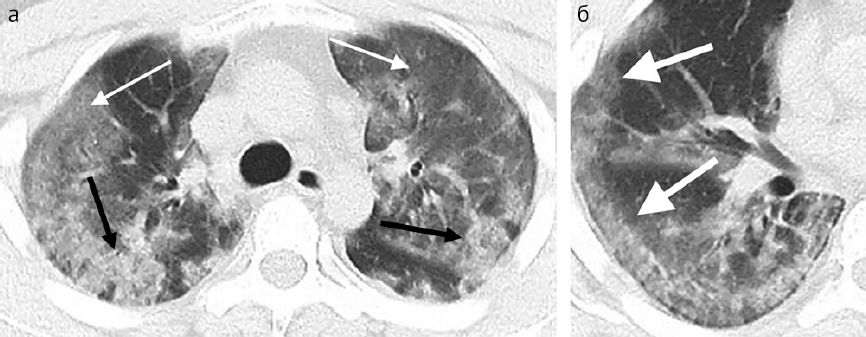
Суммарный балл по «шкале степени тяжести поражения легкого» варьировался от 0 (при трех нормальных КТ-исследованиях) до максимум 19 со средним баллом 9,9. Пациент с наивысшим баллом тяжести поступил в отделение интенсивной терапии (рис. 1).
.
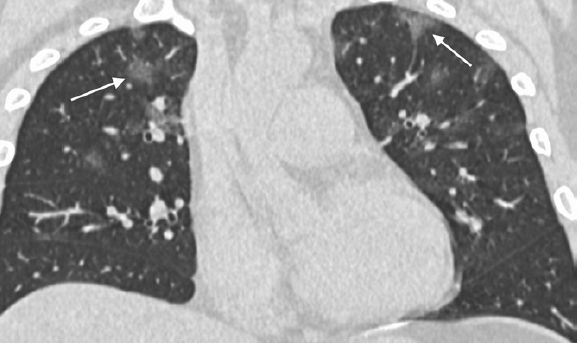
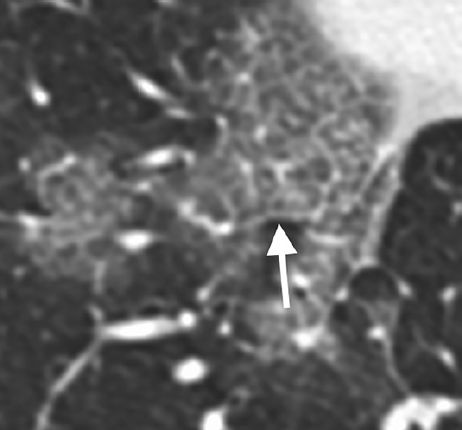
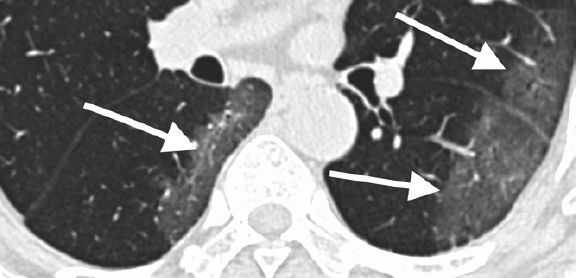
У семи (33 %) пациентов при изначальном исследовании выявлялись уплотнения по типу «матового стекла» и/или участки консолидации округлой формы (рис. 2). Трое из 21 пациентов (14 %) имели уплотнения с преимущественно линейным паттерном, а у четверых (19 %) определялся симптом «булыжной мостовой» (рис. 3). У семи пациентов (21 %) наблюдалось распространение изменений на периферическое отделы легкого (рис. 4). Ни у одного пациента не было обнаружено легочных кавитаций, отдельных легочных узелков, плеврального выпота (-ов), лимфаденопатии, эмфиземы легких или фиброза.
.
Данные КТ-контроля в динамике
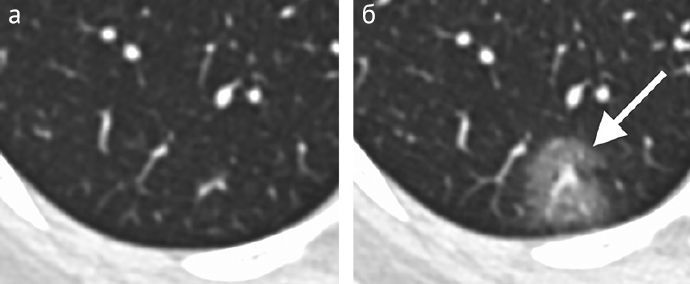
За период исследования восемь пациентов прошли повторную КТ грудной клетки, один из пациентов прошел два контрольных КТ (таблица 3). Среднее время между изначальной КТ грудной клетки и контрольной томографией составило 2,5 дня (диапазон 1–4 дня). У одного из восьми пациентов (13 %) изначальные и последующие КТ грудной клетки не показали патологических признаков, без изменений в динамике. Ни у одного из пациентов не наблюдалась позитивная КТ-динамика. Пять из восьми пациентов (63 %) имели незначительное прогрессирование изменений, и два (25 %) — умеренное прогрессирование. Ни один пациент не продемонстрировал выраженной негативной динамики. Один пациент с незначительным ухудшением КТ картины в динамике, которое определилось при первой контрольной КТ, проведенной через 1 день после первоначального обследования, прошел вторую контрольную КТ через 3 дня (через 4 дня после изначального КТ-исследования). При повторном КТ-контроле отмечался заметный прогресс изменений в виде увеличения количества участков уплотнения и плотности консолидации. Наконец, у одного пациента, не имевшего изменений при изначальной томографии грудной клетки, при контрольной КТ через 3 дня обнаруживалось новое одиночное округлое уплотнение по типу «матового стекла» в периферических отделах (рис. 5).
Таблица 3 | Качественная оценка изменений при КТ-контроле в динамике у восьми пациентов
Обсуждение
Вспышка нового коронавируса 2019 года (2019-nCoV) имеет потенциально далеко идущие последствия для общественного здравоохранения. КТ грудной клетки является ключевым компонентом диагностического обследования пациентов с подозрением на эту инфекцию, и наше исследование показало некоторые лучевые признаки, которые часто встречаются у инфицированных. Среди 21 обследованного пациента уплотнения по типу «матового стекла» наблюдалось у 12 пациентов (57 %), а участки консолидации — у шести (29 %). При этой инфекции патологические изменения с высокой вероятностью распространялись на более чем две доли, (15 из 21 пациента, 71 %) с двусторонним вовлечением (16 из 21 пациента, 76 %).
Вторичные результаты включали уплотнения округлой формы (7 из 21 пациента, 33 %), уплотнения с преимущественно линейным паттерном (3 из 21 пациента, 14 %) и симптом «булыжной мостовой» (4 из 21 пациента, 19 %). Периферическое распространение уплотнений также было достаточно распространено (7 из 21 пациента, 33 %). Отрицательные результаты включали отсутствие отдельных легочных узелков, легочных кавитаций, плеврального выпота и лимфаденопатии.
Вирусы являются частой причиной респираторной инфекции. Лучевая картина разных вирусных пневмоний различна и может совпадать с таковой при других инфекционных и воспалительных заболеваниях легких. Вирусы, принадлежащие к одному семейству приводят к сходному патогенезу заболевания, следовательно, КТ может помочь выявить характерные для них особенности и особенности лучевой картины у иммунокомпетентных пациентов [8]. Эти предварительные данные показывают, что результаты КТ при 2019-nCoV инфекции имеют много общего с КТ картиной при других коронавирусных инфекциях: SARS и MERS.
Вспышки SARS и MERS также были вызваны коронавирусами, поэтому опыт этих эпидемий может быть полезен для борьбы с текущей вспышкой. Также может оказаться полезным соотнесение результатов лучевой диагностики у пациентов с SARS и MERS с данными пациентов с 2019-nCoV инфекцией. Сходство обнаружено в том, что уплотнения типа «матового стекла» и участки консолидация являются первыми признаками при при КТ грудной клетки. Вовлечение периферических отделов легких было также замечено при SARS и MERS. Аналогично, при предыдущих коронавирусных пневмониях отмечался «симптом булыжной мостовой», определяемый как утолщение междольковых перегородок и внутрилобулярные линейные уплотнения в сочетании с уплотнениями по типу «матового стекла», что также наблюдалось у некоторых наших пациентов. Отсутствие легочных кавитаций, плеврального выпота и лимфаденопатии, отмеченное здесь, также было характерно для предыдущих исследований SARS [9].
Многофокальное вовлечение при 2019-nCoV инфекции оказалось более распространенным в нашем исследовании, чем в более ранних исследованиях коронавирусных пневмоний (например, в исследованиях для SARS было типично унифокальное поражение легких) [10]. Более того, в предыдущем исследовании паттернов КТ у пациентов с MERS определялась тенденция к вовлечению базилярных и субплевральных отделов [11]. Однако у пациентов в нашей группе не отмечалось определенного характерного распределения. После выздоровления от MERS-пневмонии отмечалось заметное улучшение, но с часто остаточными фиброзными изменениями. Хотя пока еще слишком рано судить об изменениях КТ-картины у больных 2019-nCoV инфекцией в подострой, хронической стадии или у реконвалесцентов, можно предположить, что характер изменений в динамике будет аналогичным [12].
Уникальным в нашем исследовании по сравнению с другими опубликованными данными о 2019-nCoV инфекции было то, что трое из наших пациентов при поступлении имели нормальную КТ картину легких. У одного из этих пациентов через 3 дня появилось одиночное округлое уплотнение правой нижней доли, что указывает на то, что этот паттерн может быть самым первым рентгенологическим признаком у некоторых пациентов с 2019-nCoV. Еще у одного из этих трех пациентов контрольная КТ, сделанная через 4 дня после первоначального КТ, оставалась полностью нормальной. Оценка негативных данных лучевой диагностики пациентов с подтвержденной 2019-nCoV инфекцией свидетельствуют о том, что КТ грудной клетки не обладает полной чувствительностью и не может в одиночку достоверно и полностью исключить это заболевание особенно на ранней стадии. Это может быть связано с тем фактом, что 2019-nCoV имеет инкубационный период в несколько дней, и может иметь продромальный период с наличием клинических, но не лучевых признаков. Центры по контролю и профилактике заболеваний отмечают, что симптомы 2019-nCoV инфекции могут появляться от 2 дней до 2 недель после воздействия, что аналогично инкубационному периоду MERS [13].
Наше исследование имело несколько ограничений. У нас было относительно небольшое количество пациентов, в том числе только восемь из 21 прошли динамический КТ контроль. Мы не рассматривали рентгенограммы грудной клетки. Вместо этого мы ограничили наше исследование только компьютерными томограммами грудной клетки, поскольку КТ, вероятно, более чувствительна к ранним и /или легким изменениям, как это было в случае предыдущих вспышек коронавирусных инфекций [14]. Тем не менее, рентгенография грудной клетки может быть полезной, поскольку потенциально может служить скрининговым методом в медицинских учреждениях регионов с высокой распространенностью заболевания, имеющих ограниченные ресурсы. Наконец, 11 пациентам была проведена КТ с толщиной среза 5 мм и более, и в этом случае можно было пропустить невыраженные изменения, такие как ранняя и/или минимальная эмфизема и крошечные узелки. Тем не менее, снимки с большей толщиной среза, предоставленные для данного обзора, довольно точно отображают реалии повседневной практики рентгенолога в некоторых районах мира, затронутых вспышкой.
Таким образом, эта работа представляет собой раннее исследование результатов компьютерной томографии грудной клетки у пациентов с новой коронавирусной инфекцией (2019-nCoV), выявившее частые проявления этого заболевания. Рентгенолог играет решающую роль в быстрой идентификации и ранней диагностике новых случаев, что может принести пользу не только пациенту, но и крупным звеньям системы эпиднадзора и реагирования общественного здравоохранения. Нужно признать, что КТ-признаки 2019-nCoV инфекции сходны с таковыми при других вирусных пневмониях, особенно в пределах одного семейства вируса-возбудителя (SARS и MERS). В настоящее время во всем мире меры общественного здравоохранения обновляются и развиваются ежедневно для борьбы с текущей вспышкой. По мере выявления новых случаев у этой популяции пациентов могут обнаружиться другие уникальные лучевые симптомы. Будущие исследования смогут определить, как изменяется лучевая картина заболевания со временем после лечения.