Клещи у домашних попугаев. Типичные признаки. Как избавиться от паразитов
Заражение кожи у пернатых возникает из-за инфицирования Knemidokoptes – вредителями семейства членистоногих. Они заселяют верхний слой кожи попугая, поражают роговицу, пространство вокруг глаз, лапки, восковицу.
Птичий клещ у попугая провоцирует поражение кожи, которое сопровождается нестерпимым зудом. На голове птицы, вокруг клюва появляются специфические белесые наросты в виде губки. У попугаевых встречаются и другие виды клещей: трахейный и очинный.
Источники заражения
Причины заражения клещом в домашних условиях:
Клещи у попугаев с ослабленным иммунитетом. В скрытом состоянии паразит долго находится на теле питомца, никак не проявляя себя. Но различные заболевания, стрессы, авитаминоз, несбалансированнное питание способны дать толчок к его размножению. Обладая хорошим здоровьем, организм пернатого способен сопротивляться пагубному вторжению.
На заметку! Соблюдение санитарных норм и правил гигиены – лучшая профилактика появления клещей у птиц.
Клещи и их виды
Эти насекомые долгое время могут находиться в коже птицы, не тревожа ее. При удобном случае они обнаружат себя.
Видов клещей, вызывающих различные поражения кожи и слизистых у домашних попугаев, несколько:
Симптоматика
Признаки заражения клещами разделяются на общие, что характерны всем видам паразитов, и индивидуальные, присущие каждому отдельному виду.
Общие симптомы при заражении попугаев клещами:
Симптомы, характерные для каждого вида паразитов отдельно:
Как определить появление чесоточного клеща:
Каждый из этих признаков сигнализирует о проблемах со здоровьем питомца. Необходимо принимать срочные меры для лечения птицы.
Как вывести клещ у попугая
При первых симптомах кнемидокоптоза – заражения клещами птиц – борьбу с паразитами начинают безотлагательно. Здоровье и жизнь питомца находятся под угрозой.
Последовательность действий при лечении кнемидокоптоза:
На заметку! Если лечение клеща у попугая начать вовремя, прогноз для выздоровления окажется благоприятным.
Профилактика повторного заражения клещами
Повторное инфицирование могут вызвать предметы, находящиеся как в домике пернатого, так и вне его, т.е. в комнате. Поэтому передвижение больной особи ограничивают стенами клетки. От деревянных и тряпичных изделий во время лечения необходимо избавиться. После терапии все эти предметы заменяют новыми, предварительно дезинфицировав их.
Прутья и поддон клетки можно обработать антисептиком Неостомазан. Для этого ампулу препарата разводят в 0,5 л воды и готовым раствором протирают все предметы и саму клетку. После средство смывают под проточной водой и обдают предметы обихода кипятком.
Для птичьей посуды химические средства не применяют, так как есть риск отравления питомца. Дезинфекция клетки и всех приспособлений – необходимая мера лечения клеща у домашнего попугая.
Другие профилактические меры:
Лечить клещи у попугаев в домашних условиях нужно с применением минимума медикаментозных средств. Не нужно бояться испачкать питомца вазелиновым или другим маслом. Если в клетке есть купальня, питомец отмоет свои перышки, как только ему станет легче.
На заметку! Птичьи клещи не опасны для здоровья человека. Его дерма не подходит для питания этих паразитов.
Опасные насекомые могут завестись в доме на вещах, где побывал больной попугайчик. В случае заражения питомца генеральную уборку необходимо провести во всех комнатах, где обитал пернатый друг. Это предотвратит повторное его заражение и обезопасит остальных домашних любимцев.
Панариций. Лечение нарывов
Панариций – острый гнойный воспалительный процесс, который локализуется в мягких тканях пальцев рук (реже – пальцев ног) и возникает на ладонной поверхности пальцев. Развивается в результате жизнедеятельности гноеродных микроорганизмов (чаще всего – золотистого стафилококка), которые проникают в ткани через мелкие повреждения кожи (ссадины и мелкие ранки на руках), которые порой могут оставаться незамеченными.
Цены на услуги
Панариций – острый гнойный воспалительный процесс, который локализуется в мягких тканях пальцев рук (реже – пальцев ног) и возникает на ладонной поверхности пальцев. Гнойные воспаления на тыльной поверхности пальцев к панарициям не относятся, за исключением процессов в области ногтя.
Панариций развивается в результате жизнедеятельности гноеродных микроорганизмов (чаще всего – золотистого стафилококка), которые проникают в ткани через мелкие повреждения кожи (ссадины и мелкие ранки на руках), которые порой могут оставаться незамеченными. При этом наблюдаются характерный отек, покраснение и боли в области пораженного пальца. На начальных стадиях еще возможно консервативное лечение. При тяжелых формах заболевания наблюдается озноб и повышение температуры. Боли могут носить резкий, пульсирующий характер и мешать нормальному сну. На пораженном участке кисти начинает формироваться гнойник.
Все дело в том, что на ладонной поверхности пальцев расположено множество важных анатомических образований: сухожилия и сухожильные влагалища, нервы, сосуды, капсулы суставов и т. д. Подкожная клетчатка в этой области имеет особое строение. От кожи к ладонному апоневрозу идут многочисленные эластичные и прочные волокна. Кроме того, в толще клетчатки располагаются продольные пучки соединительной ткани. В результате клетчатка оказывается разделенной на мелкие ячейки, напоминающие пчелиные соты.
Такое строение, с одной стороны, препятствует распространению воспаления «вдоль», с другой – создает благоприятные условия для проникновения гнойного процесса вглубь тканей. Именно поэтому при панариции возможно быстрое прогрессирование с вовлечением сухожилий, костей и суставов или даже всех тканей пальца.
При формировании гнойника необходима операция, т.к. особенности строения и расположения мягких тканей в этой области, как было отмечено выше, способствуют распространению нагноения в глубину. В отсутствие надлежащего лечения вероятны серьезные осложнения, поэтому при подозрении на панариций следует незамедлительно обращаться к врачу.
Панариций чаще наблюдается у детей, а также у лиц молодого и среднего возраста – от 20 до 50 лет. По статистике, три четверти пациентов заболевают после микротравмы, полученной на производстве. Самой распространенной локализацией являются I, II и III пальцы правой кисти. Развитию панариция способствуют как внешние (охлаждение, вибрация, воздействие химических веществ), так и внутренние (ослабление иммунитета) факторы.
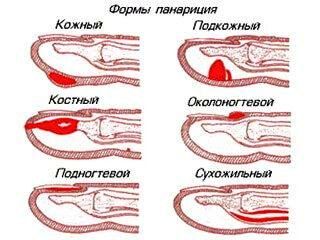
Классификация панарициев
С учетом месторасположения и характера пораженных тканей выделяют следующие виды панариция:
Предрасполагающие факторы и причины развития панариция
Непосредственной причиной возникновения панариция чаще всего становится золотистый стафилококк, который проникает в ткани через ранки, ссадины, уколы, трещины, занозы или заусенцы, чаще всего остающиеся незамеченными, т.к. выглядят настолько незначительными, что больной попросту не обращает на них внимания. Реже панариций вызывается грамотрицательной и грамоложительной палочкой, стрептококком, кишечной палочкой, протеем, а также анаэробной неклостридиальной микрофлорой и возбудителями гнилостной инфекции.
К числу внешних факторов, способствующих развитию панариция, относятся:
Внутренними факторами, увеличивающими вероятность возникновения панариция, являются:
Симптомы панариция
В области воспаления формируется гнойный очаг, который хорошо виден при поверхностных формах панариция. Формирование гнойника может сопровождаться слабостью, повышенной утомляемостью, головной болью и повышением температуры тела. Симптомы интоксикации ярче выражены при глубоких, тяжелых формах панариция (костном, суставном, сухожильном).
Кроме того, у каждой формы панариция существуют свои характерные симптомы.
Кожный панариций
Обычно возникает в области ногтевой фаланги. Кожа в этом месте краснеет, затем в центре покраснения отслаивается ограниченный участок эпидермиса. Образуется пузырь, наполненный мутной, кровянистой или серовато-желтой жидкостью, просвечивающей через кожу. Сперва боли нерезкие, затем они постепенно усиливаются, становятся пульсирующими. Эта форма панариция часто сопровождается стволовым лимфангитом, при котором на предплечье и кисти образуются красные полосы по ходу воспаленных лимфатических узлов. При неосложненном панариции общее состояние не страдает, при лимфангите возможно повышение температуры, слабость, разбитость.
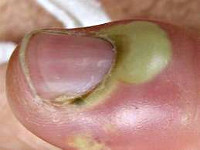
Околоногтевой панариций (паронихия)
Как правило, развивается после неудачно проведенного маникюра или является осложнением заусенцев и трещин околоногтевого валика у людей физического труда. Вначале отмечается локальный отек и покраснение, затем процесс быстро распространяется, охватывая весь ногтевой валик. Достаточно быстро формируется гнойник, просвечивающий через тонкую кожу этой области. В области воспаления возникают сильные боли, нарушающие сон, однако общее состояние почти не страдает. Лимфангит при данной форме панариция наблюдается редко.
Возможно самопроизвольное вскрытие гнойника, однако его неполное опорожнение может стать причиной перехода острой формы панариция в хроническую. При прогрессировании процесса гной может прорваться под основание ногтя, распространиться в подкожную клетчатку ладонной области, на кость и даже дистальный межфаланговый сустав.
Подногтевой панариций
Обычно является осложнением паронихии, однако, может развиваться и первично – в результате занозы, колотой ранки в области свободного края ногтя либо при нагноении подногтевой гематомы. Поскольку формирующийся гнойник в этой области «придавлен» жесткой и плотной ногтевой пластиной, для подногтевого панариция характерны чрезвычайно интенсивные боли, общее недомогание и значительное повышение температуры. Ногтевая фаланга отечна, под ногтем просвечивает гной.
Подкожный панариций
Самый распространенный вид панарициев. Обычно развивается при инфицировании небольших, но глубоких колотых ранок (например, при уколе шипом растения, шилом, рыбьей костью и т. д.). Вначале появляется небольшое покраснение и локальная боль. В течение нескольких часов боль усиливается, становится пульсирующей. Палец отекает. Общее состояние пациента может как оставаться удовлетворительным, так и значительно ухудшаться. При гнойниках, находящихся под большим давлением, отмечаются ознобы и повышение температуры до 38 градусов и выше. При отсутствии лечения, недостаточном или позднем лечении возможно распространение гнойного процесса на глубокие анатомические образования (кости, суставы, сухожилия).
Костный панариций
Может развиться при инфицированном открытом переломе или стать следствием подкожного панариция при распространении инфекции с мягких тканей на кость. Характерно преобладание процессов расплавления кости (остеомиелит) над ее восстановлением. Возможно как частичное, так и полное разрушение фаланги. На ранних стадиях симптомы напоминают подкожный панариций, однако, выражены гораздо более ярко. Пациент страдает от чрезвычайно интенсивных пульсирующих болей, не может спать.
Пораженная фаланга увеличивается в объеме, из-за чего палец приобретает колбообразный вид. Кожа гладкая, блестящая, красная с цианотичным оттенком. Палец слегка согнут, движения ограничены из-за боли. В отличие от подкожного панариция при костной форме невозможно определить участок максимальной болезненности, поскольку боль носит разлитой характер. Отмечается озноб и лихорадка.
Суставной панариций
Может развиться в результате непосредственного инфицирования (при проникающих ранах или открытых внутрисуставных переломах) или распространения гнойного процесса (при сухожильном, подкожном и костном панариции). Вначале возникает небольшой отек и боль в суставе при движениях.
Затем боль усиливается, движения становятся невозможными. Отек увеличивается и становится особенно выраженным на тыльной поверхности пальца. При пальпации определяется напряжение капсулы сустава. В последующем на тыле пальца образуется свищ. Первичные панариции могут заканчиваться выздоровлением, при вторичных панарициях (обусловленных распространением нагноения с соседних тканей) исходом обычно становится ампутация или анкилоз.
Сухожильный панариций (гнойный тендовагинит)
Как и другие виды панариция, может развиться как при прямом проникновении инфекции, так и при ее распространении из других отделов пальца. Палец равномерно отечен, слегка согнут, отмечаются интенсивные боли, резко усиливающиеся при попытке пассивных движений. При давлении по ходу сухожилия определяется резкая болезненность. Покраснение может быть не выражено. Отмечается значительное повышение температуры, слабость, отсутствие аппетита. Возможны спутанность сознания и бред.
Сухожильный панариций – самое тяжелое и опасное гнойное воспаление пальца.
Это обусловлено тем, что гной быстро распространяется по сухожильным влагалищам, переходя на мышцы, кости, мягкие ткани ладони и даже предплечья. При отсутствии лечения сухожилие полностью расплавляется, и палец теряет свою функцию.
Диагностика панариция
Диагноз выставляется на основании жалоб пациента и клинических симптомов болезни. Для определения формы панариция и уточнения локализации гнойника проводится пальпация пуговчатым зондом.
Для исключения костного и суставного панариция выполняют рентгенографию. При этом следует учитывать, что, в отличие от костного панариция, при суставной форме заболевания изменения выявляются не сразу и могут быть слабо выраженными. Поэтому для уточнения диагноза следует назначать сравнительные рентгенограммы одноименного здорового пальца на другой руке.
Лечение панариция
На ранних стадиях пациентам с поверхностным панарицием может быть назначена консервативная терапия: дарсонваль, УВЧ, тепловые процедуры.
На поздних стадиях поверхностного панариция, а также на всех стадиях костной и сухожильной формы заболевания показана операция. Вскрытие панариция дополняют дренированием так, чтобы обеспечить максимально эффективный отток из разделенной на ячейки клетчатки.
Хирургическая тактика при костном или суставном панариции определяется степенью сохранности пораженных тканей. При частичном разрушении выполняют резекцию поврежденных участков. При тотальной деструкции (возможна при костном и костно-суставном панариции) показана ампутация. Параллельно проводится лекарственная терапия, направленная на борьбу с воспалением (антибиотики), уменьшение болей и устранение явлений общей интоксикации.
Как избавить волнистого попугая от клещей
Содержание
Волнистые попугаи, как и любые другие животные, подвержены инфицированию различными паразитами. Одним из самых распространенных является чесоточный клещ. Узнаем, каковы симптомы поражения организма волнистого попугая паразитами, и как с ними бороться.
Чесоточный клещ у попугаев
В окружающем мире таится немало опасностей для живущих в домашних условиях волнистых попугаев. Одна из них – птичьи клещи, которые могут длительное время скрываться на теле питомца или внутри его организма. Несмотря на миниатюрный размер, эти паразиты способны нанести непоправимый вред здоровью птицы. А потому важно постоянно следить за тем, какие изменения происходят во внешности и поведении питомца.
Чаще всего волнистого попугая одолевает чесоточный клещ, который становится виновником довольно серьезного заболевания – кнемидокоптоза или чесотки. Паразит может пару месяцев скрываться в верхних слоях кожи питомца, а затем проявиться на тех участках тела, где нет перьевого покрова. Если вовремя не принять меры, последствия чесотки бывают трагичными: от деформации клюва и потери пальцев до летального исхода.
Возбудитель заболевания
Knemidocoptes – так называется чесоточный клещ по-научному. Как выглядит он, владелец попугая не всегда представляет. Увидеть насекомых невооруженных глазом практически невозможно: их размер – от 0,3 до 0,5 мм. Форма тела округлая. Определить, что у волнистого попугая клещ, можно по состоянию покровов на открытых участках тела и изменениям в поведении питомца. Еще один способ – постучать жердочкой по листу белой бумаги: мелкие черные точки, которые осыпались и есть паразиты.
Чесоточные клещи живут в коже и прокладывают в ней множество ходов. Там же самки паразитов делают кладки яиц. Все это вызывает у пернатых очень сильный зуд.
Питаются клещи эпидермисом. Отходы их жизнедеятельности остаются на коже и оказывают токсическое действие на весь организм волнистого попугая.
Пути передачи
Чесоточные клещи у попугаев появляются по-разному:
Обычно затаившийся в коже питомца чесоточный клещ ждет момента, чтобы проявить себя. Поводом к его пробуждению могут послужить:
Чтобы не упустить момент и вовремя приступить к лечению, нужно периодически осматривать питомца и следить за его поведением.
Симптомы
На то, что у попугая клещи, указывают определенные признаки. Причем одни из них можно назвать общими для всех паразитов, другие появляются в каждом конкретном случае.
Если у попугая клещ, питомец становится вялым, теряет аппетит и часто чешется. Птице не интересны игрушки и большую часть времени ее можно видеть нахохлившуюся. О кнемидокоптозе и о том, что нужно начинать лечение волнистого попугая, говорят такие симптомы:
Так как заражение подкожным клещом проявляется не сразу, владельцам волнистых попугаев необходимо также знать, что специалисты выделяют у заболевания 4 стадии: начальную, легкую, среднюю и тяжелую. Каждая из них характеризуется своими особенностями:
Если на первой стадии распознать кнемидокоптоз практически невозможно, на второй признаки поражения клещами становятся очевидными. А потому необходимо сразу же обратиться к специалисту. Он точно определит, какой вид клещей одолел попугая, и назначит соответствующее лечение – проводить его нужно в домашних условиях. Если все делать правильно, результат очень скоро станет заметен.
Другое дело – средняя и тяжелая формы заболевания. В этих случаях придется приложить немало усилий, чтобы избавить питомца от клещей, вернуть ему здоровье и былой вид.
Лечение и профилактика
Подтвердить, что у волнистого попугая чесоточный клещ, могут анализы крови и перьев. Их обычно назначает специалист после первого осмотра питомца.
Лечение клеща у попугаев обычно включает такие действия:
На ранних этапах заболевания бывает достаточно использования вазелинового масла. Им два раза в день нужно смазывать поврежденные участки тела. Суть подобного лечения в том, что пленка масла ограничивает доступ воздуха к порам кожи и паразиты попросту задыхаются. Обрабатывать этим средством небольшие наросты и ранки нужно длительное время, так как в этой ситуации из яиц вылупляются насекомые.
В серьезных случаях врач назначает для лечения попугаев мазь от клещей. Обычно используются такие препараты:
Каждый из препаратов действует комплексно: он уничтожает паразитов и кладки их яиц.
На весь период лечения волнистого попугая нужно изолировать. Недопустимо выпускать его на прогулку. Питомцу следует по возможности подобрать новое жилье, при этом старая металлическая клетка подлежит как минимум двукратной обработке. Первый раз ее нужно вымыть и продезинфицировать перед началом лечения, второй – после его окончания.
Подходящие средства – Неостомазан и Бутокс (по половине ампулы на литр воды), Экоцид-С (10 граммов на литр воды). Клетку сначала необходимо хорошо обрызгать раствором из пульверизатора и оставить на пару часов. После этого жилище волнистого попугая следует хорошо промыть и облить кипятком.
Все аксессуары из дерева и клетку, если она изготовлена из того же материала, следует выбросить. Пластиковые изделия достаточно хорошо вымыть хозяйственным мылом или пищевой содой и ошпарить кипятком. Химическими веществами обрабатывать их нельзя.
Другие профилактические меры:
Заражение попугая чесоточным клещом легче предупредить, чем лечить.
Другие разновидности клещей
Помимо чесоточного, у волнистого попугая могут появиться другие виды клещей. И они не менее опасны для питомца.
Это наиболее популярные препараты, которые используют для борьбы с паразитами. Точнее ответить на вопрос, чем лечить попугая от клещей, в каждом конкретном случае поможет специалист. Когда речь идет о здоровье и жизни любимого питомца, игнорировать посещение клиники ни в коем случае нельзя.
Также владельцев волнистых попугаев, у которых диагностировали паразитов, обычно волнует вопрос, опасен ли клещ для человека. Здесь беспокоиться не стоит: любой из паразитов несет угрозу лишь пернатому питомцу. А значит, никто из членов семьи во время лечения не пострадает.
Лечение клеща на клюве у волнистого попугая
Поражение чесоточным клещом, кнемидокоптоз, является самым распространенным заболеванием среди волнистых попугаев.
От него страдает каждая десятая птица независимо от возраста и пола. Как большинство болезней волнистых попугаев, кнемидокоптоз является следствием неправильного ухода и содержания птиц.
Источники заражения клещом
Факторы, создающие условия для заражения чесоточным клещом:
Симптомы заболевания
Лечение кнемидокоптоза
При выявлении чесоточного клеща у попугая в первую очередь следует изолировать от него здоровых птиц, проведя их профилактическую обработку.
Только с помощью частой обработки птицы и места ее обитания можно избавиться от клеща на клюве волнистого попугая. Лечение обычно заключается в обработке пораженного места одним из акарицидных препаратов. Врач определяет частоту и периодичность лечения, учитывая индивидуальные особенности каждой птицы.
Клетку и игрушки следует дезинфицировать при каждой обработке птицы. Все деревянные предметы, меловые камни удаляются на период лечения. В дальнейшем желательно заменить жердочки из веток пластиковыми, а старые предметы выбросить. На период лечения попугая нельзя выпускать из клетки. Нужно также отказаться от ночной накидки.
Пораженные участки клюва обрабатываются аверсектиновой, авермектиновой или новертиновой мазями, вазелиновым маслом. Мази уничтожают взрослые особи и яйцеклады. Лечение максимально эффективно, проводится до полного уничтожения наростов. Вазелиновое масло действует только на клеща. Лечение им займет не менее месяца, пока все паразиты вылупятся из яиц.
Все препараты, эффективные для избавления от клеща, являются токсичными и прописываются врачом индивидуально для каждого попугая. Параллельно рекомендуется поддерживающая иммунитет терапия (гамавит, катозал) и комплексные витамины. Самолечение может не дать желаемого результата и привести к осложнениям, а то и гибели питомца.
Гнездовая (очаговая) алопеция
Поделиться:
Причин выпадения волос очень много — от отравлений до местных или системных инфекций. Однако, к сожалению, иногда мы точно не знаем, почему на самом деле выпадают волосы. Одним из таких заболеваний является гнездовая, или очаговая алопеция.
Что это такое?
Это хроническое заболевание, поражающее волосяные фолликулы и иногда ногти. Проявляется в виде округлых участков нерубцового выпадения волос на голове, иногда на лице (брови, усы, борода), а также и других участках кожи.
В чем причина?
Причина до сих пор неизвестна. Имеются теории аутоиммунного поражения волосяных фолликулов, генетической детерминированности заболевания и много других, однако на самом деле мы не знаем, отчего это появляется и почему проходит.
Как это выглядит?
В один не прекрасный день (или ночь) на голове (очень редко первично на других участках оволосенной кожи) обнаруживается очаг с выпавшими волосами. Как правило, он не болит, не чешется, иногда может быть ощущение легкого жжения, которому многие пациенты сначала (до обнаружения дефекта) не придают значения. Также (если «поймали» на начальной стадии) у некоторых пациентов может быть незначительное покраснение кожи. Кожа на длительно существующих очагах не отличается от обычной.
Очаги выпадения волос, как правило, округлые, по их краям могут быть легко (при малейшем подергивании) выпадающие волосы и обломки волос. При тяжелой форме заболевания могут поражаться ногти: тусклый цвет, наперстковидные вдавливания, продольная исчерченность, свободный край в виде волнистых зазубрин.
Как различается по степени тяжести?
Выделяют локальную, субтотальную, офиазис, тотальную и универсальную клинические формы.
Увы, все формы заболевания могут переходить одна в другую.
У кого лечить?
Лучше у дерматовенеролога, имеющего специализацию в области трихологии. Самолечиться нельзя, большинство методов лечения имеют значимые побочные эффекты, а то и просто опасны для общего здоровья.
Как диагностировать?
Возможно, для определения тактики лечения может понадобится трихограмма — исследование корней волос по краям очага.
Насколько это опасно? В настоящее время нет убедительных данных о связи очаговой алопеции с какими-то другими определенными заболеваниями и/или патологиями. Настороженность следует проявлять в отношении аутоиммунных болезней.
Чем лечат?
Как и все заболевания, этиология которых неизвестна, а лечение не всегда успешно, спектр проводимых мероприятий достаточно широк, однако, увы, доказательная база для многих традиционно применяемых средств отсутствует либо доказательства их действенности довольно слабые.
Применяют глюкокортикоидные гормоны системно и местно (в виде сильнодействующих мазей и внутрикожных инъекций непосредственно в кожу очага), миноксидил, цитостатитики, фотохимиотерапию (назначают фотосенсибилизаторы + облучение), местную иммуносупрессивную терапию, препараты дегтя, различные «народные» средства (сок лука, настойка стручкового перца) и многие другие.
К сожалению, аналитики из Cochrane Collaboration, сравнивая отчеты о применении тех или иных средств, не нашли доказательств, что хоть что-то дает стойкий положительный эффект при гнездовой алопеции.
Каков прогноз?
К счастью, примерно у 80 % процентов пациентов локальными формами гнездовой алопеции через 12 месяцев от начала заболевания удается добиться ремиссии. К сожалению, даже у этих людей возможен рецидив заболевания.
Для более распространенных форм прогноз существенно хуже. Примерно у 15–20 % не удается добиться зарастания очагов, а 1–2 % заболевших ждет полная потеря волос. Такие пациенты должны свыкнуться с мыслью о парике 🙁 либо найти мотивацию гордиться своим новым обликом.
Прогноз ухудшается при раннем начале заболевания (до становления полового созревания); при формировании облысения на голове по границам роста волос (область висков, за ушами, нижняя треть затылочной области); при выраженных изменениях ногтевых пластинок; наличии у пациентов сопутствующих аутоиммунных и атопических болезней.
Поскольку мы не знаем, от чего случается очаговая алопеция, никаких специальных мер для профилактики заболевания/рецидивов нет.
Поскольку проблема носит косметический характер и связана с социальной адаптацией, большинству пациентом на той или иной стадии заболевания нужна помощь психолога или психотерапевта.
Товары по теме: [product strict=»Алерана»](Алерана), [product strict=»генеролон»](генеролон)