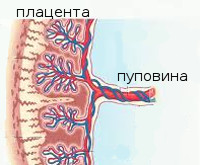
Чем грозит нарушение кровотока при беременности и какие последствия могут быть для ребенка?
Прогноз для ребенка
При первичном изменение в циркуляции крови между сосудами матки и плаценты нередко происходит гибель плода внутриутробно или самопроизвольный выкидыш. Если нарушение кровотока было выявлено своевременно и стартовали лечебные мероприятия, то беременность пролонгируют до 37 недели и это позволяет женщине родить здорового ребенка.
Классификация
Данные отклонения имеют разную степень поражения и развития. В основном выделяют следующие.
| Сбой движения крови 1а степени | Сопровождается наличием отклонений в матке и плацентарном расположении сосудов. Плод не затронут. На данном этапе патология является не существенной. Поэтому с легкостью можно устранить. После своевременной диагностики обязательно следует проходить плановое обследование |
| Нарушение 1б степени | Состояние ребенка при такой патологии остается удовлетворенным. Но риск опасности повышается |
| Развитие 2 и 3 стадии заболевания | Тяжелые отклонения во всех системах. Серьезные осложнения могу привести к гибели плода |
Симптомы
На первой стадии развития симптомы практически не проявляются. Отклонения можно заметить только на специальном ультразвуковом обследовании.
После 28 недели гестации, женщина чувствует движения малыша до 10 раз в сутки. Если активность снижается, следует немедленно обратиться к гинекологу. Самостоятельно обнаружить признаки очень тяжело.
Учитывая риски, врачи регулярно следят за состоянием женщины и развитием малыша. На каждом осмотре он проводит измерения и назначает прохождение анализов. Это позволяет своевременно обнаружить даже несущественные отклонения и нарушения гестационного периода.
Диагностика нарушений на разных уровнях тяжести
Для выявления патологии маточно-плацентарного тока крови используется 3 способа, независимо от степени развития изменений:
Лабораторная диагностика подразумевает определение концентрации нескольких гормонов: эстриола, хорионического гонадотропина (ХГЧ) и плацентарного лактогена. Также проводится исследование ферментативной активности – оценивается окситоциназа и термостабильная щелочная фосфатаза.
УЗИ помогает специалисту определить размеры плода и то, насколько они соответствуют сроку гестации. Оценивают:
Все эти характеристики помогают выявить наличие или отсутствие патологий в кровотоке, а также торможение процессов развития плода.
Чтобы оценить функционирование сердца и всей сосудистой системы ребенка в утробе используется КТГ. В сравнении с прослушиванием сердцебиения с помощью акушерского стетоскопа, этот вариант более точен. Он позволяет быстро выявить тахикардию или брадикардию, вызванную гипоксией
При сомнительных ситуациях и наличии необходимого оборудования врач может назначить допплерометрию. Это аналог УЗИ, который позволяет получить подробную информацию о кровотоке в каждом из сосудов составляющих единую систему между матерью, плацентой и плодом.
Оптимизация комплексного лечения беременных с гестозом и фетоплацентарной недостаточностью
Optimization of combined treatment for pregnant women with gestosis and fetoplacental insufficiency
1 Department of Obstetrics and Gynecology, Faculty of Therapeutics, Moscow State University of Medicine and Dentistry; 1 Department of Internal Medicine, Faculty of Dentistry, Moscow State University of Medicine and Dentistry
Обследованы 30 беременных с гестозом легкой и средней степени тяжести и фетоплацентарной недостаточностью с нарушением маточно-плацентарного кровотока I-II степени. Изучены показатели фетометрии и допплерометрии плацентарного кровотока, гемореологические показатели исходно и на фоне комплексной терапии с применением диосмина (флебодиа 600) и актовегина в течение 1 мес. Все беременные получали комбинированную антигипертензивную терапию бисопрололом в суточной дозе 2,5-5 мг и нифедипином с медленным высвобождением лекарственного вещества в суточной дозе 30 мг. Отмечена нормализация показателей плацентарного кровотока, достигнута компенсация фетоплацентарной недостаточности, корригированы исходно нарушенные показатели реологических и вязкостных свойств крови.
Ключевые слова: гестоз, фетоплацентарная недостаточность, маточно-плацентарный и фетоплацентарный кровоток, диосмин (флебодиа 600), актовегин.
Thirty pregnant women with mild and moderate gestosis and fetoplacental insufficiency with first-to-second degree uteroplacental circulatory impairment were examined. The authors studied the parameters of fetometry, Doppler study of placental blood flow, and hemorheology at baseline and during combination therapy with diosmin (phlebodia 600) and actovegin for a month. All the pregnant women received combined antihypertensive therapy with bisoprolol in a daily dose of 2.5-5 mg and slow-release nifedipine in a daily dose of 30 mg. Placental blood flow parameters became normal; fetoplacental insufficiency compensation was achieved; and baseline abnormal blood rheological and viscosity properties were corrected.
Key words: gestosis, fetoplacental insufficiency, uteroplacental and fetoplacental blood flow, diosmin (phlebodia 600), actovegin.
Фетоплацентарная недостаточность (ФПН) является одной из ведущих причин перинатальной заболеваемости и смертности. Распространенность данного осложнения беременности колеблется от 4 до 45% [6]. Наиболее часто ФПН ассоциирована с гестозом и степень ее компенсации определяется тяжестью заболевания [1]. С учетом многообразия факторов, приводящих к развитию ФПН при гестозе, терапия данного осложнения должна быть комплексной и направленной на различные звенья патогенеза [2]. Основная цель лечения ФПН при гестозе ¾ компенсация процессов, обеспечивающих нормальное функционирование системы мать¾плацента¾плод, нарушенных в результате возникновения гестоза, пролонгирование беременности до возможных оптимальных сроков, подготовка к родоразрешению и благоприятный перинатальный исход [6, 8].
Стандартной схемы лечения пациенток с ФПН не существует, целесообразен индивидуальный и дифференцированный подход в каждой клинической ситуации. Однако определенные лекарственные средства должны быть включены в схему лечения ФПН [11]. К таким препаратам относится актовегин, являющийся высокоочищенным (депротеинизированным) гемодериватом, который получают посредством диализа и ультрафильтрации. Препарат содержит комплекс микро- и макроэлементов, аминокислот, олигопептидов, нуклеозидов, жирных кислот, олигосахаридов. Антигипоксический эффект актовегина позволяет успешно использовать его в лечении ФПН и гемодинамических нарушений в системе мать¾плацента¾плод [5]. Вместе с тем данные литературы [3, 5], свидетельствуют, что традиционная внутривенная терапия актовегином обеспечивает нормализацию маточно-плацентарного (МПК) и фетоплацентарного кровотока (ФПК) лишь в 64,7% случаев.
Общепризнано, что в комплексное лечение беременных с ФПН должны быть включены препараты, стимулирующие метаболические процессы в плаценте, улучшающие микроциркуляцию, препятствующие развитию в ней тромбозов и ишемических повреждений [12]. С этой целью используются лекарственные средства, обладающие флеботонизирующими, ангиопротекторными свойствами. Одним из таких препаратов, нашедших достойное применение в акушерской практике, является высокоочищенный диосмин (флебодиа 600), который для повышения биодоступности и фармацевтической эффективности в отношении сосудов прошел специальную обработку коагрегацией. Флебодиа 600 снижает проницаемость стенки сосудов, угнетает выработку свободных радикалов, тромбоксана и простагландинов, участвующих в тромбообразовании, обладает противовоспалительными свойствами.
Проведенные ранее исследования показали, что применение флебодиа 600 в комплексном лечении беременных с ФПН в течение 15 дней в дозе 1200 мг/сут позволило достичь улучшения показателей МПК и ФПК, увеличения массы плода, уменьшения выраженности отеков в группе обследуемых, а также кровопотери в родах [7]. Исследователи считают, что длительная терапия диосмином (в течение 1 мес) по эффективности не уступает традиционно применяющимся препаратам (курантил) в отношении влияния на МПК и ФПК и перинатальные исходы [10].
В данном исследовании была проведена оценка влияния комплексной терапии диосмином (флебодиа 600) и актовегином на маточно-плодово-плацентарный кровоток, фетометрические показатели, реологические и вязкостные свойства крови у беременных с гестозом легкой и средней степени тяжести, сопровождающимся ФПН, нарушениями МПК и ФПК и синдромом задержки развития плода.
Материал и методы
В исследование были включены 30 беременных в возрасте 25,3±5,5 года в сроке беременности 22-30 нед с гестозом легкой и средней степени тяжести (в соответствии с клинической классификацией гестозов Российской ассоциации акушеров-гинекологов 2005 г. с оценкой степени тяжести по шкале С. Goecke в модификации акад. Г.М. Савельевой) [9], сопровождавшимся ФПН и нарушением МПК. Диагноз гестоза и ФПН был установлен в амбулаторных условиях и подтвержден в акушерском стационаре. К критериям включения в исследование были отнесены подписанное информированное согласие на участие в исследовании, возраст 18-40 лет, срок беременности 22- 30 нед, стойкое повышение АД >140/90 мм рт.ст. во второй половине гестации (зарегистрированное при неоднократном измерении на приеме у врача) и протеинурия более 0,3 г/сут, нарушения МПК и/или ФПК по данным допплерометрии I¾II степени.
В исследование не были включены беременные с гестозом тяжелой степени, многоплодной беременностью, беременностью в результате экстракорпорального оплодотворения, с сопутствующими тяжелыми заболеваниями сердечно-сосудистой системы, печени, почек, эндокринной системы (сахарный диабет), системными заболеваниями соединительной ткани, антифосфолипидным синдромом, наследственными тромбофилиями.
В качестве антигипертензивной терапии применяли бисопролол в суточной дозе 2,5¾ 5 мг (конкор, «Nycomed», Германия) в сочетании с нифедипином с медленным высвобождением активного вещества (нифекард XL, «Lek», Словения) 30 мг в сутки.
Из 30 обследуемых у 16 наблюдалось нарушение МПК 1А степени, из них у 9 женщин при допплерометрии индекс резистентности (ИР) превышал гестационную норму в обеих маточных артериях, что сопровождалось задержкой внутриутробного развития плода I степени. У 5 беременных было выявлено нарушение плацентарного кровотока IВ степени, у 9¾ IIАВ степени в сочетании с ЗВУРП I¾II степени.
Из общего числа беременных, включенных в исследование, у 8 (27%) была выявлена избыточная масса тела (до беременности индекс массы тела ИМТ 25¾ 29 кг/м 2 ) и 6 (20%) беременных исходно страдали нарушением жирового обмена I¾ II степени (ИМТ >30 кг/м 2 ). Из сопутствующих заболеваний были выявлены хронический пиелонефрит у 5 (17%) женщин, хроническая венозная недостаточность 0-I степени и варикозное расширение вен нижних конечностей ¾ у 13 (43%). Длительно курили до беременности 19 (63%) женщин.
Отягощенный акушерско-гинекологический анамнез имели 12 (40%) женщин: привычное невынашивание беременности, искусственные аборты, гестоз во время предыдущей беременности, антенатальная гибель плода в сроке 34 нед (у 1 беременной), остальные 18 обследуемых были первобеременными.
Ультразвуковое исследование (УЗИ) плода проводилось на ультразвуковом сканере LOGIQ 7 GE Medical Systems с режимами двухмерного сканирования, цветового допплеровского сканирования и импульсной допплерографии в триплексном режиме. Оценивали показатели фетометрии, состояние плаценты, количество околоплодных вод, соответствие сроку беременности по показателям фетометрии.
УЗИ осуществляли на этапе включения в исследование, через 10 дней и через 1 мес. Оценка показателей допплерометрии плацентарного кровотока проводилась совместно с УЗИ плода на исходном этапе, 1 раз в 5 дней при наличии нарушений МПК и/или ФПК до их коррекции и через 1 мес. При проведении допплерометрии оценивали уголнезависимый показатель индекса резистентности в маточных артериях (левой и правой) ¾ ИР ЛМА, ИР ПМА, артерии пуповины (ИР АП). Указанные параметры дополнительно оценивали в аорте плода, средней мозговой артерии плода при нарушении кровотока в артерии пуповины.
Таким образом, комплексная терапия гестоза диосмином (флебодиа 600) и актовегином привела к коррекции нарушенных гемореологических показателей, способствуя, тем самым улучшению МПК и ФПК.
Полученные нами результаты метаболической терапии диосмином (флебодиа 600) в сочетании с актовегином у беременных с гестозом и ФПН свидетельствуют о высокой эффективности выбранной тактики ведения таких пациенток.
Выводы
Список использованной литературы
Нарушение маточно-плацентарного кровотока 1А степени, как мне быть?
Особенности кровообращения между матерью и ребенком при беременности
Нарушение тока крови плаценты вызывает недостаток питания и кислорода у дитя и становится причиной его гибели. Состояние плацентарно-маточного кровотока требует пристального внимания в ходе беременности. Для оценки его состояния проводится плановая диагностика, принимаются профилактические и терапевтические меры.
Работа кровообращения между матерью и малышом основана на функционировании пупочной артерии, вен, плаценты. Маточные артерии способны сокращаться, перекрывая течение крови из-за толщины мышечного слоя, который они имеют. Такое строение маточных артерии предусмотрено для сокращения кровопотери при менструациях.
При беременности на сроке 4-5 недель во время гестации яйцеклетки мышечный слой в артериях исчезает под действием гормонов. На 16 неделе происходит еще одно преобразование артерий, в ходе которого они открываются для постоянного наполнения кровью.
В артериях происходит:
Часть работы кровообращения ложится на артерии и вены пуповины. По артериям кровь поступает к малышу, а по вене возвращается в плаценту. Нарушение плодово-плацентарного тока крови ведет к торможению роста органов ребенка, несет угрозу для его здоровья.
Почему может нарушится кровообращение
Причины фетоплацентарной недостаточности (нарушения циркуляции крови между матерью и ребенком):
Способствуют распространению патологии некоторые заболевания матери, в частности:
Симптоматика нарушения маточно-плацентарного кровотока 1а степени
Если данная патология находится в стадии компенсации, никаких выраженных отклонений будущая роженица не ощутит. О заболевании в данном случае можно узнать исключительно после обследования. Явные признаки болезни сопровождают острую форму и хроническую декомпенсацию. Такая патология сопровождается следующими симптомами:
В ряде случаев могут возникнуть кровяные выделения. Этот симптом, вероятнее всего, указывает на отслойку плаценты. При появлении кровотечения нужно немедленно показаться гинекологу.
Медикаментозное лечение
Чаще всего нарушение кровотока 1 А степени при беременности корректируется с помощью лекарственных препаратов. При выявлении первоначальных признаков нарушения лечение проводится амбулаторно. Более выраженная недостаточность кровообращения требует госпитализации в стационар.
Для лечения используют следующие препараты:
Обычно для улучшения состояния проводят два курса терапии – сразу после того, как был поставлен диагноз и на сроке 32-34 недели. После этого врач решает вопрос о способе родоразрешения. Особенно важно это в том случае, если расстройство кровообращения носит тяжелый характер. При нарушении кровотока 1 степени роды осуществляются естественным путем.
Нарушение маточно-плацентарного кровотока
Нарушение маточно-плацентарного кровотока – симптомокомплекс, развивающийся во время беременности вследствие расстройства функций плаценты или происходящих в ее строении морфологических изменений. Со стороны матери клиника может отсутствовать. На фоне акушерской патологии возникает гипоксия плода, проявляющаяся учащением или замедлением сердечных сокращений, снижением активности. Диагностика нарушений маточно-плацентарного кровотока осуществляется посредством УЗИ, КТГ, допплерометрии. Лечение проводится в стационаре консервативным путем с использованием препаратов, улучшающих гемодинамику в сосудах плаценты.
Общие сведения
Нарушение маточно-плацентарного кровотока – акушерская патология, возникающая вследствие расстройства функций гемодинамики в системе «женщина-плацента-ребенок». Диагностируется такая аномалия примерно у 4% беременных. В 25% случаев заболевание развивается на фоне уже имеющихся экстрагенитальных заболеваний пациентки. Нарушение маточно-плацентарного кровотока представляет угрозу для здоровья и жизни плода, поскольку может приводить к недостаточному поступлению питательных веществ, что осложняется задержкой внутриутробного развития, гипоксией и даже возможной гибелью ребенка.
Опасность нарушения маточно-плацентарного кровотока зависит от выраженности и продолжительности существования данной акушерской патологии. Чем меньше питательных веществ поступает к ребенку, тем выше вероятность формирования отклонений. По статистике, около 85% новорожденных, подверженных такой патологии, появляются на свет с признаками гипоксии или врожденными аномалиями различной степени выраженности. Нарушение маточно-плацентарного кровотока способно возникать на разных этапах беременности, чаще всего оно диагностируется во 2-3 триместре вынашивания. Расстройство гемодинамики, развившееся до 16 недель, нередко заканчивается самопроизвольными выкидышами.
Причины нарушения маточно-плацентарного кровотока
Нарушение маточно-плацентарного кровотока развивается вследствие неправильного формирования ворсинчатого слоя плодных оболочек еще в период закладки плаценты или в результате влияния на организм матери неблагоприятных факторов, становящихся причиной расстройства гемодинамики в нормальной плаценте. Патогенез заболевания заключается в неполноценной маточно-плацентарной перфузии, приводящей к недостаточному поступлению кислорода к плоду. Как следствие, нарушение маточно-плацентарного кровотока запускает механизм гипоксических изменений, способствующих задержке развития плода.
Спровоцировать нарушение маточно-плацентарного кровотока могут эндогенные и экзогенные причины. К первой группе относятся факторы, влияющие изнутри организма будущей матери. Риск развития патологии наблюдается при наличии у женщины сахарного диабета, заболеваний почек, сердца и сосудов, на фоне дисфункции щитовидной железы. Формированию нарушения маточно-плацентарного кровотока способствует отягощенный акушерский анамнез – поздний гестоз, угрозы прерывания, множественные аборты и выкидыши, доброкачественные опухоли матки. Высокий риск расстройства гемодинамики наблюдается на фоне беременности с резус-конфликтом, а также, если пациентка страдала бесплодием.
Нарушение маточно-плацентарного кровотока нередко развивается на фоне генетических нарушений у плода и при наличии врожденных пороков репродуктивной системы матери (при двурогой или седловидной матке, перегородках в полости органа). Вероятность возникновения акушерской патологии существует и при половых инфекциях, а также, если больная перенесла вирусные заболевания, к примеру, грипп, ОРВИ. К экзогенным факторам, способствующим нарушению маточно-плацентарного кровотока относится работа на вредных производствах, употребление наркотиков и алкоголя, курение. Неблагоприятным образом сказывается и нерациональное питание. В группу риска по развитию нарушения маточно-плацентарного кровотока входят женщины в возрасте до 18 и старше 35 лет. Риск аномальной гемодинамики присутствует при постоянных стрессах, интенсивных физических нагрузках.
Классификация нарушения маточно-плацентарного кровотока
В зависимости от локализации патологических изменений в акушерстве различают несколько степеней тяжести нарушения маточно-плацентарного кровотока:
Учитывая срок гестации, на котором происходит нарушение маточно-плацентарного кровотока, можно выделить следующие виды патологии:
Симптомы нарушения маточно-плацентарного кровотока
Клинические проявления нарушения маточно-плацентарного кровотока зависят от выраженности акушерской аномалии. Со стороны матери патологические признаки наблюдаются не всегда. У пациентки может развиться гестоз, нередко присутствует угроза выкидыша или преждевременных родов, что сопровождается болью в животе и в области паха. Возможно появление кровянистой слизи из половых путей. На фоне нарушения маточно-плацентарного кровотока происходит активизация деятельности условно-патогенной флоры, нередко возникают кольпиты. Это осложнение нарушения маточно-плацентарного кровотока может стать причиной внутриутробного инфицирования плода.
Нарушение маточно-плацентарного кровотока более выражено со стороны ребенка. Заподозрить признаки гипоксии плода в ряде случаев может сама пациентка. Патологическое состояние проявляется снижением двигательной активности ребенка. В ходе осмотра акушер-гинеколог выявляет учащение или уменьшение частоты сердечных сокращений у малыша, что также является достоверным признаком нарушения маточно-плацентарного кровотока. Недостаток питательных компонентов способен вызвать преждевременную отслойку плаценты. При этом состояние женщины и плода стремительно ухудшается, возможно возникновение угрозы для жизни.
Диагностика и лечение нарушения маточно-плацентарного кровотока
Выявить нарушение маточно-плацентарного кровотока можно в ходе УЗИ. О наличии акушерской патологии свидетельствуют патологии плаценты и внутриутробная задержка развития плода, проявляющаяся несоответствием размеров анатомических частей сроку гестации. Оценить степень нарушения маточно-плацентарного кровотока удается с помощью допплерографии. Для оценки функциональности сердечно-сосудистой системы ребенка используется КТГ. Характерным признаком является тахикардия или брадикардия, возникшая на фоне гипоксии.
Лечение нарушения маточно-плацентарного кровотока проводится в условиях стационара. Больной показан постельный режим, исключение стрессов и интенсивных физических нагрузок. Консервативная терапия заключается в использовании препаратов для купирования нарушений маточно-плацентарного кровотока и улучшения оксигенации плода. Также используются антиагреганты и средства, улучшающие питание тканей головного мозга. При нарушении маточно-плацентарного кровотока показано употребление витаминов, блокаторов кальциевых каналов. Последние применяются для устранения гипертонуса матки.
При нарушении маточно-плацентарного кровотока все усилия специалистов направлены на продление ведения беременности до 37-38 недель. При условии достаточной эффективности медикаментозной терапии через 4 недели пациентку переводят на амбулаторное лечение. Если справиться с признаками нарушения маточно-плацентарного кровотока не удается и состояние плода продолжает ухудшаться, осуществляют преждевременное родоразрешение методом экстренного кесарева сечения. Если беременность удалось доносить до 38 недель, роды могут происходить естественным путем. Во втором периоде показано использование вакуум-экстракции плода или наложение акушерских щипцов. В случае развития нарушения маточно-плацентарного кровотока на фоне других заболеваний у матери осуществляется плановое кесарево сечение в сроке 38 недель.
Прогноз и профилактика нарушения маточно-плацентарного кровотока
Своевременное лечение нарушения маточно-плацентарного кровотока позволяет женщине продлить беременность до 37 недель гестации и родить абсолютно здорового младенца. При первичной форме патологии возможна внутриутробная гибель плода или самопроизвольный выкидыш. Профилактика нарушения маточно-плацентарного кровотока состоит в устранении экстрагенитальных патологий еще до момента зачатия, ранней постановке на учет к акушеру-гинекологу и выполнении всех его рекомендаций. Беременная должна придерживаться рационального питания, отказаться от вредных привычек, стрессов и тяжелой физической работы. Уменьшить вероятность развития нарушения маточно-плацентарного кровотока позволяет также исключение контактов с возможными источниками инфекций.