Фотосенситивность и ЭЭГ
Различные виды световой стимуляция могут вызывать эпилептические приступы. Регистрация ЭЭГ с предъявлением ритмической фотостимуляции позволила выяснить, что во многих случаях появление эпилептиформной активности, спровоцированной стимуляцией, не сопровождается клиническими проявлениями. Поэтому целесообразно разделить понятия фотосенситивной эпилепсии и фотопароксизмальной реакции.
Фотопароксизмальный ответ – появление в ответ на световую стимуляцию в ЭЭГ эпилептиформной активности (которая может сопровождаться эпилептическими приступами или протекать субклинически). Таким образом, фотопароксизмальный ответ (ФПО) является ЭЭГ феноменом. В тех случаях, когда ритмическая фотостимуляция или другие зрительные стимулы (например, просмотр телевизионных программ) приводит не только к появлению ФПО в ЭЭГ, но и проявляется клинически в виде эпилептических приступов, говорят о фотосенситивной эпилепсии.
Фотопароксизмальная реакция может обнаруживаться не только у пациентов с эпилепсией. У пациентов, не страдающих эпилепсией, также иногда можно наблюдать ФПР при исследовании ЭЭГ (по данным разных авторов – от 1 до 9%), причем у детей чаще, чем у взрослых. Таким образом, обнаружение фотопароксизмальной реакции в ЭЭГ в отсутствие других признаков заболевания не является абсолютным аргументом для постановки диагноза эпилепсии. Клиническая значимость фотопароксизмальной реакции зависит от ее степени – генерализованная фотопароксизмальная реакция, особенно если она продолжается и после прекращения фотостимуляции («фотоконвульсивная реакция» по Бикфорду, или степень 4 по Walz), практически не встречается у пациентов, не страдающих эпилепсией. Фотопароксизмальная реакция и фотосенситивность могут встречаться при различных формах эпилепсии – как генерализованных, так и парциальных, однако чаще наблюдаются при идиопатических генерализованных эпилепсиях. (Подробнее о фотопароксизмальном ответе. )
Типы зрительных стимулов
Эпилептиформная активность и клинические приступы могут провоцироваться разнообразными зрительными стимулами. Помимо классической ритмической фотостимуляции, которая рутинно используется в стандартной диагностической ЭЭГ, эпилептиформная активность может провоцироваться при пробе с закрытием глаз, просмотром телевизионных программ, компьютерными играми и др.
Исследования показали, что учет различных характеристик зрительных стимулов имеет значение для определения и понимания фотосенситивности.
Имеет, конечно, значение интенсивность светового стимула. В нашей практике приходилось сталкиваться с ситуациями, когда фотостимулятор одного производителя не вызывал фотопароксизмального ответа, тогда как последний с готовностью регистрировался в ЭЭГ, выполненной у того же пациента в той же лаборатории при использовании фотостимулятора другого производителя. Обзорные статьи и рекомендации по стандартам ритмической фотостимуляции, опубликованные в последние годы, отмечают, что фотостимулятор Grass PS33 (Grass Technologies, США) является наиболее подходящим для применения в клинических и рекомендуют его характеристики в качестве стандарта для производителей оборудования.
Установлено, что применение светового стимула-паттерна более эффективно для провоцирования фотопароксизмальной реакции, чем диффузного стимула.
Влияние просмотра телевизионных программ, компьютерных игр определяется двумя механизмами. Первое – это технические характеристики экрана, а именно – частота обновления. Если частота обновления изображения совпадает с частотой стимуляции, к которой чувствителен пациент, у него может возникнуть фотопароксизмальный ответ. Другой механизм – это собственно меняющийся визуальный паттерн, который формирует экранное изображения (содержание программы). В последнем случае значение будет иметь расстояние от экрана.
Сенситивность на закрывание глаз (Eye-Closure Sensitivity)
У некоторых пациентов эпилептиформная активность может возникать просто в ответ закрытие глаз, что в англоязычной литературе так и называют – eye-closure sensitivity. При этом сразу после закрытия глаз возникает непродолжительная вспышка генерализованной или ограниченной только задними отделами эпилептиформной активности, которая в некоторых случаях может сопровождаться клиническими проявлениями. Необходимо отметить, что эффект закрытия глаз у этих пациентов устраняется при выключенном освещении. Eye-closure sensitivity может сочетаться также с фотосенситивностью, однако считается независимым феноменом.
У некоторых пациентов эпилептиформная активность не просто появляется после закрытия глаз, но и продолжается непрерывно, пока пациент снова не откроет глаза. Этот феномен получил название скотосенситивности (чувствительность на темноту), его называют также fixation-off sensitivity. Он возникает не только при закрытии глаз, но также просто в темноте или если моделируется выключение центрального (макулярного) зрения – «расфокусировка». «Расфокусировку» можно вызвать, используя специальные линзы или при помощи Ганцфельд стимулятора. Таким образом, скотосенситивность является феноменом, который во многом противоположен по своему механизму классической фотосенситивности. Если для классической фотосенситивности выключение центрального зрения («расфокусировка» путем выключения света) препятствует появлению эпилептиформной активности при закрытии глаз, при скотосенситивности – наоборот, «расфокусировка» является провоцирующим фактором.
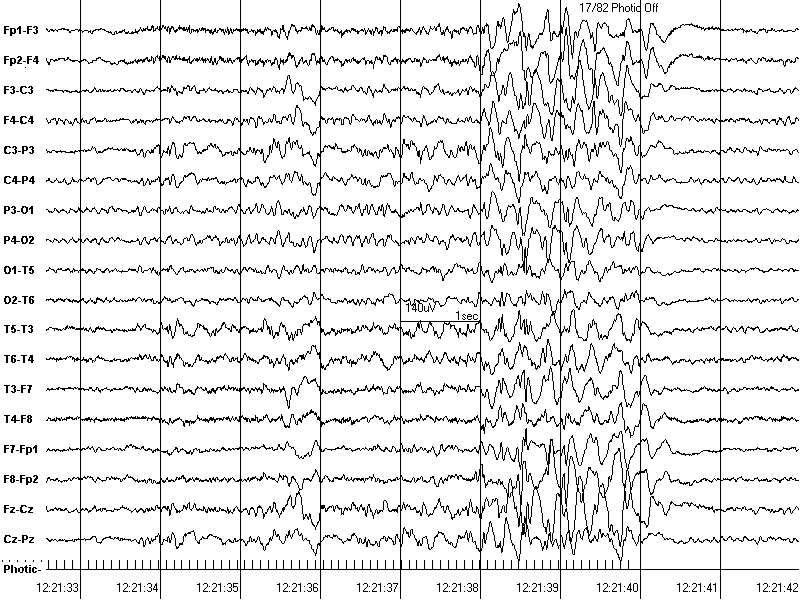
Рис. 1. Фотопароксизмальный ответ у пациента с юношеской миоклонической эпилепсией (4-я степень по Walz).
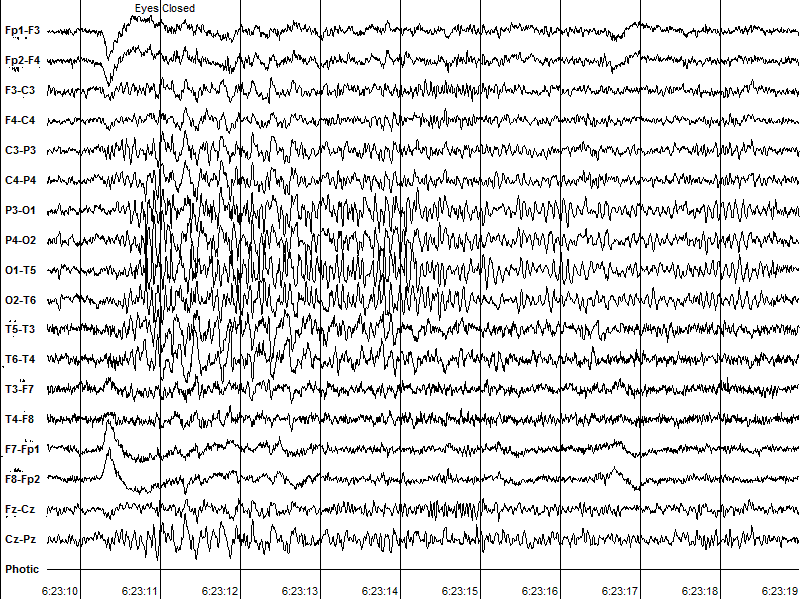
Рис. 2. Сенситивность при закрытии глаз (eye-closure sensitivity). После закрытия глаз появляется билатеральная эпилептиформная активность с преобладанием в центрально-теменно-затылочных отделах, которая продолжается 3-4 секунды с последующей трансформацией в нормальный затылочный (альфа) ритм.
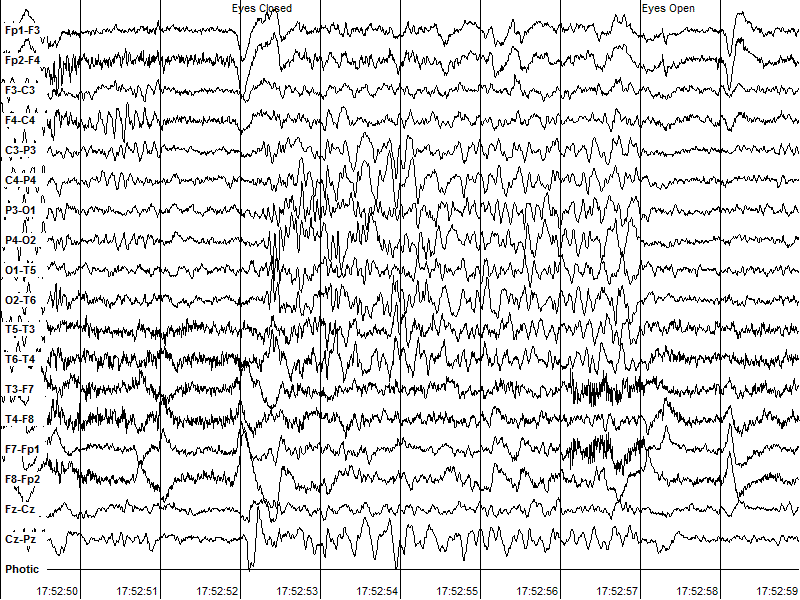
Рис. 3. Феномен скотосенситивности (fixation-off sensitivity). Эпилептиформная активность появляется при закрытых глазах и исчезает только после открытия глаз.
Методика проведения ритмической фотостимуляции: зачем, как и почему?
Ритмическая фотостимуляция (РФС) крайне важна при диагностике фотосенситивных форм эпилепсии, к которым относятся:
1. Генерализованные идиопатические эпилепсии
а) Доброкачественная миоклоническая эпилепсия младенчества
б) Детская абсанс-эпилепсия
в) Юношеская абсанс-эпилепсия
г) Юношеская миоклоническая эпилепсия
д) Генерализованные тонико-клонические судороги пробуждения
е) Рефлекторная эпилепсия (эпилепсия чтения)
ж) Эпилептический миоклонус век с абсансами
2. Криптогенная генерализованная эпилепсия
а) Эпилепсия с миоклоническими приступами с падением (синдром Дуузе)
3. Симптоматическая генерализованная эпилепсия при нейродегенеративных заболеваниях
а) Прогрессирующая миоклонус-эпилепсия
Нейрональный цероидный липофусциноз
Балтийсикий миоклонус Унферрихта-Лундборга
Миоклонус-эпилепсия с синдромом красных рваных волокон (MERF)
б) Болезнь Гоше II типа и другие нейродегенеративные заболевания
4. Фокальные эпилепсии
а) Идиопатическая фокальная эпилепсия (чаще при затылочных формах)
б) Симптоматическая и криптогенная фокальные эпилепсии
5. Другие формы эпилепсии
Тяжелая миоклоническая эпилепсия младенчества (синдром Драве)
6. Ситуационно-обусловленные и казуистические формы приступов
1.Сильные провоцирующие стимулы у пациентов с фотосенситивностью
2. Отмена алкоголя, наркотических веществ, прием препаратов
Методика проведения ритмической фотостимуляции: зачем, как и почему?
Ритмическая фотостимуляция (РФС) крайне важна при диагностике фотосенситивных форм эпилепсии, к которым относятся
1. Генерализованные идиопатические эпилепсии
а) Доброкачественная миоклоническая эпилепсия младенчества
б) Детская абсанс-эпилепсия
в) Юношеская абсанс-эпилепсия
г) Юношеская миоклоническая эпилепсия
д) Генерализованные тонико-клонические судороги пробуждения
е) Рефлекторная эпилепсия (эпилепсия чтения)
ж) Эпилептический миоклонус век с абсансами
2. Криптогенная генерализованная эпилепсия
а) Эпилепсия с миоклоническими приступами с падением (синдром Дуузе)
3. Симптоматическая генерализованная эпилепсия при нейродегенеративных заболеваниях
а) Прогрессирующая миоклонус-эпилепсия
Нейрональный цероидный липофусциноз
Балтийсикий миоклонус Унферрихта-Лундборга
Миоклонус-эпилепсия с синдромом красных рваных волокон (MERF)
б) Болезнь Гоше II типа и другие нейродегенеративные заболевания
4. Фокальные эпилепсии
а) Идиопатическая фокальная эпилепсия (чаще при затылочных формах)
б) Симптоматическая и криптогенная фокальные эпилепсии
5. Другие формы эпилепсии
Тяжелая миоклоническая эпилепсия младенчества (синдром Драве)
6. Ситуационно-обусловленные и казуистические формы приступов
1.Сильные провоцирующие стимулы у пациентов с фотосенситивностью
2. Отмена алкоголя, наркотических веществ, прием препаратов
При РФС возможны следующие виды ответов:
фотопароксизмальный ответ — провокация эпилептиформной активности
Для описания фотопароксизмального ответа существует несколько классификаций:
В 1992 году была разработана классификация Waltz
Тип 4 — генерализованный ответ в виде спайк-волновой активности или полиспайков.
В 2001 году была предложена видоизмененная классификация ответов ЭЭГ на РФС (Kasteleijn-Nolst Trenite et al., 2001), но она достаточно сложна для употребления в рутинной клинической практике, поэтому используется редко.
В различных лабораториях и странах РФС проводится по-разному, тем не менее, для точной диагностики необходимо следовать единому протоколу, разработанному на основе научных и клинических данных.
В 2012 году был опубликован «Европейский алгоритм по проведению фотостимуляции в ЭЭГ-лаборатории», согласно которому проведение РФС подразумевает под собой решение двух задач:
1) Основной задачи— непосредственная диагностика феномена фотосенситивности у данного больного. В данном случае чувствительность РФС как метода высокая, но специфичность низкая.
2) Дополнительной задачи — обследование по подробному протоколу, с целью выявления индивидуальных особенностей фотосенситивности
Кроме непосредственной диагностики, РФС позволяет мониторировать эффективность противоэпилептической терапии у конкретного пациента.
Алгоритм проведения РФС:
Перед проведением РФС необходимо:
1) выяснить, принимал ли пациент противоэпилептические препараты (АЭП)
сколько спал ночью
наличие приема алкоголя
отмечались ли ранее приступы, вызванные вспышками света, или наличие подобных приступов у родственников
2) никакой специальной подготовки перед проведением ЭЭГ не требуется
Конечно, в диагностических целях наиболее оптимально ЭЭГ-исследование при отмене АЭП, но это влечет за собой больший риск возникновения тонико-клонических или генерализованных судорог
3) Нужно получить информированное согласие пациента на проведение исследования, так как РФС— процедура, провоцирующая судороги, и пациент должен быть об этом проинформирован.
При проведении РФС маленьким детям ребенок в целях безопасности может сидеть на коленях у родителей или в непосредственной близости от них, но родственннк в таком случае тоже подвергается воздействию РФС.
В случае развития приступа в ЭЭГ-лаборатории должны быть препараты экстренной помощи — мидазолам или диазепам.
При проведении РФС:
РФС выполняется после пробуждения после нормального ночного сна
Депривация сна значительно повышает вероятность развития судорог.
При ЮМЭ, диагностически важным является регистрация миоклонических приступов вскоре после пробуждения, для повышения вероятности этого можно использовать частичную депривацию сна
РФС нужно проводить по крайней мере через три минуты после гипервентиляции или до нее.
Оптимальным считается проведение РФС в конце записи ЭЭГ, а гипервентиляции — в начале, так как гипервентиляция позволяет пациенту расслабиться и заснуть при записи, а РФС, обычно связанная со стрессирующим эффектом на психику пациента, препятствует этому.
Пациент должен находится в затемненной комнате, в вертикальном положении. Важно проводить видео запись.
Положение пациента с одной стороны, должно быть максимально безопасным, тогда как, с другой стороны, доктор должен иметь возможность наблюдать за ним.
Приглушенный свет используется для того, чтобы оценить движения глаз и избежать артефактных результатов. Только у пациентов с феноменом fixation-off и скотосенситивности необходимо проведение дополнительной записи в полной темноте.
1. Запись должна вестись как минимум 2,5 минуты с открытыми глазами и 2, 5 минуты с закрытыми глазами до проведения РФС. Такая запись позволяет отличить спонтанные и РФС-вызванные разряды,выявить fixation-off феномен
2. Использовать лампу с круглым рефлектором, которая могжет воспроизводить вспышки света с интенсивностью минимум 0.70 Дж.
Лампа стробоскопа должна находиться на расстоянии 30 см.
Необходимо проинструктировать пациента, что смотреть нужно строго в центр лампы и внимательно выполнять команды по открыванию-закрыванию глаз. Бинокулярная стимуляция более эффективна, чем монокулярная.
Наиболее эффективна стимуляция всей области сетчатки, при этом закрывание глаз по команде — сильный провоцирующий фактор, выявление которого важно диагностически не только для доктора, но и для пациента, так как в обычной жизни подобным провоцирующим фактором может быть закрывание глаз при просмотре телевизора или при наблюдении за солнцем.
При проведении РФС маленьким детям нужно привлекать внимание игрушкой, расположенной над лампой, тогда как закрывать глаза по команде может кто-то из родителей или ЭЭГ-техник.
1. Необходимо регистрировать фотосенситивность в трех состояниях: при закрытых глазах, при открытых и непосредственно при закрывании глаз. При недостатке времени лучше проводить пробу с открыванием-закрыванием глаз
2. Использовать следующие частоты в порядке возрастания 1 – 2 – 8 – 10 – 15 – 18 – 20 – 25 – 40 – 50 – 60 Гц. При возникновении генерализованных эпилептиформных разрядов на какой-либо частоте стимуляция «по нарастающей» должна быть остановлена и продолжена стимуляция с максимальной частоты (60 Гц) вниз до появления фотопароксизмального ответа
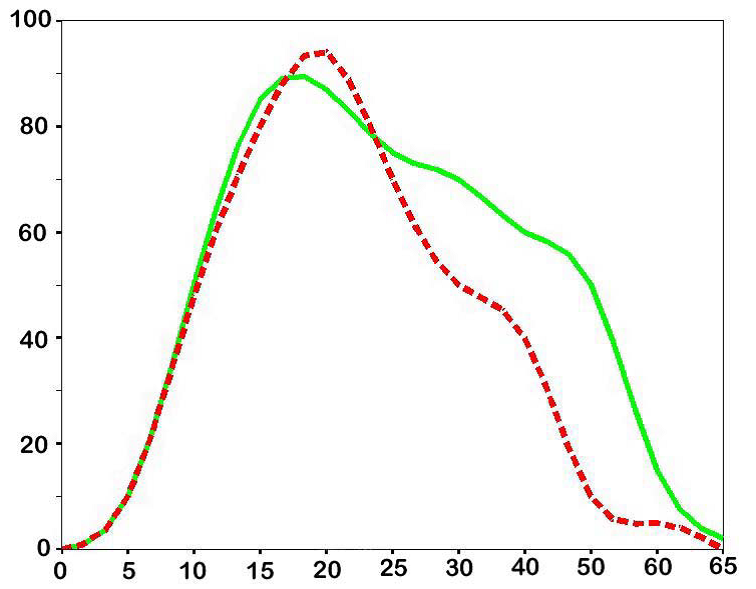
Частота РФС, Гц
Рис.1
При стандартной стимуляции на единственной частоте 18 Гц у 15 % пациентов не удается выявить феномен фотосенситивности. Использование нестандартных схем стимуляции на различных частотах никогда не исследовалась на больших группах пациентов, а, значит, ценность результатов также весьма спорна.
Фотопароксизмальная реакция при маленьких частотах стимуляции характерна для пациентов с прогрессирующими формами эпилепсии. Для пациентов, чувствительных к высоким частотам, стимулом, провоцирующим приступы, может быть просмотр телевизора.
1. При необходимости воспроизвести фотопароксизмальный ответ можно повторить фотостимуляцию, но только через некоторое время после первой попытки.
2. Всегда нужно проводить наблюдение за больным и расспрашивать его об ощущениях, возникающих в ходе стимуляции.
При РФС наиболее часто встречаются миоклонии и абсансы. Почти все пациенты при РФС отмечают дискомфорт в глазах. Могут быть затылочные судороги с переходом в тонико-клонические. РФС может спровоцировать генерализованные судороги, но, как правило, при правильном проведении методики РФС их удается предотвратить.
Помимо необходимой клинической информации, осознание пациентом собственных ощущений и симптоматики может помочь ему выявить стимулы, провоцирующие приступы в обычной жизни.
Дополнительные методы исследования, позволяющие получить более подробную информацию:
1. Установка ЭМГ-электродов
2. При приступах, возникающих при просмотре телевизора и компьютерных играх, имеет смысл провести РФС с цветными вспышками.
Красный цвет является наиболее эпилептогенным, кроме того, хорошей провоцирующей способностью обладают красные и синие вспышки при чередовании, или вспышки красного цвета в комбинации с геометрическими паттернами («паттерн Покемонов»)
3. Помимо этого, в качестве провоцирующих стимулов можно использовать черно-белые паттерны, телевизор или компьютерные игры.
Это помогает пациенту и родственникам понять, насколько реальны провоцирующие стимулы в окружающей их действительности и постараться избегать их.
4. Выявление верхнего и нижнего порога частот, провоцирующих фотопароксизмальный ответ, исследование фотосенситивности по индивидуальным методикам с использованием паттернов помогает разработать для каждого пациента индивидуальную программу лечения.
Например, использовать очки с синими стеклами, исключить из повседневной жизни провоцирующие стимулы или оценить эффективность АЭП.
«Открытые» вопросы:
В настоящее время требуется дальнейшее
Материал подготовлен на основе статей:
1. Kasteleijn-Nolst Trenité D, Rubboli G, Hirsch E, Martins da Silva A, Seri S, Wilkins A, Parra J, Covanis A, Elia M, Capovilla G, Stephani U, Harding G. Methodology of photic stimulation revisited: updated European algorithm for visual stimulation in the EEG laboratory. Epilepsia. 2012 Jan;53(1):16-24.
2. Rubboli G, Parra J, Seri S, Takahashi T, Thomas P. EEG Diagnostic Procedures and Special Investigations in the Assessment of Photosensitivity. Epilepsia 2004; 45 Suppl 1: 35-39.
3. Kasteleijn-Nolst Trenité DG, Guerrini R, Binnie CD, Genton P. Visual sensitivity and epilepsy: a proposed terminology and classification for clinical and EEG phenomenology. Epilepsia. 2001 May;42(5):692-701.
Фотопароксизмальный ответ на ээг что это значит
Клиническая картина церебральных пароксизмов как эпилептического, так и неэпилептического генеза отличается многообразием проявлений, что приводит порой к диагностическим ошибкам и назначению неадекватной терапии. Следует помнить, что гипердиагностика эпилепсии в перспективе может причинять не меньше вреда пациенту, чем пропущенные случаи. Большинства диагностических ошибок можно избежать благодаря тщательному и подробному сбору анамнестических сведений, грамотному подходу к наблюдению пациента и адекватной оценке инструментальных методов обследования. Описываемый нами случай демонстрирует полиморфизм пароксизмальных состояний в детском возрасте.
Клинический случай
Пациентка В., поступила в неврологическое отделение 3-й ГДКБ Минска в возрасте 1 год 6 месяцев с жалобами на эпизодическое «закатывание» глаз в сторону в течение нескольких секунд, при этом в момент реализации данного пароксизма у ребенка отсутствовала реакция на обращение и звуковые раздражители. Подобные состояния отмечались мамой девочки в течение недели до момента поступления в стационар. Заболевание началось с 2-х эпизодов в течение суток, затем количество пароксизмов увеличилось до 10–15 раз. Предшествующее заболеванию травматическое повреждение центральной нервной системы мамой отрицалось; ранее у ребенка в анамнезе также не отмечалось черепно-мозговых травм, нарушений сознания либо пароксизмальных состояний эпилептического и неэпилептического генеза.
Из анамнеза: ребенок от 2-й беременности, первых срочных родов. Родоразрешение было осуществлено путем вакуум-экстракции в сроке 41 неделя гестации. Беременность протекала на фоне угрозы прерывания по причине ОРВИ в 1-м и 2-м триместрах. Вес при рождении составлял 3 810 г, длина 51 см. Вскармливание искусственное. Развитие ребенка до госпитализации соответствовало возрастной норме, прививки выполнены. За предшествующий период ребенок переносил только простудные заболевания. Хроническую соматическую патологию и оперативные вмешательства мама отрицала. Наследственность и трансфузионный анамнез не отягощены, однако у девочки наличествовала аллергологическая патология (пищевая аллергия на белок коровьего молока).
При поступлении соматический статус без особенностей. Физическое развитие среднее дисгармоничное по весу. Неврологический статус: девочка в сознании, эмоционально лабильна, в поведении адекватна, доступна осмотру и соответствующему возрасту контакту. Сон, со слов матери, спокойный. Со стороны черепных нервов отмечалась легкая асимметрия носогубных складок. Верхние конечности: объем движений и мышечный тонус физиологический. Мышечная сила соответствует возрасту. Трофика мышц без особенностей. Гиперкинезов нет. СПР D=S, оживлены, рефлексогенные зоны не расширены. Брюшные рефлексы D=S, средней живости. Нижние конечности: объем движений физиологический. Мышечная сила соответствует возрасту. Трофика мышц без особенностей. Мышечный тонус ближе к физиологическому, слегка повышен. Гиперкинезов нет. Рефлексы коленные D=S, ахилловы D=S. Патологических стопных знаков нет. Координаторная сфера без особенностей. Ходит самостоятельно с 1 года 1 месяца, несколько ротирует внутрь правую стопу, опора с тенденцией на передний отдел стоп (эпизодическая доброкачественная дистоническая реакция опоры на стопу). Менингеальных симптомов нет. Тазовые органы без патологии.
На вторые сутки пребывания в отделении количество эпизодов отведения глаз в сторону составило порядка 10. Длительность эпизодов колебалась от 5–10 секунд до нескольких минут. Эпизодам отведения глаз сопутствовало расстройство координации легкой степени выраженности, которое исчезало через 5–10 минут после окончания окуломоторного пароксизма.
Выставлен предварительный диагноз: пароксизмальные состояния с наличием эпизодов тонического отведения глаз в сторону неуточненного генеза.
До проведения обследования с целью снижения возбудимости центральной нервной системы ребенку назначен громецин в дозе 0,1 г по 1 таблетке 2 раза в день.
Проведенное электроэнцефалографическое (ЭЭГ) обследование выявило легкие диффузные изменения с признаками нейрофизиологической незрелости. Пароксизмальной активности не зарегистрировано (см. рис. 1). Общий и биохимический анализы крови без патологии.
Рисунок 1. Первичное ЭЭГ-обследование. Легкие диффузные изменения с признаками нейрофизиологической незрелости. При проведении нейровизуализационного исследования (МРТ 2 Тл) выявлены признаки некоторого усиления МР-сигнала в парагиппокампальной области (см. рис. 2а) и незначительного расширения переднего субарахноидального пространства (см. рис. 2б), что может свидетельствовать в пользу перенесенной гипоксически-ишемической перинатальной энцефалопат На третьи сутки количество эпизодов отведения глаз сократилось до 6, при этом их продолжительность не превышала нескольких секунд.
Рисунок 2а. МРТ-исследование. Признаки усиления МР-сигнала в парагиппокампальной области.
Рисунок 2б. МРТ-исследование. Признаки незначительного расширения переднего субарахноидального пространства. На четвертые сутки количество пароксизмов продолжило уменьшаться и составило всего 2 эпизода длительностью 1–2 секунды. При этом ранее сопутствовавших данным состояниям нарушений координации не отмечалось.
На пятые сутки эпизоды отведения глаз полностью прекратились и в последующие дни пребывания в стационаре не повторялись.
Повторные ЭЭГ-обследования, проведенные на третьи и шестые (см. рис. 3а, 3б) сутки от момента госпитализации, региональных и патологических форм биоэлектрической активности не выявили.
Исследование крови на вирусы, бактерии и простейшие не позволило выявить значимого инфекционного фактора в развитии текущего заболевания.
Рисунок 3а. Повторное ЭЭГ-обследование. Легкие диффузные изменения биоэлектрической активности головного мозга. Региональных и патологических форм активности не выявлено.
Рисунок 3б. Повторное ЭЭГ-обследование. Легкие диффузные изменения биоэлектрической активности головного мозга. Региональных и патологических форм активности не выявлено.
Окончательный диагноз: пароксизмальные состояния по типу доброкачественных эпизодов тонического отведения глаз в сторону неэпилептического генеза.
Противоэпилептическая терапия не назначалась. Ребенок выписан домой в удовлетворительном состоянии.
При контрольном осмотре через 2 месяца после выписки из стационара было установлено, что пароксизмальные состояния не повторялись, неврологический статус сохранялся прежним. Девочка продвинулась в психоречевом развитии: увеличился активный и пассивный словарный запас, стала говорить предложениями из двух слов. ЭЭГ-обследование существенных изменений не выявило.
Комментарий
Доброкачественные тонические отведения глаз в сторону у детей — это гетерогенная группа состояний с пролонгированными эпизодами постоянных или преходящих девиаций глазных яблок в противоположное желаемому направление с быстрым возвратом в исходное положение.
Этиология описываемого пароксизмального состояния неоднородна, а патогенез до настоящего времени остается до конца не установленным. По результатам исследований некоторых авторов, заболевание может иметь аутосомно-рецессивную и аутосомно-доминантную природу наследования. У таких пациентов могут выявляться мутации в гене кальциевого канала CACNA1A. Нельзя исключить вариант функционального генеза доброкачественного тонического отведения глаз в сторону вследствие незрелости мозговых структур и нарушения межнейронной коммуникации.
Наиболее часто исследователями рассматривается гипотеза возраст-зависимой дисфункции супрануклеарных путей. Этиологическими факторами симптоматических форм заболевания могут служить повреждения мезенцефальной области — мальформация вены Галена, пинеалома, гидроцефалия, опухоль гипофиза. Возможна также ятрогенная природа данного пароксизмального состояния. Ряд авторов указывает на более частое его развитие у тех детей, матери которых во время беременности принимали препараты вальпроевой кислоты.
Клинические проявления доброкачественного тонического отведения глаз в сторону отличаются некоторым разнообразием. Дебют заболевания, как правило, возникает в возрасте 4–10 месяцев. В наиболее крупном исследовании данной патологии возраст дебюта варьировал от 1 недели до 26 месяцев жизни (в среднем 5,5 месяца). Частота приступов вариабельна в течение суток от единичных до ежечасных. Характерно учащение и усиление выраженности пароксизмов при инфекционных заболеваниях, сопровождающихся лихорадкой, а также при физическом и психоэмоциональном переутомлении. Как правило, в течение всего периода заболевания модификации вида пароксизмов не происходит. Считается, что продолжительность заболевания и срок достижения ремиссии (спонтанного исчезновения отведения глаз) в среднем могут варьировать от нескольких дней до 5 лет.
При доброкачественных тонических отведениях глаз в сторону и вверх у ряда детей отмечаются эпизоды дополнительного наклона подбородка вниз, однако ряд авторов полагает, что это компенсаторный механизм с целью коррекции неправильной позиции глазных яблок. При существующем стереотипе отведения глаз в определенном направлении противоположное движение обычно не изменено. Тем не менее, у части пациентов во время пароксизма может иметь место однонаправленный нистагм с быстрым компонентом в обратную сторону.
Кроме того, некоторыми исследователями описаны гипометрические саккады и расходящееся косоглазие, которые могут сохраняться в течение некоторого времени (в отдельных случаях — длительно) после прекращения тонических отведений глаз.
Описываемое неэпилептическое пароксизмальное состояние периодически сопровождается моторной неловкостью и атаксией различной степени выраженности, продолжительностью от нескольких часов до нескольких дней. Координаторная дисфункция легкой степени выраженности также может иметь тенденцию к сохранению после разрешения основного заболевания.
По данным различных авторов, около 50 % детей с доброкачественным тоническим отведением глаз в сторону имеют нормальное психическое развитие, приблизительно 40 % — легкий интеллектуальный дефицит, 10 % — нарушения интеллекта от умеренной до выраженной степени. В подавляющем большинстве случаев нормальный психоневрологический статус у пациентов с описываемым вариантом пароксизмов коррелирует со спонтанной ремиссией в течение 2 лет от начала заболевания. Если же имеет место сочетание данного состояния и неврологического и/или когнитивно-мнестического дефицита, то необходимо дополнительное обследование ребенка на предмет симптоматической природы этиологии патологического процесса.
Инструментально-диагностические и лабораторные исследования чаще всего демонстрируют нормальные показатели нейровизуализации, электроэнцефалографии и метаболических параметров крови и ликвора у детей с идиопатическими (генетическими) формами заболевания. Золотой стандарт нейровизуализационного обследования — МРТ головного мозга, как правило, не выявляет патологических изменений.
Дифференциальный диагноз доброкачественных тонических отведений глаз в сторону проводят с эпилептическими пароксизмальными состояниями, в частности с окуломоторными приступами и атипичными абсансами.
Специфическое лечение данного состояния не разработано, попытки терапевтического воздействия чаще всего оказываются неэффективными. По данным наиболее крупного исследования, терапия антиконвульсантами, ацетазоламидом и адренокортикотропным гормоном не оказала влияния на течение заболевания. Тем не менее ряд авторов указывает на достижение положительного эффекта в отношении частоты и выраженности пароксизмов при применении дигидроксифенилаланина (леводопы).