Фиброз мышц
Фиброз представляет собой разрастание соединительных тканей с целью изоляции очагов воспаления. Фиброз может образоваться в любом органе, в том числе он может затронуть и мышцы. Постепенно соединительная ткань начинает замещать собой мышечную, что приводит к тому, что мускулатура теряет способность проводить нервные импульсы и сокращаться в ответ на раздражители.
Причиной образования очага воспаления может послужить любой сильный спазм или зажим мышцы, в месте которого немедленно образуется отек. Вокруг этой отечности и начинает разрастаться фиброзное кольцо, мешающее распространению воспаления дальше. Мышцы, в которых количество соединительной ткани превышает количество мышечных волокон, теряют подвижность, эластичность, увеличиваются в размерах и начинают давить на кровеносные сосуды и прилегающие органы. В месте образования фиброзного кольца прощупывается твердый плотный комок, изменяется пигментация кожи, могут возникать язвы и гнойники.
При разрастании соединительной ткани больные испытывают постоянные сильные боли, область поражения краснеет и отекает, движения становятся затруднены. В зависимости от того, где находится пораженная область, могут ощущаться затруднение глотания и дыхания, боли в глазах, голове, ногах, мышечная слабость, постоянное состояние усталости и разбитости.
Причиной возникновения фиброза может послужить:
1. Травма опорно-двигательного аппарата
2. Инфекция, затрагивающая костно-мышечные структуры
4. Употребление наркотических препаратов
5. Долговременное применение некоторых антибиотиков, лекарств от аритмии, препаратов для химиотерапии.
Абонемент позволит вам сэкономить до 20% стоимости услуг, заказанных по отдельности.
Лечение фиброза мышц обычно консервативное. Во-первых, для улучшения состояния необходимо устранить причину воспаления. Во-вторых, для уменьшения воспалительного процесса могут быть использованы цитостатики, глюкокортикостероиды и купренил, который снижает концентрацию фибропластов. Для ускорения кровообращения могут быть дополнительно назначены сосудистые препараты и местно-раздражающие мази.
Естественно, лечение фиброза мышц невозможно без массажа, физиотерапии и специальной лечебной гимнастики. Целью этих мероприятий является улучшение кровообращения, уменьшение застойных явлений и отеков. Кроме того, интенсивная проработка мест уплотнений буквально разбивает и выводит фибропласты из тканей. Еще одной целью назначения гимнастики и массажа является тренировка ослабленных мышц и приведение их в тонус.
Фиброз: по какой причине он образуется. Влияют ли на него филлеры и нити?
Фиброз – страшное слово. Услышав это слово, пациенты начинают волноваться и искать информацию о том, на сколько он опасен, в каких случаях и по каким причинам он образуется. На эти вопросы постараемся дать ответы в нашей статье.
Что такое фиброз
Фиброз – это процесс разрастания соединительной ткани в результате воспалительного процесса. Выделяют два вида фиброза:
Формирование фиброза после нитей
После нитевого лифтинга в тканях происходит формирование рубцовой ткани – это нормальный процесс, в результате чего выделяется коллаген и образуется поддерживающий каркас. Но, иногда, вместо запланированного результата, коллаген может разрастаться вокруг нити отдельными волокнами, что приводит к цельным фиброзным тяжам. Это проявляется на 3-4 неделе. После их обнаружения необходимо начать незамедлительное лечение, который подберёт ваш врач.
Причины формирования неконтролируемого фиброза:
1. Врачебная ошибка или некачественный материал. Это последствие можно устранить, если извлечь нить.
2. Инфицирование раны в реабилитационном периоде. В этом случае помогут антибактериальные препараты, которые назначает врач.
3. Образование гематом. Врач в этом случае откачивает излишки скопившейся жидкости шприцем.

Почему фиброз образуется после филлеров
После инъекций в первые дни наблюдаются уплотнения. Это объясняется тем, что препарат ещё не распределился. Но, если уплотнение появилось в виде шишки и держится больше недели, то необходимо обратиться к своему хирургу.
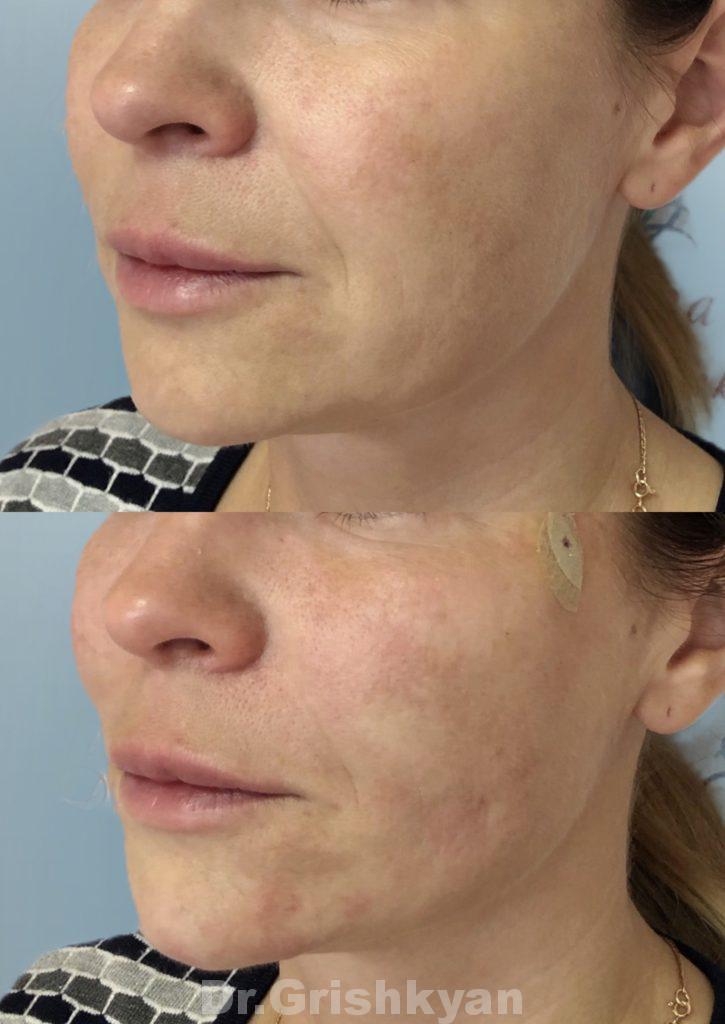
Больше фотографий до и после вы можете увидеть в фотогалерее
Устранить проблему можно с помощью курса препаратов Сферогель и Мэлсмон
Результат от Мэлсмон при коррекции фиброза:
Для того чтобы не прибегать к дополнительным процедурам в результате осложнений, и образование фиброза было правильным, контролируемым – обращайтесь только к квалифицированным специалистам и тщательно выбирайте клинику. Имеются противопоказания к процедурам, поэтому необходима консультация врача.
Фиброзно-мышечная дисплазия
Наиболее часто в процесс вовлекаются почечные артерии, реже – аорта, ветви аортальной дуги, артерии конечностей, включая стопы и кисти. Данное заболевание считается системным несмотря на то, что в каждом конкретном случае на первый план выходит поражение определенной локализации.
Причины
Конкретные причины, механизм возникновения и течение болезни окончательно не изучены. Большинство исследователей полагают, что эта системная патология сосудов является следствием врожденных изменений в структуре эластической ткани. Дефицит эластических волокон ведет к компенсаторному увеличению и разрастанию мышечной и фиброзной ткани.
Некоторые врачи акцентируют внимание на определенной роли механического стресса. Примером может служить развитие характерного перерождения почечной артерии вследствие натяжения сосудистой ножки почки при ее чрезмерной патологической подвижности – птозе. Но этот вывод остается достаточно спорным.
Клинические проявления
Жалобы, предъявляемые пациентами, зависят от того, какие сосуды вовлечены в процесс. При поражении почечных артерий происходит стойкое повышение АД, особенно диастолического. Гипертензия устойчива к медикаментозному лечению, течение ее – злокачественное, ведущее к ухудшению зрения и чрезмерной нагрузке на левые отделы сердца с развитием сердечной недостаточности.
Если дисплазии подверглись сонные артерии, то больных беспокоят головные боли, головокружение, нечеткость зрения, шум в ушах, слабость лицевых мышц. Возможно возникновение проблем при жевании, онемение языка, речевые расстройства.
Поражение висцеральных артерий заявляет о себе болевым синдромом, зависящим от приема пищи. Дисфункция желудочно-кишечного тракта проявляется тошнотой, изжогой, рвотой, вздутием кишечника, неустойчивым стулом. У пациентов пропадает аппетит, снижается масса тела.
Когда в результате фиброзно-мышечной дисплазии артерий нарушается кровоснабжение конечностей, в них отмечаются боли, возникающие или усиливающиеся при ходьбе, онемение, похолодание, двигательные расстройства. В процесс, в зависимости от распространенности патологических изменений, могут вовлекаться кисти и стопы.
Принципы диагностики
Постановка диагноза начинается с тщательного сбора анамнеза. Важным является выяснение наличия у родственников данной патологии. Но так как специфических, однозначно указывающих на заболевание, признаков нет, то ведущими методами диагностики считаются дуплексное сканирование сосудов и ангиография.
Ангиографию называют «золотым стандартом» при диагностике фиброзно-мышечной дисплазии. Рентгенологическое исследование с введением контрастного вещества позволяет достоверно выявить характерные сосудистые изменения. Так как при дисплазии происходит фрагментарное сужение просвета артерии, часто чередующееся с аневризматическими расширениями, то рентгенологическое изображение напоминает бусы, или четки. Для большей информативности обследование проводят в двух проекциях.
Дуплексное сканирование, сочетающее УЗИ с допплеровским исследованием, подтверждает диагноз. Оно наглядно демонстрирует диспластические изменения структуры сосудов, степень сужения просвета, дает возможность оценить кровоток и измерить его скорость.
Лечение
Лечение фиброзно-мышечной дисплазии – хирургическое. Вид и объем оперативного вмешательства подбирается персонально для каждого пациента с учетом формы дисплазии и степени нарушения регионарного кровообращения. В условиях нашего отделения сосудистой хирургии это осуществляется опытными специалистами на высоком профессиональном уровне.
Суть операции состоит в удалении пораженного участка артерии с последующим восстановлением непрерывности сосудистого русла. Это возможно путем реимплантации в стенку аорты или наложения анастомоза конец в конец. Патологические изменения большой протяженности требуют протезирования. Оно проводится собственными тканями – аутоартериальное или аутовенозное, или с использованием современных синтетических материалов. Еще один из методов коррекции – внутрисосудистое расширение суженного участка.
Немаловажное значение имеет симптоматическая терапия. При поражении сосудов почек и развитии гипертензии контроль уровня артериального давления должен быть как до операции, так и в послеоперационный период, если оно сразу не нормализовалось после хирургического вмешательства. Оправдано применение лекарственных средств, улучшающих реологические свойства крови и препятствующих тромбообразованию.
Прогноз
При своевременном хирургическом лечении прогноз достаточно благоприятный. Чем раньше сделана операция, тем лучше. Когда оперативное вмешательство противопоказано, что бывает при двустороннем обширном поражении ствола и одновременно ветвей почечной артерии, двусторонней дисплазии почечных артерий в сочетании с поражением паренхимы почек, прогноз серьезный.
Патология мягких тканей области плечевого и тазобедренного суставов — диагностика и лечение
Рассмотрены нозологические формы периартикулярных заболеваний плечевого и тазобедренного суставов, диагностика и подходы к лечению околосуставной патологии мягких тканей с применением нестероидных противовоспалительных средств, глюкокортикостероидов.
Nosologic forms of para-articular diseases of hip and shoulder joints are analyzed, together with diagnostics and approaches to treatments peribursal soft tissues pathology with application of nonsteroidal antiinflammatory agents, glycocorticosteroids.
Периартикулярная патология широко распространена и включает в себя огромный спектр изменений от синдромов, выделенных в отдельные нозологические единицы, до симптомов, сопутствующих ревматологическим заболеваниям.
При описании мягкотканой патологии обычно используют следующие понятия:
Периартикулярные заболевания плечевого сустава представлены несколькими нозологическими формами:
1) изолированным поражением сухожилий мышц, окружающих сустав:
2) диффузным невоспалительным поражением капсулы плечевого сустава (ретрактильный капсулит);
3) субакромиальным синдромом (комплексное поражение структур, окружающих субакромиальную сумку).
Шаровидное строение плечевого сустава позволяет производить в нем разнообразные движения: сгибание, разгибание, отведение, приведение и ротацию. Следует помнить, что угол движения в плечевом суставе без участия лопатки характеризует истинный объем движений в нем, а с участием их — полный объем. При тестировании отведения плеча боль в суставе может появляться лишь в момент, когда оно достигает 70–90°. При этом большой бугорок плечевой кости поднимается вплотную к акромиальному отростку и может сдавливать проходящие здесь структуры (сухожилие надостной мышцы и субакромиальную сумку). При продолжении подъема руки большой бугорок отходит от акромиального отростка и боли значительно уменьшаются. Такая болезненная дуга характерна для тендинита надостной мышцы или субакромиального бурсита. Появление боли в момент максимального отведения руки в плечевом суставе (до 160–180°) указывает на поражение ключично-акромиального сустава. При переднем вывихе отмечается смещение головки плечевой кости кпереди и книзу, что ведет к характерному изменению контуров плеча и резкому ограничению подвижности из-за болезненности (табл. 1).
При тендинитах мышц плеча рекомендуется следующее:
Лечение кальцифицирующего тендинита сухожилий вращательной манжеты плеча соответствует тем же принципам, что и при обычном тендините. Однако кальцифицирующий тендинит редко излечивается полностью и часто рецидивирует. Имеются данные об эффективности в ряде случаев экстракорпоральной ударноволновой терапии в отношении как болевого синдрома, так и самих кальцификатов.
Ретрактильный капсулит следует рассматривать как один из вариантов синдрома рефлекторной симпатической дистрофии (изолированно или в рамках синдрома «плечо–кисть»), который отличается от тендинитов отсутствием дегенеративного компонента в патогенезе, диффузностью поражения капсулы плечевого сустава, проявляющегося фиброзом, вовлечением костных структур в виде регионарного остеопороза.
Лечение ретрактильного капсулита направлено на физическую реабилитацию с восстановлением первоначального объема движений в плечевом суставе, подчиняется принципам лечения рефлекторной симпатической дистрофии.
Субакромиальный синдром (субакромиальный синдром столкновения) развивается вследствие нарушения баланса между мышцами — стабилизаторами и депрессорами головки плечевой кости (надостной, подостной, подлопаточной и двуглавой мышцы плеча), что приводит к уменьшению пространства между головкой плечевой кости и акромионом, к хронической травматизации сухожилий мышц вращательной манжеты плеча при движениях.
Выделяют стадии субакромиального синдрома.
I. Отек и кровоизлияния в сухожилиях.
II. Фиброз, утолщение сухожилий, появление в них частичных надрывов.
III. Полные разрывы сухожилий, дегенеративные костные изменения, вовлекающие нижнюю поверхность акромиона и большой бугорок плечевой кости.
Лечение субакромиального синдрома зависит от степени выраженности клинических проявлений и стадии процесса. При I стадии — избегать подъема руки над головой, пробная терапия полными дозами НПВС в течение двух недель, подакромиальное введение глюкокортикостероидов (ГКС) (повторная инъекция не ранее чем через 6 недель), физиотерапевтическое лечение при наличии слабости мышц плечевого пояса (через 1–2 недели). При II стадии — медикаментозное лечение (см. выше), при неэффективности в течение года — субакромиальная декомпрессия (пересечение клювовидно-акромиальной связки с передней акромионопластикой), при III стадии — артроскопическая ревизия субакромиального пространства, удаление остеофитов, восстановление целостности сухожилий.
Поражение периартикулярных тканей области тазобедренного сустава
Тазобедренный сустав — крупный шаровидный сустав, который обладает значительным объемом движений: сгибание/разгибание, отведение/приведение, пронация/супинация. Подвижность тазобедренного сустава обусловливается удлиненной шейкой бедренной кости, которая образует с осью конечности угол 130°. Наиболее частыми причинами болей в тазобедренных суставах служат травмы, артриты (остеоартроз (ОА), ревматоидный артрит), асептический некроз головки бедренной кости, рассекающий остеохондрит (болезнь Пертеса), инфекции (например, остеомиелит, туберкулезный коксит). Однако нередко встречается и патология мягких тканей, окружающих сустав (табл. 2).
Наиболее трудная диагностическая ситуация возникает тогда, когда пациент жалуется на боли в области тазобедренного сустава, но при рентгенологическом исследовании изменений не обнаруживается. В этих случаях имеет значение:
Наиболее частой причиной боли становятся бурситы в области больших вертелов, для которых характерны:
Лечение околосуставной патологии области тазобедренного сустава должно учитывать основное заболевание (например, ОА — назначение «хондропротективных» средств, контроль массы тела; серонегативный спондилоартрит — назначение болезнь-модифицирующих препаратов (сульфасалазин, метотрексат и др.), туберкулезный коксит — противотуберкулезных специфических средств и т. д.). Нередко основными методами лечения становятся локальное введение ГК, проведение электрофореза и ионофореза, назначение миорелаксантов.
Одно из основных направлений в лечении околосуставной патологии мягких тканей — это назначение различных форм НПВС. Противовоспалительная и анальгетическая активность НПВС связана с уменьшением продукции простагландинов. Противовоспалительное действие НПВС обусловлено подавлением активности циклооксигеназы (ЦОГ) — основного фермента метаболизма арахидоновой кислоты на пути превращения ее в простагландины. Механизмы действия НПВС достаточно хорошо изучены, описаны также основные побочные эффекты данной группы лекарственных средств, ограничивающие их применение у пациентов в группах риска. Альтернативой пероральному и парентеральному использованию НПВС, а также важным вспомогательным компонентом комплексного лечения болевого синдрома при периартикулярной патологии является локальная терапия с применением НПВС. В настоящее время сформулированы основные требования к локальной терапии: препарат должен быть высокоэффективен, не должен вызывать местных токсических и аллергических реакций, а также обладать способностью к проникновению через кожу, достигая ткани-мишени, концентрация препаратов в сыворотке крови не должна достигать уровня, приводящего к побочным эффектам. Наиболее удачной формой для локальной терапии является использование геля, в составе которого спирт в качестве растворителя обеспечивает быстрое всасывание действующего вещества в поверхностно расположенные структуры сустава. Поэтому применение геля является оправданным по сравнению с мазями или кремами и более экономичным. Всем этим требованиям отвечает Дип Рилиф — двухкомпонентный гель для наружного применения на основе ибупрофена 5,0% и ментола 3,0% природного происхождения, в котором анальгетический и противовоспалительный эффекты ибупрофена дополняются и усиливаются терапевтическими свойствами левоментола (оптического изомера ментола) за счет рефлекторной реакции, связанной с раздражением нервных окончаний кожи, стимуляцией ноцицепторов. Благодаря компонентам основы геля молекулы ибупрофена в связанном состоянии проникают сквозь поверхностный слой кожи. Ментол обуславливает освобождение сосудорасширяющих пептидов, что приводит к дополнительному отвлекающему, обезболивающему эффектам, вызывая ощущение легкой прохлады. Для усиления локального противовоспалительного эффекта средство должно наноситься многократно в течение дня. Клинические исследования последних лет показали, что минимальным является 4-кратное нанесение локального средства в течение суток. При активном воспалении с максимально выраженными болями нанесение препарата следует увеличить до 6 раз в день.
Литература
Н. А. Шостак, доктор медицинских наук, профессор
Н. Г. Правдюк, кандидат медицинских наук
А. А. Клименко, кандидат медицинских наук, доцент
ГБОУ ВПО РНИМУ им. Н. И. Пирогова Минздравсоцразвития, Москва
Фиброз после филлеров — как убрать негативные последствия?
Под редакцией медицинского консультанта Огородниковой С. В.
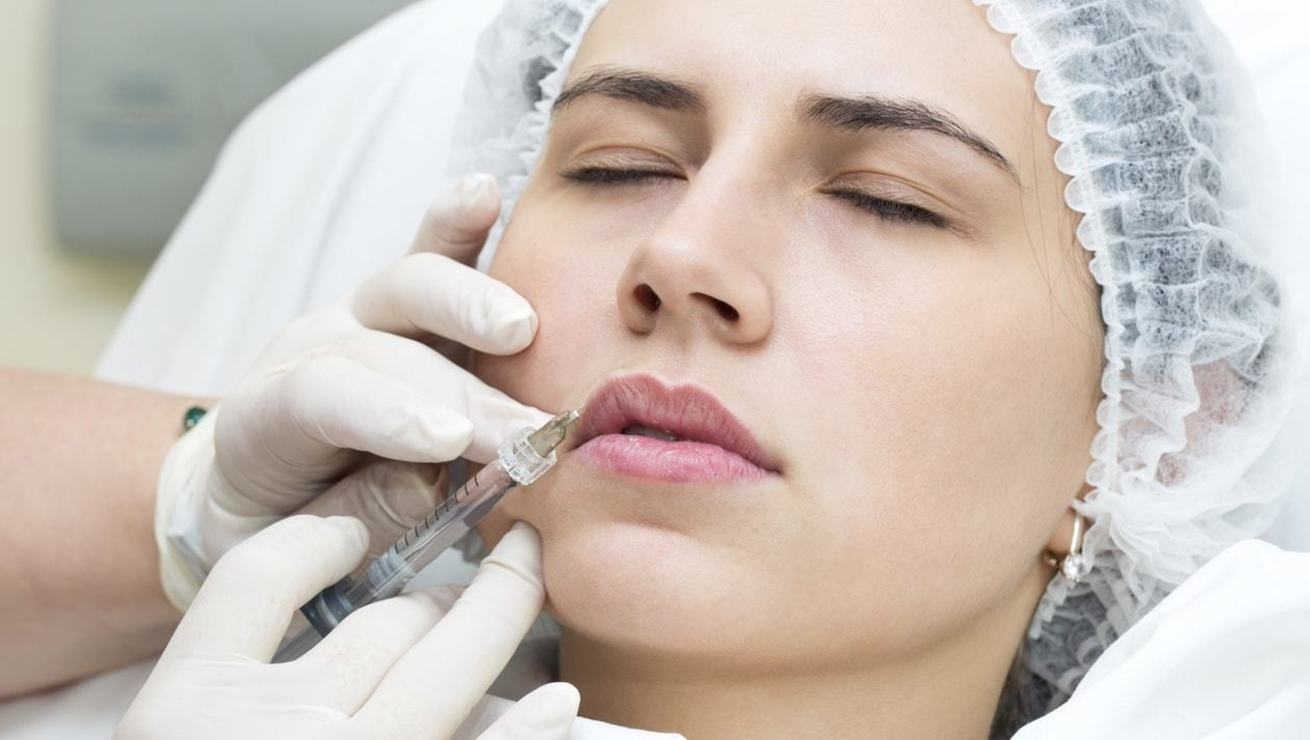
Когда физиотерапии в косметологии недостаточно, или нужен более быстрый эффект, некоторые смелые пациенты отваживаются на введение под кожу филлеров 一 специальных наполнителей с целью разгладить морщины на лице или увеличить губы, скорректировать скулы и т. д. Филлер вводится с помощью медицинского шприца с тонкой иглой, а значит неизбежно сопровождается травмой кожи (шприц входит в ткань и оставляет после себя отверстие).
Сам по себе прокол от шприца не страшен: все же когда-то делали уколы! Однако здесь начинаются сложности с самим веществом, а также с условиями проведения процедуры и с профессионализмом косметолога.
Причины возникновения фиброза
Большинство филлеров распределяются по проблемной зоне (морщине, губе 一 в зависимости от целей введения) постепенно, и эффект длится около года. В первое время после введения вещества под кожей начинают прощупываться сгустки, похожие на шарики, которые со временем должны исчезнуть самостоятельно. Это филлер собирается в капли, что является вполне естественным процессом. Подробнее о том, как избавиться от филлера на губах мы рассказывали в нашей статье. Если шарики становятся заметными или вызывают чувство дискомфорта, косметолог сделает массаж для более равномерного их распределения под кожей.
В редких случаях может возникнуть воспаление, которое проходит через несколько дней. Если такой побочный эффект продолжается несколько недель, стоит принять меры: обратиться к врачу-косметологу, лучше всего к тому, кто произвел данную процедуру. Сделать это крайне важно, так как воспаление возможно приобрело хронический характер и соединительные ткани начали выделять избыточные волокна коллагена. Происходит уплотнение ткани, по медицинской терминологии, фиброз.
Эксперты в области косметологии относят фиброзную деформацию тканей к трудноизлечимым последствиям вмешательства в организм филлерами.
Самая очевидная из причин возникновения фиброза 一 это отторжение организмом чужеродного вещества. В таком случае риск возникновения фиброза можно сократить, просто выбрав максимально совместимый препарат с человеческим телом. Подходящим вариантом считаются гели на основе гиалуроновой кислоты: эффект длится от полугода до года, а синтетическая гиалуроновая кислота схожа по своей структуре с человеческой. Поэтому на подобный филлер почти не бывает аллергии.
Но такой препарат подойдет для устранения глубоких морщин, а вот для увеличения объема, например, губ рекомендуются другие средства.
Неочевидными причинами фиброза могут выступать следующие факторы:
Чтобы избежать осложнений после процедуры, а главное, трудноизлечимых и некрасивых последствий, стоит следовать нескольким разумным правилам:
Нарушение любого из этих правил также может стать причиной фиброза. Так что будьте внимательны в выборе специалиста, средства и условиях проведения процедуры.
Способы борьбы с фиброзом
Наиболее «рискованные» участки возникновения фиброза 一 это морщины на лице, верхние носогубные складки, нижнее веко и, особенно, верхняя губа. Кожа на губе очень нежная, чувствительная к различным манипуляциям до такой степени, что отек может возникнуть от укола простой иглы, без введения каких-либо веществ.
Стоит ли напоминать, что фиброз на лице 一 очень заметный дефект?
От него избавляются операбельными способами, то есть проведением какой-либо операции, или безоперабельными 一 без операционного вмешательства, с помощью косметических и лекарственных средств.
Операбельные способы удаления фиброза
Начнем с операбельных способов, как с самых «страшных» для впечатлительного пациента. Когда перестают помогать массаж и косметические средства, обращаются к хирургу.
Однако это не значит, что хирург непременно станет резать фиброз ножом, нет. Рассмотрим разные способы из «арсенала» специалиста:
Безоперабельные
К безоперабельным способам относятся аппликации косметических или лекарственных средств, а также различные физиотерапии с ними. Цель проведения процедур 一 ускорить обмен веществ в тканях, доставить лекарственные комплексы в более глубокие слои эпидермиса.
Какие процедуры могут использоваться против фиброза:
Все три перечисленные процедуры могут проводиться как дома, так и в кабинете косметолога. Они отличаются по принципу работы, однако главная идея у них общая: на очаг воспаления наносится аппликация с гелем или раствором лекарства, которая является средой для проведения тока (или ультразвука, как в случае с фонофорезом).
Импульсы тока (или ультразвука) переносят частицы вещества в более глубокие слои эпидермиса, чем они могли бы попасть оставаясь просто аппликацией. Так увеличивается лечебный эффект в несколько раз.
Физиотерапия против фиброза с продукцией Ферменкол
Ферменкол 一 ферментный комплекс из 9 коллагенолитических протеаз. Избирательно воздействует на избыточную рубцовую ткань, разрушая ее основные компоненты: коллаген, гиалуроновую кислоту и эластин.
Частицы от разрушенных клеток идут на постройку здоровой ткани или же выводятся из организма естественным путем. Благодаря этому организм не загрязняется шлаками 一 неизбежными последствиями от лечения многими известными препаратами.
Ферменкол для электрофореза и фонофореза выпускается в виде прозрачного геля в компактной упаковке. Может применяться и в качестве обычных аппликаций: достаточно наносит несколько аппликаций каждый день в течение лечебного курса.
Ферменкол раствор представляет собой лиофилизированный порошок светло-желтого или светло-коричневого цвета во флаконе. Разводится до необходимой концентрации солактином 一 специальной жидкостью, которая повышает эффективность переноса ферментов вещества в поврежденную ткань.
Узнать подробнее о действии Ферменкола, а также подобрать подходящий способ лечения в вашем индивидуальном случае можно, задав вопрос врачу у нас на сайте.


_550.gif)
_550.gif)