Фиброз мышц
Фиброз представляет собой разрастание соединительных тканей с целью изоляции очагов воспаления. Фиброз может образоваться в любом органе, в том числе он может затронуть и мышцы. Постепенно соединительная ткань начинает замещать собой мышечную, что приводит к тому, что мускулатура теряет способность проводить нервные импульсы и сокращаться в ответ на раздражители.
Причиной образования очага воспаления может послужить любой сильный спазм или зажим мышцы, в месте которого немедленно образуется отек. Вокруг этой отечности и начинает разрастаться фиброзное кольцо, мешающее распространению воспаления дальше. Мышцы, в которых количество соединительной ткани превышает количество мышечных волокон, теряют подвижность, эластичность, увеличиваются в размерах и начинают давить на кровеносные сосуды и прилегающие органы. В месте образования фиброзного кольца прощупывается твердый плотный комок, изменяется пигментация кожи, могут возникать язвы и гнойники.
При разрастании соединительной ткани больные испытывают постоянные сильные боли, область поражения краснеет и отекает, движения становятся затруднены. В зависимости от того, где находится пораженная область, могут ощущаться затруднение глотания и дыхания, боли в глазах, голове, ногах, мышечная слабость, постоянное состояние усталости и разбитости.
Причиной возникновения фиброза может послужить:
1. Травма опорно-двигательного аппарата
2. Инфекция, затрагивающая костно-мышечные структуры
4. Употребление наркотических препаратов
5. Долговременное применение некоторых антибиотиков, лекарств от аритмии, препаратов для химиотерапии.
Абонемент позволит вам сэкономить до 20% стоимости услуг, заказанных по отдельности.
Лечение фиброза мышц обычно консервативное. Во-первых, для улучшения состояния необходимо устранить причину воспаления. Во-вторых, для уменьшения воспалительного процесса могут быть использованы цитостатики, глюкокортикостероиды и купренил, который снижает концентрацию фибропластов. Для ускорения кровообращения могут быть дополнительно назначены сосудистые препараты и местно-раздражающие мази.
Естественно, лечение фиброза мышц невозможно без массажа, физиотерапии и специальной лечебной гимнастики. Целью этих мероприятий является улучшение кровообращения, уменьшение застойных явлений и отеков. Кроме того, интенсивная проработка мест уплотнений буквально разбивает и выводит фибропласты из тканей. Еще одной целью назначения гимнастики и массажа является тренировка ослабленных мышц и приведение их в тонус.
Фиброз шеи что такое
1. Аббревиатуры:
• Лучевая терапия (ЛТ)
• Лучевая терапия с модулированной интенсивностью (ЛТМИ)
о Позволяет снизить лучевую нагрузку на здоровые ткани
2. Определение:
• Изменения тканей шеи, которые можно ожидать после лучевой терапии
1. Общая характеристика:
• Лучший диагностический критерий:
о Ранние изменения: диффузный отек всех мягких тканей поверхностных и глубоких отделов лица и шеи:
— Ткани выглядят диффузно измененными
о Поздние изменения: генерализованная атрофия всех облученных мягких тканей и желез
2. Рекомендации по визуализации:
• Лучший метод диагностики:
о Изменения после лучевой терапии с легкостью поддаются идентификации на КТ и МРТ
• Выбор протокола:
о КТ с КУ: сканирование ≥ 90-секундной задержкой после введения контраста с целью оценки накопления контраста слизистой и отчетливой визуализации резидуальной опухоли/ рецидива
о MPT: Т2 и Т1 ВИ С+ FS позволяют лучше отобразить изменения:
— На DWI рецидив опухоли обладает высокой целлюлярностью
о ПЭТ/КТ: дополнительный метод исследования, позволяющий добиться большей специфичности в дифференциальной диагностике неопухолевых изменений, резидуальной опухоли, рецидива:
— ПЭТ/МРТ в ближайшем времени позволит добиться лучшей визуализации основания черепа, верхнечелюстных пазух, надподъязычного отдела шеи после облучения опухолей шеи
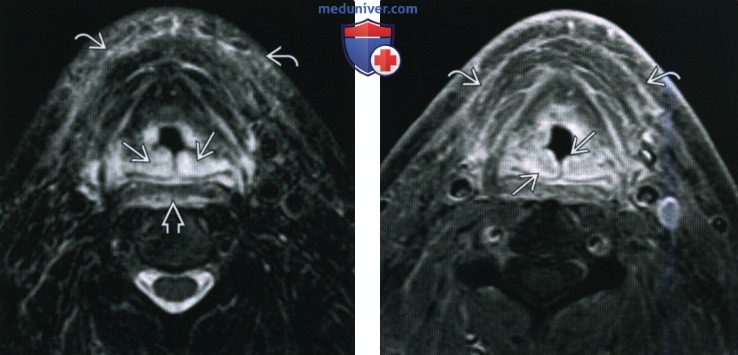
(Справа) При аксиальной МРТ Т1ВИ С+ FS у этого же пациента определяется распространенное накопление контраста в отечных тканях, особенно в коже и подкожной мышце шеи, а также линейное накопление контраста в слизистой оболочке черпалонадгортанных складок. МРТ позволяет обнаружить накопление контраста в подслизистой оболочке, которую не видно на КТ с КУ.
3. КТ изменений шеи после лучевой терапии:
• КТ с КУ:
о Ранние изменения (1-4 месяца): диффузный отек всех тканей шеи:
— Утолщение кожи и платизмы
— «Сетчатость» подкожного жира и глубоких жировых пластинок:
Отек ткани возле фасций (сонного влагалища, заглоточного пространства)
Отек преднадгортанниковой, окологортанной и окологлоточной жировой клетчатки
— Диффузное утолщение, отек и контрастное усиление слизистой оболочки:
Утолщение задней стенки глотки
— Отек и нечеткость контура околоушных и поднижнечелюстных желез:
После облучения железы хорошо накапливают контраст
— Легкий отек мышц, особенно крыловидных
о Поздняя стадия (>12 месяцев): диффузный фиброз всех тканей шеи:
— Разрешение отека и исчезновение сетчатого «рисунка» жира
— Деформация наружного контура шеи
— Истончение подкожного жира и глубоких жировых пластинок
— Толщина слизистой в норме, накопление контраста отсутствует:
Утолщение подсвязочного отдела гортани до 2 мм
— Отек черпалонадгортанных складок и окологортанной жировой клетчатки сохраняется у 2/3 пациентов
— Отек заглоточных тканей через 12 месяцев проходит у 1/3 пациентов
— Атрофия поднижнечелюстной, околоушной слюнной железы, щитовидной железы, которые, часто накапливают контраст
— Атрофия лимфоузлов и лимфоидной ткани
5. Сцинтиграфия:
• ПЭТ/КТ:
о Возможна асимметрия накопления в мышцах:
— Изменения часто усугубляются после резекции
— Повышенное накопление радифармпрепарата особенно выражено в непроизвольно сокращающихся резидуальных мышцах после резекции языка/опухоли полости рта
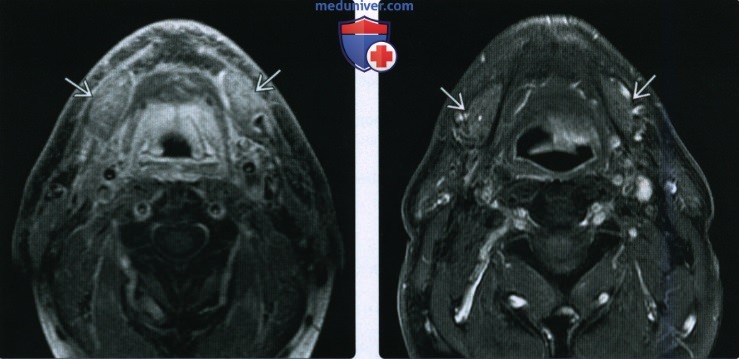
(Справа) При аксиальной МРТ Т1ВИ С+ FS у этого же пациента 18 месяцев спустя определяется уменьшение выраженности постлучевых изменений наряду с повышенным накоплением контраста в поднижнечелюстных железах них увеличением, что обусловлено хроническим лучевым сиаладенитом. Пациенты в этом случае часто предъявляют жалобы на сухость во рту.
в) Дифференциальная диагностика изменений шеи после лучевой терапии:
1. Отек заглоточного пространства:
• Причины: облучение, тромбоз яремной вены, инфекции глотки
• Контрастное усиление жидкости, в т.ч, в виде «ободка», отсутствует
2. Заглоточный абсцесс:
• Ограниченное скопление жидкости в ЗГП с местным объемным воздействием
• Округлой или чечевицеобразной формы, накапливает контраст по периферии
• Может вызывать сужение внутренней сонной артерии
3. Острый паротит:
• Воспаление железы, часто с распространенным целлюлитом лица
• Обычно односторонний ± конкременты
4. Поднижнечелюстной сиаладенит:
• Воспаление ПНЖ, часто калькулезного характера
• Чаще односторонний, сочетается с расширением протока железы
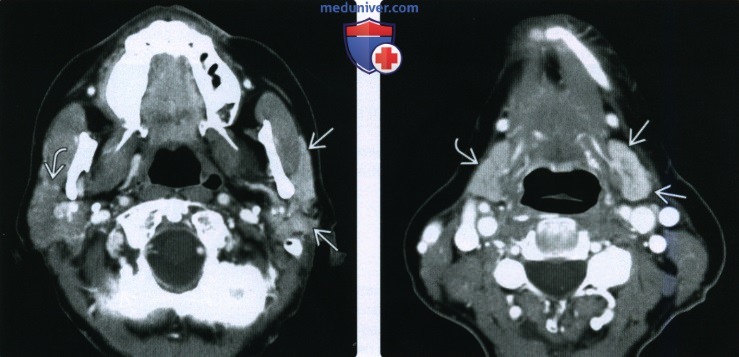
(Справа) Аксиальная КТ с КУ: визуализируется левая поднижнечелюстная железа, активно накапливающая контраст, имеющая меньший размер, чем правая. Эти изменения, характерные для хронического лучевого сиаладенита, обусловлены лучевой терапией 18 месяцев ранее.
1. Общая характеристика:
• Этиология:
о Облучение и разрушение эндотелиальных клеток мелких кровеносных сосудов:
— Ранние изменения: ишемия, отек, воспаление
— Поздние изменения: фиброз
— Плохая приспособляемость тканей к воздействию запредельных стрессовых факторов — осложнения лучевой терапии
— С целью уменьшения воздействия на прилежащие к опухоли ткани используется ИМЛТ
• Сопутствующие патологические изменения:
о В дополнение к облучению чувствительных тканей может использоваться химиотерапия:
— Приводит к усилению острых побочных воздействий
— Может вызывать увеличение частоты поздних эффектов
— Способствует улучшению исходов лечения
2. Микроскопия:
• Изменения тканевой структуры шеи и гортани
• Соединительные ткани (СТ):
о 2-12 дней: острая воспалительная реакция:
— Лейкоцитарная инфильтрация, накопление гистиоцитов, фиброз; в единичных случаях кровоизлияние в СТ, подвергшихся облучению
— Отслойка клеток эндотелия в мелких артериях, венах и лимфатических протоках:
Повышение проницаемости сосудов → отек интерстиция
о 1-4 месяца: воспалительное утолщение СТ:
— Отложения волокон коллагена, склероз, гиалиноз
— Обструкция сосудов из-за пролиферации эндотелиальных клеток:
Накопление жидкости → интерстициальный отек
о 8 месяцев: фиброз:
— Выраженный склероз, гиалиноз, фрагментация коллагеновых волокон
— Прогрессирующий облитерирующий эндартериит
— Возможно разрешение интерстициального отека после формирования коллатералей
• Мышцы:
о 1-4 месяца: минимальные изменения
о 8 месяцев: восковидная дегенерация и атрофия:
— Замещение мышечных волокон рубцовой и жировой тканью
• Эпителий:
о 2-12 день: повреждение респираторного эпителия
о 8 месяцев: плоскоклеточная метаплазия столбчатого эпителия
• Хрящи гортани:
о 2-12 день: минимальные изменения в связи с гипоцеллюлярностью
о 1-4 месяца: умеренное уменьшение хондроцитов и гигантских клеток
о 8 месяцев: вариабельное утолщение и фиброз надхрящницы:
— Питание хряща осуществляется через надхрящницу
о Исчезновение склеротических изменений хряща возле новообразования при достижении контроля над первичной опухолью:
— Тем не менее, склероз не обязательно является признаком заболевания
д) Клинические особенности:
2. Демография:
• Возраст:
о Любой; тем не менее, ПКР, по поводу которого чаще всего осуществляется лучевая терапия, преимущественно возникает у взрослых >45 лет
е) Диагностическая памятка:
1. Следует учесть:
• Изменения на томограммах, зависят от лучевой нагрузки и интенсивности облучения; объема облученных тканей; времени после завершения лечения:
о Отек и воспаление выражены больше в первые месяцы
о Большинство клинических и лучевых изменений минимизируются/исчезают
о Атрофические изменения тканей не подвергаются обратному развитию
2. Советы по интерпретации изображений:
• Первые исследования после облучения: 10-12 месяцев спустя после окончания лечения
• Постлучевые изменения в целом хорошо распознаются:
о Симметричный диффузный отек → симметричный диффузный фиброз
• При одностороннем облучении шеи изменения могут быть асимметричными
• Выраженные постлучевые изменения могут затруднять оценку томограмм:
о Легко пропустить резидуальную опухоль или рецидив
3. Рекомендации по отчетности:
• Тщательный системный обзор томограмм
о Расположение/тип опухоли (из анамнеза)
о Удаленные структуры и ткани
о Распространенность постлучевых изменений шеи
о Изменения, позволяющие предположить рецидив опухоли/ лимфаденопатии: ограниченное утолщение слизистой или солидное образование шеи
— Необходимо тщательно оценить цепочки яремных лимфатических узлов, поднижнечелюстное пространство и задний треугольник
о Более диффузные воспалительные изменения больше характерны для инфекционных или иных осложнений
ж) Список использованной литературы:
1. Gutiontov SI et al: Intensity-modulated radiotherapy for head and neck surgeons. Head Neck. 38 Suppl 1:E2368-73, 2016
2. Tol JP et al: A longitudinal evaluation of improvements in radiotherapy treatment plan quality for head and neck cancer patients. Radiother Oncol. 1 19(2):337-43, 2016
3. Kraaijenga SA et al: Evaluation of long term (10-years+) dysphagia and trismus in patients treated with concurrent chemo-radiotherapy for advanced head and neck cancer. Oral Oncol. 51(8):787-94, 2015
4. Varoquaux Aetal: Diffusion-weighted and PET/MR Imaging after Radiation Therapy for Malignant Head and Neck Tumors. Radiographics. 35(5): 1502-27, 2015
5. Gunn GB et al: Advances in radiation oncology for the management of oropharyngeal tumors. Otolaryngol Clin North Am. 46(4):629-43, 2013
6. Glastonbury CM et al: The postradiation neck: evaluating response to treatment and recognizing complications. AJR Am J Roentgenol. 195(2):W164-71, 2010
7. Hermans R: Posttreatment imaging in head and neck cancer. EurJ Radiol. 66(3):501-11, 2008
— Вернуться в оглавление раздела «Лучевая медицина»
Редактор: Искандер Милевски. Дата публикации: 5.2.2021
Фиброзная дисплазия. Виды и терапия заболевания
Фиброзная дисплазия – это заболевание костной системы, которое носит опухолевидный характер. Проявляется замещением костной структуры на соединительную ткань и приводит к патологическому развитию кости. Поражаются одна, либо несколько костей.
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
Фиброзная дисплазия – это системное заболевание костной ткани, которое, в основном, поражает костную систему женщин и диагностируется в позднем возрасте, хотя возможны первые проявления болезни и у детей. Дисплазия относится к болезням, которые порождают рак, хотя и не является им изначально, а только преобразуется в него со временем, если не прикладывать усилий по ее ликвидации. В бездействии переходит в состояние доброкачественной опухоли и тогда уже требует совсем иного лечения. Причины дисплазии не установлены, хоть и есть предположения о наследственной предрасположенности, но исследованиями это не подтверждено.
Виды фиброзной дисплазии
Течение болезни может быть острым, либо проходить в стадии ремиссии. Обострения могут происходить несколько раз в год.
Существует несколько видов фиброзной дисплазии, а именно:
В зависимости от того, где находится очаг болезни, она может проявлять себя по-разному, но иметь общие признаки для своего выявления. От вида дисплазии зависит ее течение и тяжесть формы, что влияет на лечение и проявление.
Основные признаки
Фиброзная дисплазия имеет основные симптомы, такие как деформация костного скелета и болезненность. Очень часто не представляется возможным обнаружить болезнь до ее проявления. Патологические переломы являются одними из первых вестников, сигнализирующих о нарушениях в костной системе, и именно при диагностике перелома уже можно обнаружить данный недуг.
При очаговом поражении страдают обычно такие зоны кости:
Могут страдать так же кости головы, лопаток, ребер и позвоночник. Из-за тяжести тела страдают чаще всего ноги, особенно бедро, что проявляется в виде деформаций, укорочения длины ног и как следствие хромота, боль при ходьбе.
При поражении малоберцовой кости не наблюдается никакой деформации, если же поражается большеберцовая кость, то происходит деформация голени, а также ее укорочение. Дисплазия седалищной кости разрушительно влияет на позвоночник, и если к ней добавляются еще очаги фиброзной дисплазии, то процесс искривления становится слишком выражен.
Очаговая форма протекает без выраженных симптомов, не причиняя вред остальным внутренним органам.
При тотальном поражении признаки заболевания дают о себе знать еще в раннем возрасте. В основном на начальном этапе все проходит бессимптомно.
Диагностика
Разнообразие симптомов не дает с точностью определить вид диагностики для постановки диагноза. Поэтому обычно заболевание определяют случайно, в ходе обследования, возможно, по каким- то другим причинам, например перелом ноги, либо же деформация кости или просто недомогание. Однако при обнаружении патологии, более точный диагноз помогает поставить:
Лечение и профилактика
Фиброзная дисплазия развивается еще во внутриутробном состоянии, поэтому лечению не поддается. К тому же не ясно, что становится причиной патологии, некоторые случаи и вовсе не поддаются объяснению. Можно произвести операционное удаление в очаге образования в некоторых случаях, но это существенных результатов может не оказать, либо, только приостановить на какое- то время развитие болезни. Поэтому проводится довольно часто именно ортопедическое лечение, с целью уменьшить проявление патологии. Хирургическое лечение проводится по показаниям врача в особых случаях. Сюда относят:
У детей применяется именно радикальное лечение, с резекцией всего очага патологии и замещением на имплантат. В дальнейшем медикаментозно корректируется рост стимуляцией остеобластов. Профилактические меры не выявлены, так как не выяснена этиология данного заболевания.
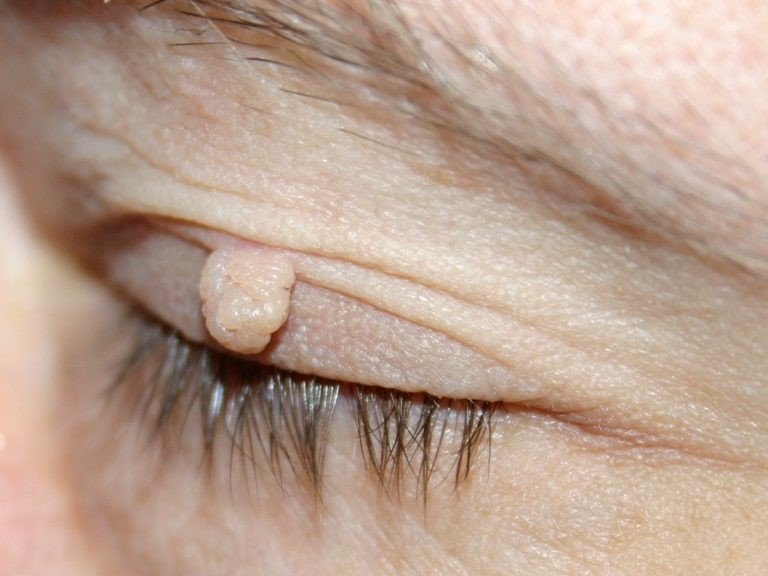
Фиброма кожи: фото новообразования
Фиброма кожи – это доброкачественное новообразование, которое имеет округлую форму, состоит из соединительной ткани и фибропластов. Фиброма кожи может развиться на теле или лице, подкожная фиброма формируется в глубине дермы или в поверхностном слое эпидермиса. Встречаются твердые, мягкие фибромы и дерматофибромы (гистиоцитомы или склерозирующие гемангиомы). Дерматофиброма относится к доброкачественным опухолям с низким риском перерождения в злокачественное новообразование, внешне напоминает бородавку или родинку.
В Юсуповской больнице проводится диагностика и лечение заболеваний кожи. Лечение опухолей можно пройти в онкологическом отделении больницы. Онкологическое отделение оснащено современным оборудованием, в больнице проводится лечение по инновационным методикам, применяются новейшие препараты для лечения опухолевых процессов. Современная диагностика новообразований позволяет своевременно отличить доброкачественную опухоль от злокачественного процесса.
До конца не установлены причины развития фибромы. Факторы, влияющие на развитие фибромы кожи разнообразные:
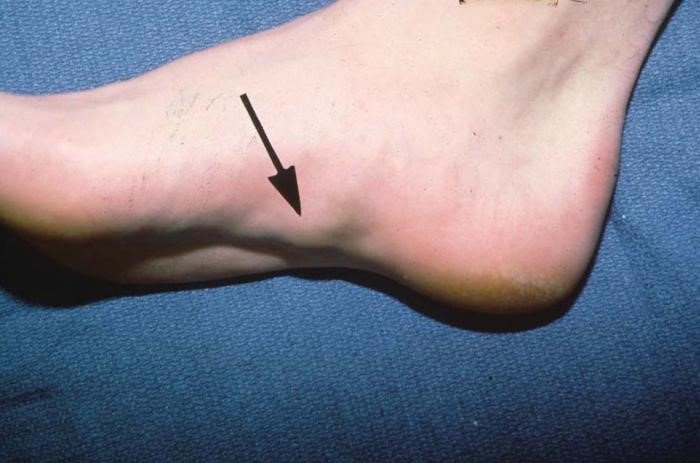
Фото опухоли под кожей на ноге
Фиброма твердая находится в твердой капсуле, при нажатии не возникает боли, капсула практически не смещается в стороны, чаще всего располагается на широком основании. Твердая фиброма возвышается над поверхностью кожи, при сжатии между пальцами на фиброме остаются вдавливания. В области нижних конечностей развиваются два вида фибромы: дерматофибромы и подошвенные фиброзные образования.
Подошвенные фибромы поражают ступни ног, дерматофибромы поражают всю поверхность нижних конечностей. Наибольший дискомфорт доставляют твердые фибромы, которые развиваются на ступне – они мешают при ношении обуви, вызывают боль при ходьбе. Постоянное травматическое воздействие на подошвенную фиброму может вызвать озлокачествление опухоли. Врачи рекомендуют удалять фибромы на ступне, чтобы избежать развития злокачественного заболевания.
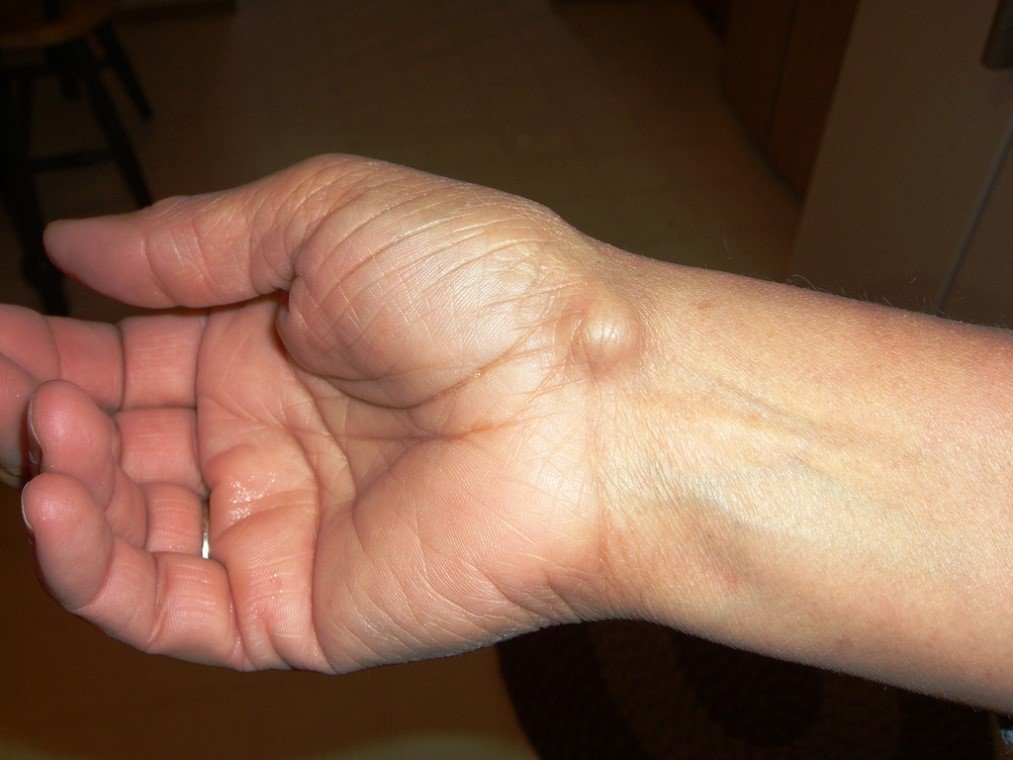
Фото опухоли на руке под кожей
Твердая фиброма на коже руки – это новообразование, состоящее из эпителиальной и соединительной ткани. Мягкая фиброма на руке чаще всего формируется в подмышечной впадине или на внутренней поверхности локтевого сгиба. Этот вид фибромы встречается реже, чем твердая фиброма. Фиброма может быть двух видов: ограниченная или диффузная.
Ограниченная фиброма растет на поверхности кожи, чаще всего на ножке, диффузный тип прорастает в более глубокие слои, способен разрастаться. Твердая фиброма наиболее часто образуется на запястье руки. У детей твердая фиброма нередко появляется на коже пальцев рук. Также на руках может проявиться опухоль Кенена – фиброма околоногтевая. Является признаком мультисистемного заболевания, туберозного склероза мозга. Такой тип фибромы чаще обнаруживают на пальцах ног.
Твердые фибромы под кожей на руках имеют вид бугорка, цвет кожи в месте локализации опухоли не изменен. На ранней стадии развития фиброму не замечают, растет новообразование медленно. Иногда в области локализации опухоли может появиться покраснение, в большинстве случаев на фиброму обращают внимание, когда она достигает большого размера или причиняет неудобство.
Мягкая фиброма кожи
Мягкая фиброма внешне похожа на папиллому и вырастает до больших размеров. Мягкая фиброма чаще всего расположена на ножке, хорошо удаляется лазером. В отличие от твердой фибромы мягкая фиброма содержит жировую ткань. Она менее плотная, имеет коричневую гиперпигментацию или ее цвет не отличается от цвета кожи.
Фиброма на спине под кожей
Фиброма в области спины почти всегда является твердой фибромой. Она формируется в глубинных слоях, имеет четкие границы и не смещается при пальпации. Фиброма на спине под кожей округлая или внешне напоминает гриб. Может достигать больших размеров. Врачи рекомендуют удалять фиброму, если она быстро растет или достигла больших размеров.
При обращении пациента в Юсуповскую больницу с подозрением на фиброму, врач дифференцирует фиброму от других заболеваний: папилломы, кожной атеромы, жировика, гигромы, определенных видов невусов, старческой кератомы, злокачественных процессов. Затем пациенту назначают лечение, которое можно пройти в онкологическом отделении больницы или в сети партнерских клиник. В Юсуповской больнице можно пройти обследование, сдать анализы, записаться на консультацию к различным специалистам, пройти эффективное лечение, реабилитацию. Записаться на консультацию к врачу можно по телефону.