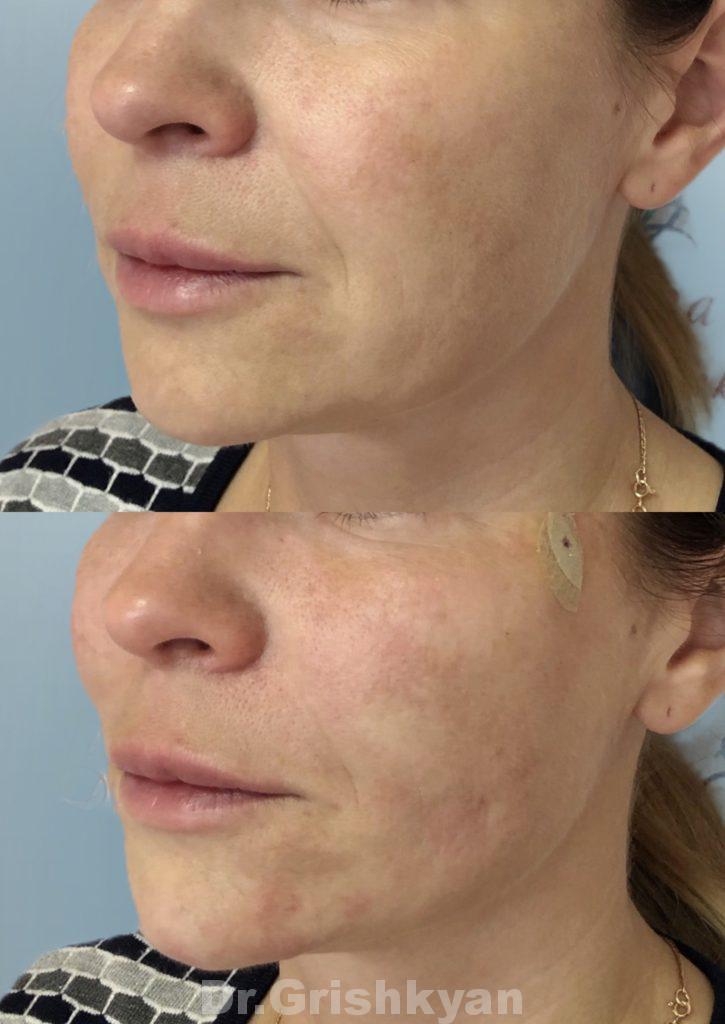
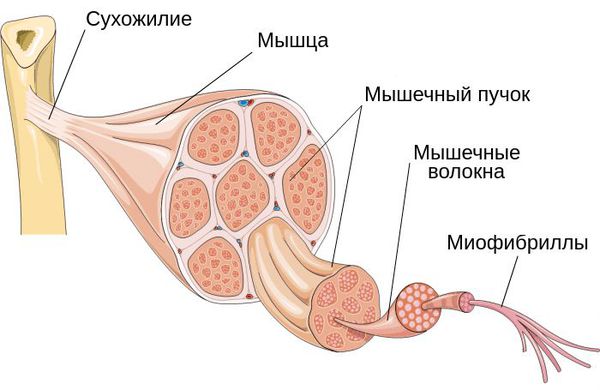
Фиброз мышц
Фиброз представляет собой разрастание соединительных тканей с целью изоляции очагов воспаления. Фиброз может образоваться в любом органе, в том числе он может затронуть и мышцы. Постепенно соединительная ткань начинает замещать собой мышечную, что приводит к тому, что мускулатура теряет способность проводить нервные импульсы и сокращаться в ответ на раздражители.
Причиной образования очага воспаления может послужить любой сильный спазм или зажим мышцы, в месте которого немедленно образуется отек. Вокруг этой отечности и начинает разрастаться фиброзное кольцо, мешающее распространению воспаления дальше. Мышцы, в которых количество соединительной ткани превышает количество мышечных волокон, теряют подвижность, эластичность, увеличиваются в размерах и начинают давить на кровеносные сосуды и прилегающие органы. В месте образования фиброзного кольца прощупывается твердый плотный комок, изменяется пигментация кожи, могут возникать язвы и гнойники.
При разрастании соединительной ткани больные испытывают постоянные сильные боли, область поражения краснеет и отекает, движения становятся затруднены. В зависимости от того, где находится пораженная область, могут ощущаться затруднение глотания и дыхания, боли в глазах, голове, ногах, мышечная слабость, постоянное состояние усталости и разбитости.
Причиной возникновения фиброза может послужить:
1. Травма опорно-двигательного аппарата
2. Инфекция, затрагивающая костно-мышечные структуры
4. Употребление наркотических препаратов
5. Долговременное применение некоторых антибиотиков, лекарств от аритмии, препаратов для химиотерапии.
Абонемент позволит вам сэкономить до 20% стоимости услуг, заказанных по отдельности.
Лечение фиброза мышц обычно консервативное. Во-первых, для улучшения состояния необходимо устранить причину воспаления. Во-вторых, для уменьшения воспалительного процесса могут быть использованы цитостатики, глюкокортикостероиды и купренил, который снижает концентрацию фибропластов. Для ускорения кровообращения могут быть дополнительно назначены сосудистые препараты и местно-раздражающие мази.
Естественно, лечение фиброза мышц невозможно без массажа, физиотерапии и специальной лечебной гимнастики. Целью этих мероприятий является улучшение кровообращения, уменьшение застойных явлений и отеков. Кроме того, интенсивная проработка мест уплотнений буквально разбивает и выводит фибропласты из тканей. Еще одной целью назначения гимнастики и массажа является тренировка ослабленных мышц и приведение их в тонус.
Фиброз: по какой причине он образуется. Влияют ли на него филлеры и нити?
Фиброз – страшное слово. Услышав это слово, пациенты начинают волноваться и искать информацию о том, на сколько он опасен, в каких случаях и по каким причинам он образуется. На эти вопросы постараемся дать ответы в нашей статье.
Что такое фиброз
Фиброз – это процесс разрастания соединительной ткани в результате воспалительного процесса. Выделяют два вида фиброза:
Формирование фиброза после нитей
После нитевого лифтинга в тканях происходит формирование рубцовой ткани – это нормальный процесс, в результате чего выделяется коллаген и образуется поддерживающий каркас. Но, иногда, вместо запланированного результата, коллаген может разрастаться вокруг нити отдельными волокнами, что приводит к цельным фиброзным тяжам. Это проявляется на 3-4 неделе. После их обнаружения необходимо начать незамедлительное лечение, который подберёт ваш врач.
Причины формирования неконтролируемого фиброза:
1. Врачебная ошибка или некачественный материал. Это последствие можно устранить, если извлечь нить.
2. Инфицирование раны в реабилитационном периоде. В этом случае помогут антибактериальные препараты, которые назначает врач.
3. Образование гематом. Врач в этом случае откачивает излишки скопившейся жидкости шприцем.

Почему фиброз образуется после филлеров
После инъекций в первые дни наблюдаются уплотнения. Это объясняется тем, что препарат ещё не распределился. Но, если уплотнение появилось в виде шишки и держится больше недели, то необходимо обратиться к своему хирургу.
Больше фотографий до и после вы можете увидеть в фотогалерее
Устранить проблему можно с помощью курса препаратов Сферогель и Мэлсмон
Результат от Мэлсмон при коррекции фиброза:
Для того чтобы не прибегать к дополнительным процедурам в результате осложнений, и образование фиброза было правильным, контролируемым – обращайтесь только к квалифицированным специалистам и тщательно выбирайте клинику. Имеются противопоказания к процедурам, поэтому необходима консультация врача.
Дегенеративные изменения позвоночника
Специалисты ЦМРТ более 15 лет специализируются на диагностике и лечении заболеваний позвоночника. Читайте подробнее на странице Лечение позвоночника.
Дегенеративно-дистрофические заболевания позвоночника проявляются структурными и функциональными изменениями системы элементов позвоночных двигательных сегментов. В процесс могут быть вовлечены межпозвонковые диски, концевые пластины, фасеточные суставы, а в запущенных стадиях — позвоночный канал и спинной мозг. Симптомы вариативны, зависят от локализации, стадии заболевания. Диагностика подразумевает проведение КТ, МРТ. Лечение консервативное, в сложных случаях при деструкции позвонков, образовании грыж — оперативное.
Рассказывает специалист ЦМРТ
Дата публикации: 19 Мая 2021 года
Дата проверки: 30 Ноября 2021 года
Содержание статьи
Причины дегенеративных изменений позвоночника
Дегенеративно-дистрофические изменения позвоночного столба всегда вторичны и являются реакцией на механическую травму или нарушение обмена веществ. Дистрофия позвоночника может быть вызвана метаболическими причинами:
Симптомы дегенеративных изменений позвоночника
Клинические проявления поражения позвоночно-двигательных сегментов многообразны, зависят от отдела позвоночника, вовлечения нервно-сосудистых пучков. Симптомы включают:
Стадии развития дегенеративных изменений позвоночника
Остеохондроз — наиболее часто встречающаяся форма дегенеративного поражения позвоночного столба. На начальной стадии болезни изменения развиваются в пульпозном ядре. Структура утрачивает эластичность, теряет воду, что приводит к травматизации гиалиновых пластинок и прилегающих участков тел позвонков. По мере прогрессирования дегенерации появляются трещины, разрывы пластинок (узелки Шморля) и фиброзного кольца (протрузии и грыжи дисков). Другие компоненты — тела позвонков, связки, суставы — со временем вовлекаются в процесс с развитием остеосклероза.
Суставные поверхности смещаются, постепенно появляются подвывихи фасеточных суставов — остеоартроз (реберно-поясничный артроз). Дистрофические изменения в телах позвонков и последующее разрушение в терминальной стадии заболевания инициируют искривление позвоночного столба, стеноз канала.
Как диагностировать
После оценки жалоб и анамнеза дегенеративные изменения позвоночника подтверждают с помощью тестов визуализации, проводят:
Компьютерную томографию. КТ показывает патологию костных структур:
Магнитно-резонансное сканирование. МРТ визуализирует изменения мягких тканей и помогает обнаруживать:
Нейромиографию. НМГ назначают для исключения неврологической природы симптомов
Что такое миофасциальный синдром? Причины возникновения, диагностику и методы лечения разберем в статье доктора Коршуновой Юлии Витальевны, невролога со стажем в 31 год.
Определение болезни. Причины заболевания
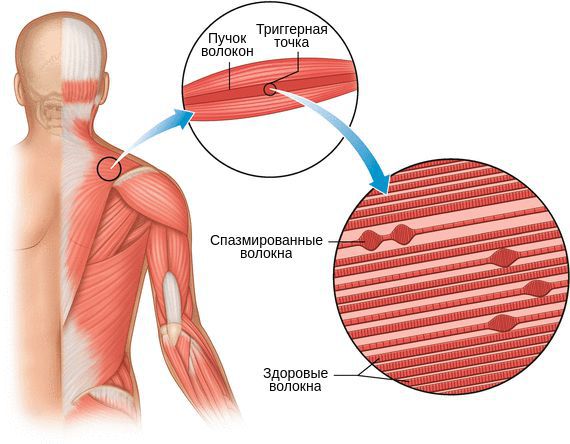
Миофасциальный синдром — это болезненное состояние, для которого характерна боль в любой части тела и болезненные мышечные напряжения с локальными уплотнениями — триггерными точками. Источником такой боли становятся мышцы и фасции — соединительная ткань, покрывающая мышцы.
Миофасциальная боль — одно из проявлений миофасциального синдрома. Она развивается при хронической скелетно-мышечной боли и может возникать в любых скелетных мышцах.
Триггерные точки, как и миофасциальная боль, могут располагаться в любой мышце. Их появление не зависит от расы и пола, однако с возрастом риск образования увеличивается.
Развитию миофасциальной боли способствуют многие факторы:
Боль в поражённых внутренних органах и суставах приводит к защитному напряжению мышц. Это позволяет разгрузить сустав и создать мышечный корсет вокруг внутреннего органа. Например, при некоторых болезнях желудка тонус сгибателей шеи снижается, а тонус разгибателей повышается. Это приводит к боли в области затылка.
Эмоциональный стресс также сопровождается мышечным напряжением, чем может активировать триггерные точки. При этом мышцы могут оставаться в спазмированном состоянии даже после прекращения стресса.
Другими причинами миофасциального синдрома могут стать длительное статическое напряжение мышц и стереотипные движения, особенно в условиях низкой температуры. К таким факторам относят частые повороты и наклоны туловища, однообразный тяжёлый физический труд, длительную сидячую работу в офисе или долгие поездки за рулём.
Спровоцировать появление триггерных точек может сдавление мышц ремнями, лямками рюкзака, узкими бретельками, тугими джинсами или тяжёлой шубой.
Ещё одна причина — длительная неподвижность мышцы, например сон в одной и той же позе или ношение гипса после перелома.
Свой вклад в формирование миофасциального синдрома также вносят:
Симптомы миофасциального синдрома
Классическими признаками миофасциальной боли являются:
Пациенты с миофасциальной болью обычно жалуются на местные ноющие и плохо локализуемые боли в мышцах и суставах, которые часто не дают им уснуть. Боль может быть очень сильной и отдавать в конечность. Такое состояние пациенты часто трактуют, как ущемление нерва.
Миофасциальная боль может вызывать напряжение, мышечную слабость, треск и щелчки в суставах, а также вегетативные явления, например потливость, ощущение «ползания мурашек» и изменения температуры кожи.
Спазмированная мышца, сдавившая проходящий рядом кровеносный/лимфатический сосуд или нерв, может вызвать дополнительные симптомы, такие как онемение и отёк части тела. При спазмировании мышц шеи может возникнуть головокружение, заложенность и шум в ухе.
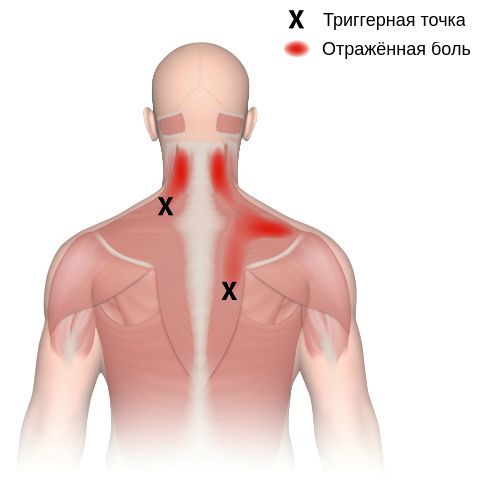
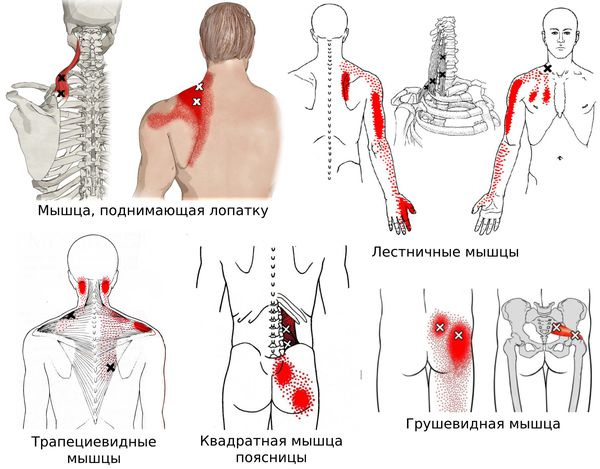
Согласно наблюдениям, чаще спазм возникает в мышце, поднимающей лопатку, грушевидной, трапециевидной, лестничной мышцах и квадратной мышце поясницы.
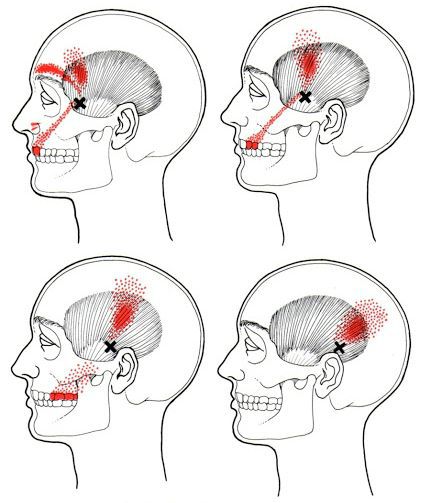
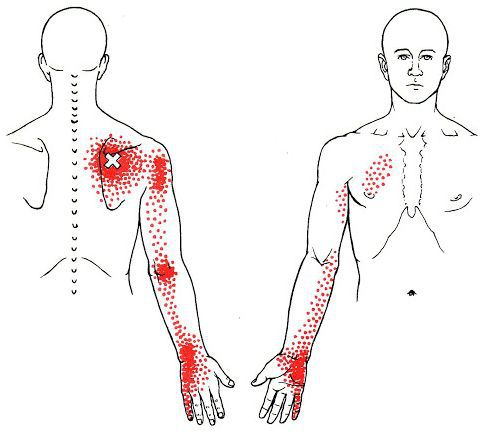
Каждой точке характерны свои зоны иррадиации. Например:
Активные триггерные точки являются непосредственным источником боли. После их стимуляции боль распространяется в отдалённые, но строго определённые зоны, как на картинках выше.
Уплотнение участка мышцы может предшествовать формированию триггерной точки, поэтому его появление не всегда сопровождается болью.
Патогенез миофасциального синдрома
Патофизиология миофасциальной боли не совсем понятна. Считается, что в основе этой патологии лежит нарушение сократимости мышц и уменьшение их способности к расслаблению.
Длительный спазм приводит к рубцеванию мышцы и формированию триггерных точек. Мышца становиться менее растяжимой, что ведёт к ограничению движений.
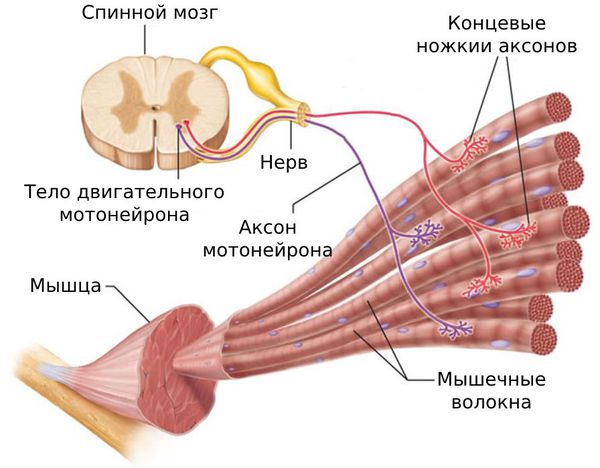
Поражение может локализоваться как в пределах нескольких миофибрилл — микроструктурной части мышцы, так и в мышечных группах.
Один из показателей изменения тонуса мышц — наличие локальных уплотнений. Они могут образоваться в вялой (гипотоничной) мышце в виде малоактивных образований или как триггерный феномен в виде уплотнённого участка мышцы с выраженной местной и отражённой болью и локальным судорожным ответом.
Классификация и стадии развития миофасциального синдрома
В Международной классификации болезней (МКБ-10) нет отдельного кода для миофасциального синдрома. Он относится сразу к нескольким рубрикам:
Первичный синдром связан с первоначальной дисфункцией мышцы, например перерастяжением, повторной микротравмой, переохлаждением мышцы и работой за компьютером в неправильной позе.
Течение миофасциальной боли разделяют на три фазы:
Осложнения миофасциального синдрома
Лечение триггерных точек временно облегчает боль, иррадиирующую из внутренних органов. Б ез лечения миофасциальный синдром может усугубить симптомы остеохондроза, сколиоза или другого основного заболевания, тем самым формируя порочный круг.
В качестве осложнений также можно отметить сдавление сосудов и нервов спазмированной мышцей. Это состояние приводит к радикулиту и вазомоторным нарушениям: приливам, повышенной потливости и побледнению кожи.
Диагностика миофасциального синдрома
Чтобы поставить диагноз «миофасциальный синдром», необходимо выявить у пациента пять больших критериев и один из трёх малых.
Физикальное обследование
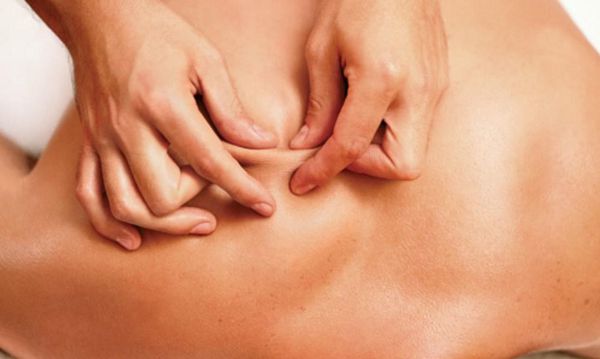
Поиск триггерных точек — наиболее важная часть осмотра при подозрении на миофасциальный синдром. Как правило, они находятся в определённых участках мышц. При давлении на такие точки пациент подпрыгивает или вздрагивает от боли и дискомфорта. Причём боль возникает в характерной для каждой мышцы области.
Пальпируя мышцу перпендикулярно мышечным волокнам, можно обнаружить узел или тугой тяж — веревкообразное утолщение. Это и есть триггерная точка. Пальпация данной зоны очень болезненна.
В области активных и латентных триггерных точек пальпируемой мышцы могут отмечаться подёргивания, местные вегетативные реакции и сенсорные нарушения, такие как парестезии и дизестезии.
Парестезии — это ощущения, которые возникают без каких-либо раздражителей, например ползание мурашек.
Дизестезии — это ощущения, которые не соответствуют силе раздражителя. В таких случаях лёгкое прикосновение к коже может вызывать неприятные ощущения или даже сильную боль.
Часто сенсорные нарушения соответствуют зоне распространения боли.
Лабораторные исследования
Лабораторных тестов, выявляющих миофасциальный синдром, не существует. Однако они полезны в поиске предрасполагающих факторов, таких как гипотиреоз, гипогликемия и дефицит витаминов.
Перечень анализов включает общий анализ крови, скорость оседания эритроцитов (СОЭ), биохимический профиль и определение уровня витаминов C, B1, B6, B12 и фолиевой кислоты. На причину миофасциальной боли могут указать любые отклонения в результатах данных тестов.
Анализ на тиреотропин, или тиреотропный гормон (ТТГ), может быть полезным при наличии клинических признаков заболевания щитовидной железы. Допустимые значения тиреотропина для взрослых составляют 0,3-4,2 мкме/мл.
Дополнительные методы исследования
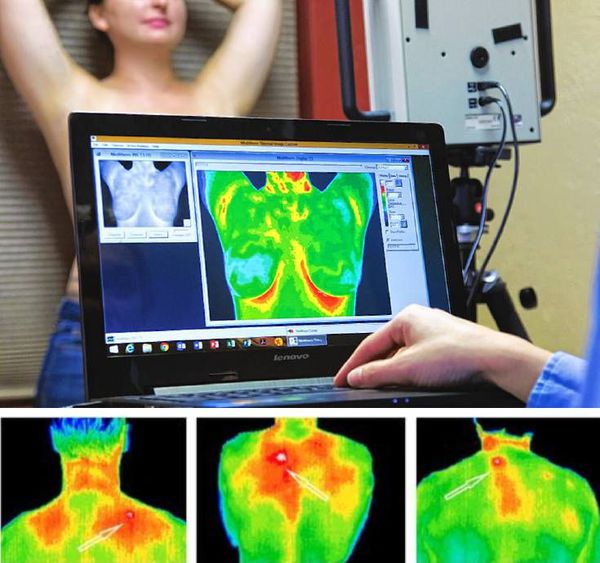
Инфракрасная или жидкокристаллическая термография позволяют визуализировать усиление кровотока, которое иногда отмечается в триггерных точках. Но данные методики применяются редко, так как они не являются стандартизированными.
Дифференциальная диагностика
В ходе обследования важно исключить другие причины боли: фибромиалгию, радикулопатию, дискогенную боль, спондилогенную боль, заболевания суставов (артрозы, артриты ) и болезни внутренних органов.
Лечение миофасциального синдрома
В лечении миофасциальной боли применяют комплексный подход. Он предполагает устранение патологического мышечного напряжения и триггерных точек.
При первичном синдроме проводится местное воздействие на поражённые структуры:
При вторичном синдроме на первый план выходит лечение основного заболевания.
К медикаментозным методам лечения миофасциальной боли относят:
НПВП снимают боль, воспаление и понижают температуру тела. Механизм их действия основан на подавлении активности веществ, которые участвуют в каскаде воспалительных реакций.
При выраженном болевом синдроме назначают низкие дозы трициклических антидепрессантов. Они уменьшают мышечную боль и обладают седативным эффектом.
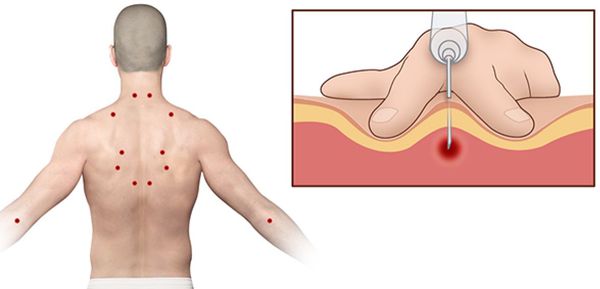
Ишемическая компрессия триггерных точек направлена на прекращение или значительное снижение мышечного напряжения и уменьшение боли. Триггерная точка сдавливается кончиками пальцев и удерживается 60-90 секунд с постепенным увеличением силы давления.
Одновременно со сдавливанием триггерной точки производится растяжение поражённой мышцы. Это позволяет сократить время процедуры: чем больше мышца растягивается, тем сильнее она расслабляется, снимается гипертонус, быстрее происходит обезболивание.
Пациенты, принимавшие участие в эксперименте, были разделены на три группы по 20 человек: первую группу лечили в течение 4-х дней с помощью лидокаинового пластыря, приклеенного на триггерную точку; второй группе назначался пластырь с плацебо; а третья группа получала инъекции 0,5 % гидрохлорида бупивакаина.
Исследователи обнаружили, что в первой и третьей группах значительно уменьшились субъективные симптомы и увеличился порог болевой чувствительности. Причём эффективность терапии оказалась выше у пациентов третьей группы, которая получала инъекции анестетика, но они испытывали больший дискомфорт от проводимого лечения, чем пациенты из первой группы.
Пластырь используют только один раз в сутки. Его приклеивают на сухую неповреждённую кожу в области боли не больше чем на полдня, после чего делают перерыв не менее 12 часов. Перед приклеиванием пластыря волосы на коже нужно состричь ножницами, не сбривать.
Одновременно можно использовать не больше трёх пластырей. Если потребуется, пластырь можно разрезать на части, но только перед удалением защитной плёнки. Повторно использовать снятый пластырь не следует.
Важно регулярно оценивать эффективность такой местной терапии. Это позволит определить оптимальное количество пластырей, которые можно использовать одновременно, чтобы покрыть область боли или увеличить время между аппликациями.
Через 2-4 недели от начала лечения эффективность аппликаций нужно оценить повторно. Если за это время ответ на терапию был недостаточным или терапевтический эффект определяется только защитными свойствами пластыря, лечение следует прекратить.
В лечебный комплекс должны быть включены упражнения по перестройке неоптимального двигательного стереотипа. Они корректируют позы и движения, выполняемые в быту и во время работы.
В университете штата Мичиган проводилось изучение различных методик массажа и мануальной терапии, в результате которого был разработан специальный метод воздействия на миофасциальные структуры — » миофасциальный релиз «. Данная техника предполагает самостоятельное выполнение упражнений, без помощи врача или массажиста, что даёт возможность регулировать степень нажатия на мышцы и их растяжение, руководствуясь своими ощущениями.
Миофасциальный релиз можно выполнять с помощью различных инструментов: пенопластовых и ручных роликов, латексных шариков или других вспомогательных устройств. Они позволяют снять излишнее напряжение в триггерных точках, расслабить мышцы и связочный аппарат путём воздействия на фасцию. В результате наступает полное расслабление одной или группы мышц.
Механизмы, лежащие в основе миофасциального релиза, изучены недостаточно. Исследования, пытающиеся проиллюстрировать эффективность данной техники, часто плохо спланированы и не дают ответа на вопросы о том, как долго должна проводиться эта процедура, какой должна быть сила давления на поражённую мышцу и какое приспособление лучше подходит для упражнений.
Программа реабилитации предполагает использование ортезов: корсетов, бандажей, специальной обуви, стелек и пр. Ортопедические стельки, специальная ортопедическая обувь и подпяточники, к примеру, могут быть полезны для коррекции длины ног.
Прогноз. Профилактика
Миофасциальный синдром — не опасное для жизни состояние, но оно может значительно снизить качество жизни и стать основной при чиной временной нетрудоспособности.
Всем людям, старше 18 лет, Всемирная организация здравоохранения рекомендует:
Если мышцы будут крепкими, упругими, эластичными, с хорошим кровоснабжением, то в условиях перегрузок они либо не пострадают, либо пострадают минимально и быстро восстановятся.
Помимо ведения активного образа жизни важно избегать провоцирующих факторов и не заниматься самолечением при появлении боли, независимо от её локализации.
Миофасциальный синдром (синдром грушевидной мышцы) – подходы к диагностике, лечению
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Наиболее распространенной патологией мышечно-связочного аппарата является миофасциальный синдром (МФС), характеризующийся мышечной дисфункцией и формированием локальных болезненных мышечных уплотнений в пораженных мышцах. По данным литературы, 12% пациентов хотя бы 1 раз в жизни испытывали боль, связанную с МФС. У 5–36% пациентов, обратившихся за медицинской помощью с жалобами на боль в спине, диагностирована мышечно-связочная дисфункция [1–3].
Существует ряд теорий патогенеза МФС. Наиболее широкое распространение получила теория ишемического спазма мышц, в соответствии с которой исходным стимулом считается острая или хроническая перегрузка мышцы, сопровождаемая локальными нарушениями кровотока (спазм артериол, расширение венул) и приводящая к микроповреждению тканей и накоплению медиаторов воспаления (простагландинов, субстанции Р, брадикинина, капсаицина, серотонина и гистамина), которые активируют болевые рецепторы, что в свою очередь инициирует рефлекторное сокращение мышцы, поддерживающееся также в результате высвобождения внутриклеточного кальция. В пределах спазмированной мышцы формируются сенситизированные участки еще большего мышечного уплотнения. Так происходит формирование триггерных точек (ТТ), патогномоничных для МФС. Кроме того, длительно существующий мышечный спазм обусловливает формирование локального фиброза в пределах болезненной мышцы. Выделяют активные и латентные ТТ. Активная ТТ служит непосредственным источником боли, латентная – проявляется болью только при ее пальпации. Пальпаторное воздействие на ТТ вызывает боль в удаленном, но строго определенном месте («болевой паттерн»). Пациент непроизвольно пытается устранить вызвавший боль раздражитель – «симптом прыжка», который является характерным признаком МФС. Мышца, в которой сформировалась хотя бы одна ТТ, становится менее растяжимой, что обусловливает затрудненность и ограничение движений с ее участием. Нарушение сна – практически постоянный симптом МФС, возникающий в связи с усилением болевого синдрома за счет позного напряжения [4, 5]. В настоящее время выделяют ряд факторов, предрасполагающих к развитию МФС (табл. 1).
Диагностика МФС основывается на выявлении типичных признаков и клинических проявлений согласно диагностическим критериям D.G. Simons [5]:
I. «Большие» критерии (необходимо наличие 5-ти критериев):
1) жалобы на локальную или регионарную боль;
2) ограничение объема движений;
3) пальпируемый «тугой» тяж в пораженной мышце;
4) участок повышенной чувствительности в пределах «тугого» тяжа (ТТ);
5) характерная для данной пораженной мышцы зона отраженной боли.
II. «Малые» критерии (необходимо наличие 1-го из 3-х критериев):
1) воспроизводимость боли при стимуляции ТТ;
2) вздрагивание при пальпации ТТ пораженной мышцы;
3) уменьшение боли при растяжении пораженной мышцы.
По данным клинического обследования, чаще всего патологическим изменениям подвергаются мышцы, относящиеся к категории преимущественно тонических, регулирующих статико-кинетическую функцию организма: мышца, поднимающая лопатку, широчайшая мышца спины, трапециевидная мышца, мышца, выпрямляющая позвоночник, квадратная мышца поясницы, грушевидная мышца.
Синдром грушевидной мышцы наиболее часто сопровождает дегенеративные заболевания позвоночника и сакроилеит при воспалительных спондилопатиях. Кроме того, он является одной из наиболее частых причин невертеброгенной радикулопатии при сдавлении седалищного нерва между измененной грушевидной мышцей и крестцово-остистой связкой, а также при прохождении нерва через саму мышцу. Чаще данная патология встречается у женщин [2, 7].
Клиническая картина синдрома грушевидной мышцы состоит из локальных симптомов и симптомов сдавления седалищного нерва. К локальным относится ноющая, тянущая, «мозжащая» боль в ягодице, крестцово-подвздошном и тазобедренном суставах, которая усиливается при ходьбе, в положении стоя, при приведении бедра, а также в полуприседе на корточках; несколько стихает в положении лежа и сидя с разведенными ногами. Боли при компрессии седалищного нерва приобретают вегетативную окраску (ощущения зябкости, жжения, онемения) с иррадиацией по всей ноге. У некоторых больных сдавление нижней ягодичной артерии и сосудов самого седалищного нерва приводит к перемежающейся хромоте (подгрушевидная перемежающаяся хромота). Кожа ноги при этом бледнеет. Пациент вынужден останавливаться при ходьбе, садиться или ложиться [7].
Грушевидная мышца берет начало на тазовой поверхности крестца, выходит через большое седалищное отверстие из полости таза, проходя по задней стороне тазобедренного сустава, и прикрепляется к большому вертелу. Она ответственна за вращение бедра кнаружи с незначительным отведением.
Пальпировать грушевидную мышцу следует у лежащего на боку или животе пациента. Участки локального напряжения могут пальпироваться через большую ягодичную мышцу. Спазмированные участки чаще всего локализуются медиальнее латеральных двух третей грушевидной линии и латеральнее медиальной трети той же линии (воображаемая линия, проходящая от второго крестцового позвонка несколько медиальнее задней верхней подвздошной ости до большого вертела бедренной кости; она соответствует верхней границе грушевидной мышцы и задней границе средней ягодичной мышцы).
Для синдрома грушевидной мышцы характерно наличие болезненности при пальпации верхневнутренней области большого вертела бедренной кости (место прикрепления грушевидной мышцы) и крестцово-подвздошного сочленения (проекция места прикрепления грушевидной мышцы). При пассивном приведении бедра с одновременной ротацией его внутрь возникает болевой синдром (симптом Бонне – Бобровниковой). Боль, распространяющаяся по задней поверхности ноги, может возникать при поколачивании по ягодице с больной стороны. При воздействии на нижнепоясничные или верхнекрестцовые остистые отростки происходит сокращение ягодичных мышц (симптом Гроссмана). Кроме того, пальпаторно отмечается болезненность в камбаловидной и икроножной мышцах. Поскольку болезненное натяжение грушевидной мышцы чаще всего связано с ирритацией первого крестцового корешка, целесообразно проводить новокаиновую блокаду этого корешка и новокаинизацию грушевидной мышцы. Уменьшение или исчезновение болей по ходу седалищного нерва может свидетельствовать о компрессионном воздействии спазмированной мышцы [7].
В лечении МФС применяют комплексный подход. Он включает осуществление воздействия на все уровни, вовлеченные в формирование порочного круга болевого синдрома. Первостепенное значение приобретают методы местного воздействия на измененные мышечно-связочные структуры в сочетании с использованием нестероидных противовоспалительных препаратов (НПВП), анальгетиков, миорелаксантов, трициклических антидепрессантов, анксиолитиков и антиконвульсантов. Одним из эффективных и безопасных препаратов группы миорелаксантов является тизанидин (Сирдалуд) – миорелаксант центрального действия, приводящий к торможению спинальных мотонейронов и, соответственно, к миорелаксации. Сирдалуд обладает свойствами как миорелаксанта, так и анальгетика. Обезболивающее действие реализуется на уровне ЦНС, препарат препятствует передаче болевых импульсов. Препарат обладает также гастропротективным свойством – тормозит выработку желудочного секрета и предотвращает НПВП-обусловленные изменения гликопротеинов и повреждение слизистой оболочки желудка, действуя через центральные α-адренергические пути.
Наряду с лечением МФС Сирдалуд также широко применяется в комплексной терапии болезни Бехтерева, спондилоартроза и других заболеваний позвоночника, поражений осевого скелета при остеопорозе, для лечения спастичности при неврологических заболеваниях. Сирдалуд способствует уменьшению боли, увеличению объема движений, улучшению функциональной способности опорно-двигательного аппарата. Важным аспектом использования миорелаксантов является то, что уменьшение мышечного спазма предоставляет возможность пациенту полноценно выполнять программу физической реабилитации. Начальная доза тизанидина может колебаться от 2 до 4 мг, можно назначить 2 мг препарата перед сном, при индивидуальном подборе увеличение дозы на 2 мг происходит на 3 – 4-й день приема. Диапазон эффективно действующих доз достаточно широк (от 2 до 12 мг/сут). Клинически значимое улучшение обычно отмечается в течение 2 нед. от начала терапии.
Сирдалуд обладает хорошей переносимостью. Наиболее частыми побочными эффектами являются сонливость, заторможенность, снижение концентрации внимания, головокружение, сухость во рту. Однако эти побочные эффекты носят дозозависимый характер и исчезают после отмены препарата. Клинический опыт показывает, что при краткосрочном приеме с использованием низких доз препарата развитие побочных эффектов минимально. Препарат оказывает гипотензивное действие, что необходимо учитывать у пациентов, получающих антигипертензивную терапию.
Ниже представлен алгоритм лечения МФС:
1. Создание покоя пораженной мышце.
2. Поверхностные тепловые процедуры (с осторожностью у пациентов с сенсорным дефицитом, нарушениями микроциркуляции, сахарным диабетом, злокачественными опухолями).
3. Использование НПВП, анальгетиков (в т. ч. трамадола).
4. Применение миорелаксантов (Сирдалуд –
2–12 мг/сут).
5. Использование антидепрессантов, антиконвульсантов, анксиолитиков.
6. Инъекции анестетиков, глюкокортикоидов, ботулотоксина в область ТТ.
7. Пассивное растяжение мышцы и/или распыление хладагента над ТТ и зоной отраженной боли.
8. Аппликации гелей и мазей (НПВП-гели, диметилсульфоксид, анестетики).
9. Ишемическая компрессия ТТ (сдавление кончиками пальцев в течение 1 мин с постепенным увеличением силы давления до инактивации ТТ).
10. Иглорефлексотерапия, чрескожная нейростимуляция, лазеротерапия, ультразвуковая терапия и др.
11. Постизометрическая релаксация – расслабление мышц после их волевого напряжения.
12. Выполнение упражнений на растяжение мышц. (Для синдрома грушевидной мышцы: лежа на спине с согнутыми коленями и ступнями, стоящими на полу, запрокинуть здоровую ногу на больную. Здоровой ногой мягко надавить на больную, прижимая ее к полу. Для того чтобы предупредить отрывание таза от пола, пациент может удерживать рукой верхнюю переднюю подвздошную ость с больной стороны. Зафиксировать позу на 10 с.)
13. Проведение расслабляющего массажа.
14. Лечение основного заболевания [8].