Ферритин
Сначала, давайте разберемся в самом понятии «ферритин».
Ферритин – сложный белковый комплекс, выполняющий роль основного внутриклеточного депо железа. Можно назвать его своеобразным сейфом, где собирается и копится железо, которое будет предоставлено организму, в экстренном случае. Именно ферритин показывает есть ли у вас предрасположенность к анемии, а не гемоглобин, как многие думают.
Обычно, референсное значение ферритина колеблется от 5 мкг/л до 148 мкг/л. Но как понять, какое значение анализа ферритина является вашей нормой?
Запомните, идеальной цифры ферритина не существует. Это ИНДИВИДУАЛЬНАЯ цифра.
Нижняя граница значения – показатель вашего веса.
Верхняя граница ферритина, когда мы говорим, что это не патология – это 300 мкг/л.
Индивидуальный уровень ферритина рассчитывается по формуле: ваш вес(кг) + 70 мкг/л.
Например, у девушки весом 60 кг., индивидуальный показатель ферритина равен 130 мкг/л.
Мы не ставим диагноз железодефицитной анемии по гемоглобину, необходимо увидеть значение ферритина, потому что это первый и самый ранний показатель признака дефицита железа. А желательно, знать показатели эритроцитов, трансферрина, коэффициент насыщения трансферрина, ОЖСС, сывороточного железа, цветового показателя, MCV, MCH.
Основывать выводы по поводу железодефицитной анемии, рассматривая только показатель гемоглобина, неправильно. Ферритин запасает железо, чтобы в любом экстренном случае анемия не наступила. Если гемоглобин со 120 упадет, а ферритин будет на отметке – 6, анемия не заставит себя ждать.
Задумаетесь о запасах железа на «чёрный» день уже сейчас, тогда падение гемоглобина не будет сопровождаться усталостью, низким КПД, и прочими неприятными эффектами анемии. Ведь на помощь придет ферритин.
Сдавайте анализы, учитывайте все факторы и будьте здоровы!
Феретинин что такое в крови женщины у беременных
Для клинической картины анемии во время беременности характерны: вялость, общая слабость, бледность кожных покровов и слизистых; субиктеричность склер, области носогубного треугольника, ладоней, отёчность, ломкость волос, ногтей; патологическая пигментация кожи, увеличение печени и селезёнки; шумы при аскультации сердца; вздутие живота, болезненность при пальпации желудка, тонкой и толстой кишки; жидкий стул.
В лёгких случаях общие симптомы могут отсутствовать за счёт развития компенсаторных механизмов (усиление эритропоэза, активации функций сердечно-сосудистой и дыхательной систем). При длительном течении возможны нарушения функций различных паренхиматозных органов вследствие дистрофических процессов в них.
Наиболее неблагоприятна анемия, предшествующая наступлению беременности. Вследствие анемической ангиопатии происходит нарушение формирования плацентарного ложа и ранней плаценты с возникновением каскада патологических процессов, приводящих к хронической фетоплацентарной недостаточности, гипоксии и задержке развития плода. Также гемическая гипоксия негативно сказывается на функции органов и систем материнского организма и увеличивает опасность срыва компенсации в них. Так, физиологическое снижение иммунной защиты во время беременности у женщин с циркуляторным гипоксическим синдромом приобретает характер иммунной недостаточности, что объясняет чрезвычайный рост инфекционно-воспалительных заболеваний при анемии беременных.
В теле взрослого человека содержится от 3 до 6 г железа, 2/3 которого входит в состав гемоглобина и миоглобина. Около 1г железа откладывается в виде запасов в печени, селезёнке и костном мозге. Суточная потребность железа, необходимая для нужд кроветворения, обеспечивается процессами физиологического распада эритроцитов. Основная масса освобождающегося железа в виде гемосидерина поглощается ретикулоэндотелиальной системой и в дальнейшем используется в кроветворении, только незначительная часть его (не менее 10 %) выводится из организма.
Следовательно, недостаток в организме железа, столь необходимого для синтеза гемоглобина может обуславливаться рядом причин: повышенным расходованием железа (беременность) недостаточным его усвоением, нарушенным использованием, хроническими кровопотерями.
Лабораторные исследования
В анализе крови следует оценить состояние кроветворения в соответствии с физиологической нормой по триместрам беременности по уровням: эритроцитов; гемоглобина; цветового показателя; гематокрита; патологических форм эритроцитов; ретикулоцитов, лейкоцитов, лейкоцитарной формулы, тромбоцитов, СОЭ.
Для выявления степени железодефицита назначают дополнительные биохимические исследования (на фоне отказа от приёма железосодержащих препаратов в течение 5-7 дней):
Для уточнения характера анемии необходимо исследования количества билирубина в крови, концентрации уробилиногена и желчных пигментов в моче, исследование функции печени, почек, ЖКТ.
Медикаментозная терапия сводится к купированию анемии (восстановлению уровня гемоглобина), терапии насыщения (восстановление запасов железа), поддерживающей терапии (сохранение всех фондов железа).
Применяют сульфат железа, глюконат железа, фумарат железа, хлорид железа, протеин, сукцинилат железа.
Препараты железа принимают в сочетании с поливитаминами, аскорбиновой и фолиевой кислотой. Лечение должно быть длительным. При адекватном назначении препаратов железа в достаточной дозе подъем ретикулоцитов отмечают на 8-12 день, содержание гемоглобина увеличивается к концу третьей недели. Нормализация показателей красной крови наступает только через 5-8 недель лечения.
Лечение препаратами железа не следует прекращать после нормализации содержания гемоглобина и эритроцитов ещё 3 месяца с тем, чтобы восполнить запасы железа в организме, уменьшая дозу препарата вдвое.
Примеры обнаруженных анемий в родильном доме г.Таганрога.
Анализ крови при поступлении: гемоглобин 77 г/л, эритроциты 2,7×10 12 /л, цветной показатель 0,89, гематокрит 25%, тромбоциты 1,86×10 11 /л, лейкоциты 6,5×10 9 /л, СОЭ 29 мм/час, формула крови 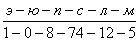
Из биохимических исследований выявилось снижение общего белка до 58 г/л, другие параметры в пределах нормы.
На основании клинического состояния женщины лабораторных данных и решения врачей-специалистов было сделано переливание свежезамороженной плазмы. Через пять дней больная без осложнения после трансфузии с гемоглобином 86г/л, эритроцитами 2,8×10 12 /л, гематокритом 27%, с общим белком 52 г/л была переведена в областную больницу для дальнейшего лечения.
2. Беременная Сох. Е.А. 35 лет, группа крови А(II) Rho отрицательный, шестая беременность, поступила в отделение патологии беременных с диагнозом 33-34 недели, хроническая фетоплацентарная недостаточность плода в стадии компенсации, умеренное многоводие, кольпит. Анемия средней степени тяжести.
Лабораторно выявлено: гемоглобин 82г/л, эритроциты 2,8×10 12 /л, гематокрит 27%,
лейкоциты 8,2×10 9 /л, цветной показатель 0,84, СОЭ 30 мм/час, гипохромия (1), анизо-пойкилоцитоз (1), формула крови 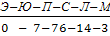
Назначено лечение препаратами железа, сохраняющая и антибактериальная терапии, а также даны рекомендации по режиму питания.
Данный пример: белково-железодефицитная анемия на фоне повторных близких беременностей и инфекции у беременной.
3. Беременные Зах. Е.Н. 34 года и Дорош. И. 27 лет поступили в отделение патологии с угрозой преждевременных родов. У обеих женщин на УЗИ тройня. В анализах признаки анемии в результате многоплодной беременности. Женщины пристально наблюдались врачами-специалистами, регулярно обследовались и в итоге родили полноценных детей.
Профилактика железодефицитной анемии показана беременным:
При своевременном правильном лечении анемии и родоразрешении прогноз благоприятный.
Железодефицитные состояния и железодефицитная анемия у женщин детородного возраста
Рассмотрены эпидемиология железодефицита, особенности обмена железа, этиология и патогенез дефицита железа у беременных, подходы к диагностике железодефицитной анемии и железодефицита, методы профилактики и лечения железодефицитных состояний у женщин дето
Epidemiology of iron-deficiency, characteristics of iron exchange were considered, as well as aetiology and pathogenesis of iron-deficiency in the pregnant, approaches to iron-deficiency anemia and iron-deficiency diagnostics, methods of prevention and treatment of iron-deficiency states in women of child-baring age.
Железо является одним из важнейших элементов в организме человека и входит в состав многих субстратов и ферментов, отвечающих за транспорт кислорода к клеткам, функционирование дыхательной цепи митохондрий, окислительно-восстановительные клеточные реакции, антиоксидантную защиту, функционирование нервной и иммунной систем и др.
В организме взрослого человека в среднем содержится около 3–4 г железа (Fe) (около 40 мг Fe/кг массы тела у женщин и около 50 мг Fe/кг массы тела у мужчин). Большая часть железа (60%, или более 2 г) содержится в гемоглобине (Hb), около 9% железа — в миоглобине, около 1% — в составе гемовых и негемовых ферментов. 25–30% железа находится в депо, будучи связано в основном с белком ферритином, а также с гемосидерином [1, 2] (табл. 1).
Исключительная роль железа и его значительное количество в организме определяют высокую суточную потребность в железе, которая зависит от возраста и пола.
Наиболее высокая потребность в железе наблюдается у детей первых лет жизни (около 1 мг в сутки), что связано с высокими темпами роста и развития; в период пубертата, особенно у девочек в связи с началом менструаций (около 2 мг/сут); у женщин детородного возраста, имеющих ежемесячные менструальные потери железа (около 2,5 мг/сут), у беременных женщин, особенно в III триместре беременности (до 6 мг/сут), что связано с ростом и формированием плода и увеличением количества эритроцитов у матери, у кормящих женщин (около 3 мг/сут) [3]. Наиболее низкая потребность в железе характерна для взрослых мужчин — около 1 мг/сут, что сопоставимо с потребностью ребенка первого года жизни [4, 5]. Чем выше суточная потребность в железе, тем более вероятно развитие дефицита железа (ЖД) и его наиболее тяжелой стадии — железодефицитной анемии (ЖДА).
Большое значение в обеспечении организма железом имеет характер питания. Во многих продуктах растительного происхождения и грибах содержатся большие количества железа, однако представлено оно в виде солей, обладающих низкой биодоступностью, из-за чего всасывается в кишечнике лишь незначительный его процент (1–7%). В продуктах животного происхождения железо представлено в виде гема, что обеспечивает его высокую всасывательную способность (биодоступность 25–30%) [5]. Поэтому для обеспечения организма железом необходимо потребление мяса, печени и других продуктов животного происхождения. Учитывая, что многие женщины детородного возраста увлекаются разнообразными «диетами» с низким содержанием животных продуктов, риск развития ЖД у них возрастает.
Эпидемиология железодефицита
Недостаток железа определяется как дефицит общего количества железа, обусловленный несоответствием между возросшими потребностями организма в железе и его поступлением или его потерями, приводящими к отрицательному балансу [2]. По оценкам Всемирной Организации Здравоохранения (2002 г.) ЖД различной степени выраженности страдают около 4 миллиардов человек, что составляет более 60% населения Земли. Из них на долю ЖДА приходится почти 2 миллиарда, что делает ЖДА самым распространенным заболеванием в мире и самой частой среди анемий (90%) [6].
Наиболее высокие показатели ЖД характерны для указанных групп риска. Так, ЖД регистрируется более чем у 51% женщин детородного возраста, что связано с ежемесячными кровопотерями и беременностями.
Без поступления железа извне у большинства женщин во время беременности возникает ЖД [7]. В исследовании S. Kagamimori и соавт., проведенном в 1998 г., было показано, что у 78% японских школьниц уже через 3 года после начала менструаций выявляется ЖД различной степени выраженности [8].
Распространенность ЖД зависит от социально-экономического развития общества. В развитых странах встречаемость ЖД в несколько раз ниже, чем в развивающихся. ЖД, включая ЖДА, наблюдается почти у 60% беременных женщин в развивающихся странах, тогда как в развитых странах этот показатель не превышает 14–15%. Среди женщин детородного возраста эти показатели составляют около 50% и 11% соответственно [9, 10].
ЖД у беременной может развиваться на любом сроке, однако наиболее часто он регистрируется в III триместре беременности, поскольку потребность в железе в этот период наиболее высокая. Более того, по мнению некоторых авторов, ЖД различной степени выраженности к концу беременности наблюдается почти у всех беременных женщин. Риск ЖД возрастает при многократных беременностях и при коротких промежутках между ними.
Представление о распространенности ЖД и ЖДА в РФ затруднено из-за низкой выявляемости, особенно латентного ЖД. По данным Минздрава РФ, приблизительно в 45% случаев завершенной беременности отмечается ЖДА, а по данным ряда независимых исследований, эта цифра близка к 60% [11–13].
Особенности обмена железа, этиология и патогенез дефицита железа у беременных
ЖД всегда является вторичным. Принципиально можно выделить две группы состояний, приводящих к ЖД. Первая группа включает физиологические и патологические состояния, связанные с повышенной потребностью в железе. К ним относятся периоды усиленного роста у детей, беременность, кормление грудью, острые и хронические кровопотери и т. д. Вторая группа причин — это состояния, связанные с недостаточным поступлением железа в организм: бедная «гемовым» железом диета, голодание, нарушение кишечного всасывания и т. п.
Женщины детородного возраста относятся к группе риска по развитию ЖД, поскольку имеют более высокие потребности в железе. Многие из них имеют хронический латентный дефицит железа, который, как правило, долго остается недиагностированным, так как отсутствуют выраженные клинические симптомы, а организм хорошо к нему адаптирован.
Еще одной важной проблемой ЖД у молодых женщин являются особенности питания: увлечение «диетами», исключение или значительное ограничение в рационе основных железосодержащих продуктов, избыточное потребление продуктов, тормозящих всасывание железа (шоколад, чай, кофе, злаковые и другие).
Поэтому к моменту наступления беременности до 50–60% женщин не имеют достаточных запасов железа не только для обеспечения развития плода, но даже для собственных возросших потребностей. Но даже при достаточных запасах депо железа у беременной истощается приблизительно к началу II триместра беременности [2, 11–13].
Во время беременности железо интенсивно расходуется на развитие и рост плода (до 500 мг железа), увеличение массы эритроцитов беременной (до 700 мг железа), формирование маточно-плацентарного комплекса (до 150 мг железа). С учетом индивидуальных ежедневных потерь всего для нормально протекающей беременности требуется 1000–1500 мг железа [2, 11, 12].
В I триместре источником железа для беременной является преимущественно депо. Всасывание железа в кишечнике в этот период меняется мало, компенсируя лишь ежедневные потребности женщины, и в начале II триместра депо железа истощается. Дальнейшее обеспечение все возрастающих потребностей в железе может покрываться только всасыванием в кишечнике. Интенсивность всасывания железа у беременной начиная со II триместра постепенно увеличивается, иногда достигая десятикратного превышения показателей у небеременной женщины. Таким образом, диета беременной должна содержать большое количество легкодоступного железа с учетом новых высоких способностей по его всасыванию [2].
Роды резко снижают потребности женщины в железе. Однако сами роды, с учетом кровопотерь, могут привести к потере 100–200 мг железа. Наступающая вслед за этим лактация также требует около 0,3 мг железа в сутки, что увеличивает ежедневную потребность в железе кормящей матери до 1,3–1,5 мг в сутки. Возобновляющиеся через некоторое время менструации приведут к росту ежедневных потребностей до 2,5–3,0 мг [2].
Учитывая вышеизложенное, можно утверждать, что практически все женщины в период беременности и кормления грудью испытывают дефицит железа различной степени выраженности.
Диагностика ЖДА и ЖД
Диагностика железодефицитной анемии обычно не вызывает затруднений. Однако выявление дефицита железа до стадии ЖДА, как правило, осуществляется плохо.
Принципиально могут быть выделены две стадии недостатка железа [14]. Латентный дефицит железа характеризуется снижением железа в депо (снижается уровень ферритина); затем присоединяется дефицит транспортного железа (снижается процент насыщения трансферрина железом, возрастает железосвязывающая способность сыворотки крови). Депо полностью истощается, а эритропоэз приобретает характер «железодефицитного» (увеличивается количество гипохромных эритроцитов и концентрация протопорфирина в эритроцитах). На всех этих этапах показатели периферической крови остаются нормальными, что значительно усложняет диагностику железодефицита. Лишь на финальных стадиях развивается ЖДА (клинически выраженный дефицит железа). Таким образом, выявленные случаи ЖДА представляют собой только «верхушку айсберга» от количества случаев дефицита железа.
Диагностика ЖД и ЖДА должна основываться, прежде всего, на лабораторных показателях. Наиболее информативными показателями для выявления ЖДА и ЖД являются уровень гемоглобина, количество эритроцитов и показатель гематокрита капиллярной крови, уровень сывороточного ферритина, процент (коэффициент) насыщения трансферрина железом, процент гипохромных эритроцитов. Менее достоверными показателями являются уровень сывороточного железа и общая железосвязывающая способность выворотки [1].
Гемоглобин, эритроциты, гематокрит
Уровень гемоглобина в периферической крови является основным показателем для выявления анемии и оценки ее степени тяжести. Нижней границей уровня гемоглобина у женщин детородного возраста считается 120 г/л, для беременных женщин в I и III триместре беременности — 110 г/л, во II триместре — 105 г/л. Таким образом, значение гемоглобина ниже 120 г/л для небеременной женщины и ниже 105 г/л для беременной указывает на наличие анемии [15].
В зависимости от степени снижения гемоглобина анемию у беременных подразделяют на три степени тяжести [16]:
Клинически значимым критерием оценки послеродовой анемии считают уровень гемоглобина ниже масса тела (кг) × 2,21 + 1000.
Полученное значение будет соответствовать величине, необходимой для коррекции ЖДА и восстановления запасов железа в организме на 1000 мг. Длительность курса вариабельна, зависит от степени тяжести состояния и может составлять от 4–5 недель до 6 месяцев приема препаратов железа, при этом необходимо учитывать как эффективность терапии, так и возникновение побочных эффектов и осложнений проводимой терапии. В среднем пациентки при легкой степени ЖДА должны получать 150–200 мг железа в сутки, а при среднетяжелой и тяжелой 300–400 мг/сут. Суточную дозу разделяют на 2–4 приема.
На данный момент препараты железа разделяют на две основные группы: неионные и ионные соединения (табл. 3).
В терапии ЖДА и ЖД предпочтение в большей степени отдается соединениям трехвалентного железа с гидроксид-полимальтозным комплексом (ГПК), к которым относятся такие препараты, как Мальтофер, Мальтофер фол и др. Препараты данного соединения обладают рядом преимуществ: повторяют свойства ферритина, физиологически связывающего железо, риск воздействия свободных радикалов очень низок, поскольку железо всасывается в трехвалентном состоянии. Благодаря большому размеру молекул, их пассивная диффузия через мембрану слизистой происходит в 40 раз медленнее по сравнению со скоростью диффузии молекулы гексагидрата железа, Fe (III) из ГПК всасывается в активном абсорбционном процессе, только железосвязывающие белки, присутствующие в гастроинтестинальной жидкости и на поверхности эпителия, могут захватывать Fe (III) из ГПК с помощью конкурентного лигандного обмена. Данные особенности фармакокинетики обеспечивают следующие преимущества: высокую терапевтическую эффективность, высокую безопасность, хорошую переносимость (табл. 4).
Особенно эффективно может быть назначение препаратов железа в сочетании с его саплиментами, в первую очередь фолиевой кислотой и витамином В12, что позволяет быстрее нормализовать уровень гемоглобина и показатели обмена железа [22]. Р. Geisser и соавт. показали, что применение препарата Мальтофер фол, содержащего ГПК трехвалентного железа и фолиевую кислоту, у беременных позволяет быстро нормализовать не только ферропоказатели и уровень гемоглобина, но и содержание фолиевой кислоты [23]. Схожие данные обнародовал Beruti E., показавший высокую эффективность назначения ГПК железа в сочетании с фолиевой кислотой в III триместре беременности [24].
Парентеральное введение препаратов железа показано только пациенткам с расстройствами всасывания, непереносимостью энтеральных препаратов, больным с хроническими кровотечениями, при которых потребность в железе не может быть удовлетворена энтеральным путем. Основная опасность парентеральной терапии — развитие анафилактической реакции, особенно такой реакции подвержены пациентки, страдающие коллагенозами. В связи с этим для парентерального введения должны использоваться препараты с высокой степенью доказанной безопасности. К таким препаратам может быть отнесен гидроксид-сахарозный комплекс трехвалентного железа (Венофер).
Эффективностью терапии препаратами железа служат следующие критерии: ретикулоцитарная реакция (начало реакции ожидается на 3–4 день от начала терапии, пик на 10–12 день), подъем уровня Hb обычно достигается на 3–4 неделе, исчезновение клинических проявлений ЖДА через 1–2 месяца, преодоление тканевой сидеропении через 3–6 месяцев от начала лечения (контроль по ферритину). Терапия препаратами железа продолжается до тех пор, пока концентрация ферритина не превысит 50 нг/мл.
Таким образом, несмотря на то, что ЖД и ЖДА являются серьезной проблемой здоровья женщин детородного возраста, особенно беременных и кормящих, своевременная диагностика и правильно назначенное лечение позволяют эффективно и быстро ликвидировать данные нарушения, избежав их нежелательных последствий.
Литература
А. В. Малкоч*, кандидат медицинских наук
Л. А. Анастасевич**, кандидат медицинских наук
Н. Н. Филатова*, кандидат медицинских наук
* ГБОУ ДПО РМАПО, ** ГБОУ ВПО РНИМУ им. Н. И. Пирогова, Москва

.gif)
.gif)