Перикардит

Если процесс развивается стремительно, такое состояние может закончиться тампонадой сердца. Сердце оказывается сдавленным, что препятствует нормальному расслаблению сердца в диастолу и наполнению сосудов и полостей сердца кровью. Кроме того выпот сдавливает полые вены, что приводит к застою крови в печеночных сосудах. Если ли же пропотевание жидкости происходит постепенно, развивается сердечная недостаточность.
При затихании воспалительного процесса количество жидкости в полости перикарда возвращается к норме (от 5 до 30 мл). Однако формируются фибриновые спайки из белковых включений между листками перикарда. При таком состоянии сердце теряет способность активно сокращаться, что ведет к сердечной недостаточности. При хроническом течении процесса в результате обызвествления перикарда развивается панцирное сердце.
Перикардит – Виды
В зависимости т этиологии перикардиты классифицируются на такие группы:
Перикардит – Причины
Среди причин и факторов риска развития перикардита можно назвать следующее:
Перикардит – Симптомы
Среди характерных для перикардита симптомов можно отметить следующее:
Перикардит – Диагностика
При обследовании пациента с подозрением на перикардит могут потребоваться такие исследования:
Перикардит – Лечение в Израиле
Лечение перикардита в Израиле состоит из следующих компонентов:
Перикардит – это тяжелое заболевание, лечением которого необходимо заниматься как можно раньше.
Лечение в клиниках “АССУТА” и “ХАДАССА”
Вас интересует лечение в Израиле?
Крупнейшие профессиональные больницы Израиля – «Ассута» в Тель-Авиве и «Хадасса» в Иерусалиме предлагают реальную возможность получить качественное и специально для вас подобранное лечение у замечательных специалистов по адекватным ценам.
Мы помогаем найти решение ваших проблем со здоровьем, а также предоставляем полную информацию о лучших израильских врачах.
Способ торакоскопического лечения экссудативного сдавливающего перикардита
Владельцы патента RU 2270615:
Изобретение относится к области медицины, а именно к кардиохирургии, и может быть использовано при лечении экссудативного сдавливающего перикардита. Для этого предварительно проводят пункцию, дренирование полости перикарда и создают пневмоперикардиум. Далее производят рентгенологическую и эхокардиографическую оценку толщины перикарда. При толщине перикарда менее 5-6 мм выполняют торакоскопическую фенестрацию перикарда. Способ позволяет предотвратить проведение повторных дренировании полости перикарда и/или субтотальной резекции перикарда, снизить послеоперационную летальность. 1 ил., 1 табл.
Изобретение относится к медицине, а именно к разделу кардиохирургии, кардиологии, эндоскопии, и может быть использовано в клинической практике.
Е.Kiffner и Р.Benecke [1] показали возможность проведения частичной резекции перикарда через видеоторакоскопический доступ с целью ревизии полости перикарда и создания плевроперикардиального свища для оттока жидкости из полости перикарда в плевральную полость.
Однако предложенный способ подразумевал резекцию не измененного воспалительным процессом перикарда при отсутствии спаечного процесса в плевральной и перикардиальной полостях. Поэтому предложенный Е.Kiffner и Р.Benecke способ не может быть использован при перикардитах воспалительного или опухолевого генеза, характеризующихся инфильтрацией перикарда. Также использование данного способа ограничено спаечным процессом в плевральной полости, в частности, после сеансов лучевой терапии у онкологических больных.
Ю.Л.Шевченко и Л.Д.Кучеренко [2] предлагают при сдавливающих перикардитах радикальное оперативное вмешательство, а именно субтотальную резекцию перикарда. По мнению авторов, проведение резекции перикарда в меньшем объеме не обеспечит эффективную декомпрессию сердца.
Однако субтотальная резекция перикарда является достаточно агрессивным способом лечения сдавливающего перикардита, увеличивающим риск серьезных нежелательных осложнений (кровотечение, медиастинит) и летального исхода. Особенно это касается тяжелых онкологических больных с экссудативным сдавливающим перикардитом.
Вместе с тем прогрессирующий экссудативный перикардит может привести к тампонаде сердца и требует срочных, а иногда и экстренных мероприятий по спасению жизни больного.
Задача предлагаемого способа предотвратить проведение повторных дренирований полости перикарда и/или субтотальной резекции перикарда, а также снизить послеоперационную летальность у больных с экссудативным сдавливающим перикардитом различного генеза. Задачу осуществляют за счет того, что предварительно проводят пункцию, дренирование полости перикарда и создают пневмоперикардиум с последующей рентгенологической и эхокардиографической оценкой толщины перикарда, и при утолщении перикарда менее 5-6 мм выполняют торакоскопическую фенестрацию перикарда.
При толщине перикарда более 5-6 мм возрастает риск серьезных осложнений при проведении торакоскопической фенестрации перикарда и таким больным показана субтотальная резекция перикарда.
Способ осуществляют следующим образом. Больному с экссудативным сдавливающим перикардитом выполняют пункцию и дренирование полости перикарда. Затем по катетеру вводят воздух до 50% объема от количества удаленной из полости перикарда жидкости и создают пневмоперикардиум. Осуществляют рентгенологическую и эхокардиографическую оценку толщины перикарда, и при толщине перикарда менее 5-6 мм (см. чертеж) готовят больного к торакоскопической фенестрации перикарда.
Операция выполняют под интубационным наркозом. Наилучшие условия создаются при раздельной интубации бронхиального дерева с последующим переходом на однолегочную вентиляцию. При имеющихся противопоказаниях для однолегочной вентиляции возможно использование снижения объема вентиляции, не влияющее на физиологические показатели.
Доступ к перикарду осуществляют с применением 3 торакопортов. Наиболее часто используют левосторонний доступ, но возможно проведение фенестрации перикарда и из правостороннего доступа, например, при наличии выраженного спаечного процесса в левой плевральной полости. Положение больного на боку. Оптический порт (10 мм, со скошенной 30° оптикой) вводят по заднеподмышечной линии в 3 межреберье, два инструментальных порта (5 мм) вводят по переднеподмышечной линии в 3 межреберье и среднеподмышечной линии в 4 межреберье. Во всех случаях накладывают слабонапряженный карбокситоракс (не более 6 мм рт.ст.). Места введения торакопортов могут варьировать в зависимости от строения грудной клетки. Количество и место введения торакопортов должны рассматриваться с позиции обеспечения максимальной визуализации и адекватной манипуляции инструментами.
Введение торакопортов осуществляют методом торакоцентеза и под прямым визуальным контролем ранее введенного телескопа. Ретракция легкого может осуществляться веерообразным ретрактором с широкими браншами. Разделение тканей основано на принципе диссекции и термокоагуляции и проводится специальными инструментами: эндоскопическим диссектором, L-образным электродом и др.
После определения топографии перикардодиафрагмального сосудистонервного пучка кпереди от него формируют отверстие диаметром 5-7 см, края коагулируют. Препарат перикарда удаляют через 5- или 10-миллиметровые троакары, эвакуируют жидкость из полости перикарда и плевральной полости, проводят дренирование плевральной полости через один из торакопортных доступов (удобнее использовать доступ в 4 межреберье по среднеподмышечной линии). При воспалительно изменном перикарде или инфильтрации его опухолевыми тканями, когда толщина его превышает 5-6 мм, ткани перикарда становятся малоэластичными, что значительно затрудняет манипуляции эндоскопическими инструментами и может быть причиной повреждения подлежащих тканей сердца. При наличии спаечного процесса в полости перикарда создание плевроперикардиального свища теряет смысл, поскольку нельзя добиться адекватного дренирования полости перикарда.
Операцию проводят в условиях подготовки экстренного перехода к торакотомии при возникновении любых нестандартных ситуаций. Срочная торакотомия может понадобиться при возникновении кровотечения или при возникающих нарушениях ритма во время наложения карбокситоракса (из-за дополнительного повышения давления в плевральной полости).
По предлагаемому способу проведены оперативные вмешательства у 21 пациента, госпитальной послеоперационной летальности не было, необходимости в повторной эвакуации жидкости из полости перикарда в связи со сдавлением сердца в течение 1 мес не возникало. В контрольной группе (40 пациентов), которым проводили только лишь дренирование полости перикарда или проводили субтотальную резекцию перикарда, госпитальная летальность составила 15%, в течение 1 месяца возникла необходимость в повторной эвакуации жидкости из полости перикарда у 5 больных (12,5%) в связи с клиникой повторной тампонады сердца (табл.1).
При поступлении жалобы на одышку при незначительной физической нагрузке и в покое. Сухой кашель, отеки нижних конечностей, слабость, боли в грудной клетке справа при дыхании. Считает себя больным в течение 1 месяца, когда появилась одышка, сухой кашель.
R-графия грудной клетки: Легочный рисунок несколько усилен. Тень сердца расширена in toto. В плевральных полостях с обеих сторон умеренное количество жидкости.
Выполнена пункция перикарда по Ларрею, дренирование полости перикарда, получено 1500 мл серозно-геморрагической жидкости, произведен пневмоперикард. При пункции правой и левой плевральных полостей получено до 1100 мл серозно-геморрагической жидкости.
МРТ средостения: В полости правого предсердия определяется патологическое образование неправильной формы, размером 6×6×6,5 см с неровными контурами и тканевой структурой. Оно исходит из межпредсердной перегородки, распространяясь на область трехстворчатого клапана, инфильтрирует область верхней полой вены и аорты (резко суживая верхнюю полую вену), переходит на клетчатку переднего средостения.
В послеоперационном периоде клиники сдавления сердца нет. Экссудация по дренажу левой плевральной полости прекратилась на четвертые сутки, дренаж удален. Состояние больного значительно улучшилось, направлен на дальнейшее симптоматическое лечение к онкологу по месту жительства.
Перикардит
Наши специалисты свяжутся с вами в ближайшее время
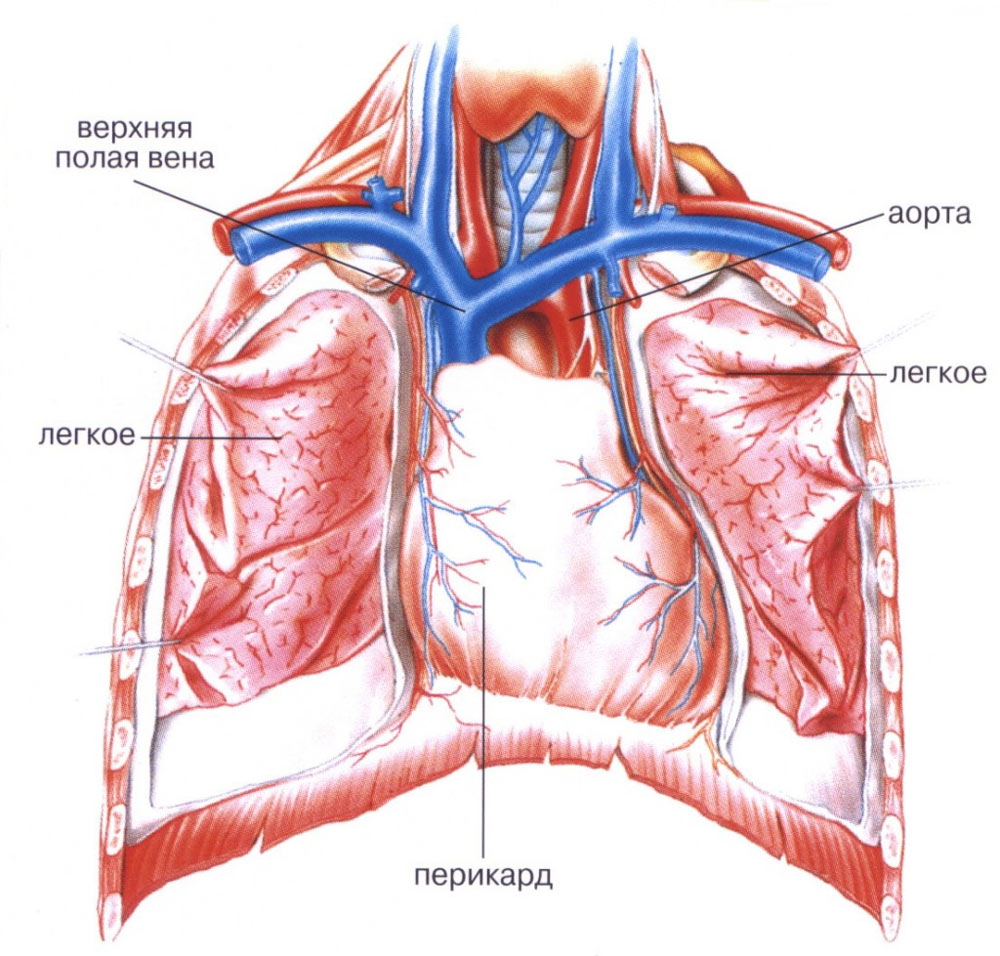
Перикардит – это воспалительное заболевание тканевой оболочки сердца (перикарда), инфекционной или неинфекционной природы.
Перикард состоит из наружного и внутреннего листков, между которыми в норме содержится небольшое количество жидкости. Жидкость нужна для облегчения трения при сокращении сердечной мышцы.
Перикардит способен выступать самостоятельным изолированным заболеванием или быть осложнением заболеваний других органов и систем.
Причины развития перикардита
Встречаются идиопатические перикардиты (случаи заболевания перикардитом, когда причину воспаления установить невозможно).
В развитии перикардита играет большую роль изменение состава или количества перикардиальной жидкости под влиянием вышеперечисленных факторов.
Симптомы перикардита
Симптомы перикардита бывают сердечными и общими, степень и выраженность симптомов зависят от формы и стадии заболевания.
Основной сердечный симптом – боль в сердце, ощущается в 90% случаев. Боль обычно локализуется за грудиной или в левой половине грудной клетки, может отдавать в левую руку. Интенсивность боли различна: от почти незаметной до крайне острой, инфарктоподобной. Характер и интенсивность боли меняется в зависимости от положения тела. Боль уменьшается в положении лежа на правом боку с подтянутыми к груди ногами, при наклоне вперед. Происходит это потому, что в таком положении при сокращениях сердца воспаленные стенки сердечной сумки меньше соприкасаются. Боль усиливается при кашле, глубоком вдохе, лежа на спине. При некоторых видах перикардита боли может не быть совсем. Другой частый симптом – появление недостаточности кровообращения (одышка при напряжении и в покое, отеки )
К общим симптомам относят:
Если перикардит развился как осложнение другого заболевания, на первом плане могут присутствовать симптомы поражения других органов и систем.
Виды и формы перикардита
Фибринозный перикардит.
В перикардиальной полости образуется жидкость (воспалительный выпот), содержащая фибриноген. Часть жидкости отсасывается через лимфатические сосуды, но волокна фибрина оседают на листках сердечной сумки, ограничивая их движение.
Адгезивный перикардит.
При адгезивном перикардите в результате воспалительного процесса на листках перикарда разрастается соединительная ткань, образующая спайки.
Констриктивный перикардит.
При констриктивном перикардите в результате воспалительного процесса вся полость сердечной сумки заполняется рубцовой тканью, вызывая сдавление сердечных камер и нарушая функцию сердца.
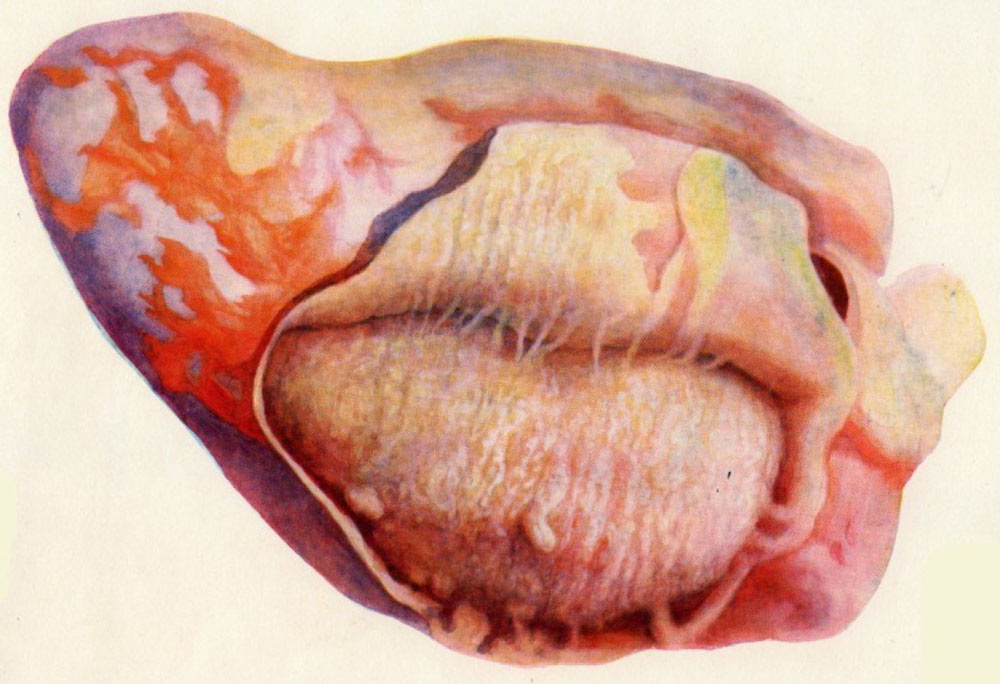
Сдавливающий перикардит с кальцификацией («панцирное сердце»).
При «панцирном» сердце в результате воспалительного процесса листки перикарда уплотняются, спаиваются между собой, в них откладывается кальций. Жесткая и малоподвижная сердечная сумка нарушает работу сердца.
Диагностика и лечение перикардитов
Перикардит – заболевание очень «хитрое», в силу своих неспецифичных, на взгляд непрофессионала, симптомов и «маскировки» под некоторые другие заболевания. При подозрении на перикардит обязательна консультация кардиолога. При бессимптомном или малосимптомном течении перикардита диагностика заболевания затруднена. Залог корректного и эффективного лечения – качественная диагностика.
Очень важно, провести все необходимые исследования в максимально быстрые сроки. Может понадобиться:
Часто назначаются дополнительные исследования для уточнения причин перикардита.
Правильно интерпретировать результаты обследования и выработать схему лечения может только опытный врач. При грамотном, своевременном лечении прогноз, как правило, благоприятный. Методы лечения перикардита очень разные и зависят от его природы, течения, сопутствующих заболеваний. Лечение может быть как медикаментозное, так и хирургическое (пункция перикарда, биопсия перикарда, хирургическое лечение рубцов).
Фенестрация перикарда что это
Прежде чем приступить к изложению общепринятой хирургической техники при ранениях сердца, необходимо остановиться на дискуссионном вопросе о необходимости предоперационной пункции перикарда при явлениях тампонады сердца.
Установлено, что ведущим фактором для развития синдрома острой тампонады сердца является не объем патологического содержимого в полости сердечной сорочки (в данном случае — крови), а скорость его накопления.
Если же тампонада возникла при большой ране левого желудочка, то эвакуация 200-300 мл крови из полости перикарда путем пункции при нестабильной гемодинамике может изменить ситуацию на несколько минут, не более, так как кровотечение из раны сердца, замедлившееся вследствие уравнивания давления в левом желудочке и полости перикарда, мгновенно возобновляется и снова приводит к синдрому острой тампонады.

Мы полагаем, что попытки пункции перикардиальной полости в таких условиях приводят только к потере времени, затраченного на эту манипуляцию, которую надо проводить под предварительной местной анестезией. Кроме того, сама по себе пункция перикарда является небезопасной процедурой, особенно если хирург не очень часто ее выполнял.
Наконец, в большом проценте случаев в полости сердечной сорочки образуется множество крупных свертков крови, эвакуировать которые через иглу невозможно, а попытки продвигать иглу в поисках жидкой крови в конечном итоге приводят к ятрогенному повреждению миокарда. В то время как левосторонняя переднебоковая торакотомия в пятом межреберье, занимая несколько минут, полностью обеспечивает весь объем хирургической помощи.
После вскрытия плевральной полости и разведения ранорасширителем торакотомной раны из плевральной полости электроотсосом эвакуируют жидкую кровь, которую затем используют для реинфузии, а также наиболее крупные свертки крови. При наличии гемоперикарда полость сердечной сорочки приобретает форму шара, а кровь, просвечивающаяся сквозь тонкий листок перикарда, придает ему синюшный оттенок. Пульсация сердца при этом резко ослаблена либо совсем не определяется.
а — наложение держалок; б — перекрещивание держалок с их натяжением
Для того чтобы избежать такого осложнения, кпереди от диафрагмального нерва хирург накладывает на перикард 2 шва — держалки и на протяжении 15 см рассекает перикард в продольном направлении, держась от ствола диафрагмального нерва на расстоянии 1,5-2 см (рис. а).
Ассистент с помощью наложенных швов-держалок широко разводит рану перикарда, а хирург скользит пальцами по поверхности сердца, определяя локализацию раны. Ее находят по пульсирующей струе крови, хотя при небольших размерах раны и образовании тромба кровотечения на момент ревизии может и не быть.
Такие инородные тела, как отломки ножей, фиксированные в толще миокарда, тампонируют рану, и как только это инородное тело будет извлечено, наступает сильное кровотечение, к которому надо быть готовым. Мелкие инородные тела, в том числе и пули, при нестабильной гемодинамике и угрозе жизни пострадавшего можно не удалять, так как они не наносят явного вреда, находясь в толще миокарда в фиксированном состоянии. Мелкие инородные тела, свободно лежащие в камерах сердца, следует удалять в отсроченном порядке, под прикрытием искусственного кровообращения.
Небольшую рану сердца хирург прикрывает вторым пальцем левой кисти (рис. б), при размере раны более 1 см — первым пальцем левой кисти, заведя ладонь сзади сердца (рис. в). Хирургу необходимо следить за тем, чтобы палец, прикрывший рану сердца, не препятствовал сокращению миокарда, а следовал бы за движениями стенки сердца.
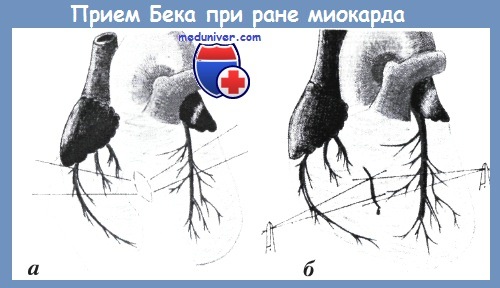
При любом, даже очень большом, размере раны сердца наиболее удобным и эффективным методом временного гемостаза является прием Бека; по обе стороны от раны миокард грубо прошивают двумя швами-держалками (рис. я), перекрещивая и осторожно натягивая которые, легко добиваются остановки кровотечения (рис. б). Этот прием, кроме того, облегчает наложение швов на рану сердца, в то время как при тампонаде раны пальцем накладывать швы приходится под пальцем.
Предложенный некоторое время назад такой способ временного гемостаза, как проведение в рану сердца катетера Фолея с раздуванием баллона в полости желудочка, распространения не получил, возможно, из-за проблемы наложения в таких случаях швов на миокард.
Наконец, в качестве крайней меры остановки кровотечения из обширной раны сердца предложено использовать быстрое пережатие обеих полых вен, однако для этого приема необходимо расширить доступ за счет поперечной стернотомии, а в некоторых случаях — и дополнительной торакотомии справа. Ясно, что такой обширный и сложный доступ выполнить быстро нереально.
а — использование прокладок; б — схема вертикального шва вблизи коронарной артерии
Рану миокарда ушивают узловыми или П-образными швами нерассасывающейся синтетической нитью 3/0 на круглой атравматической игле. Вкол и выкол делают на 0,6-0,8 см от края раны, прошивая миокард на всю толщу. Лигатуры затягивают до прекращения просачивания крови, не допуская при этом прорезывания швов. Некоторые хирурги рекомендуют при наложении первичного шва концы нитей не срезать, а использовать их как держалки, слегка за них потягивая в моменты последующих вколов и выколов иглы.
При наложении швов на рану предсердия следует использовать более тонкий шовный материал и лучше накладывать кисетный шов. Раны ушка предсердия не ушивают, а накладывают на ушко окончатый зажим Люера и нерассасывающейся лигатурой перевязывают ушко под зажимом.
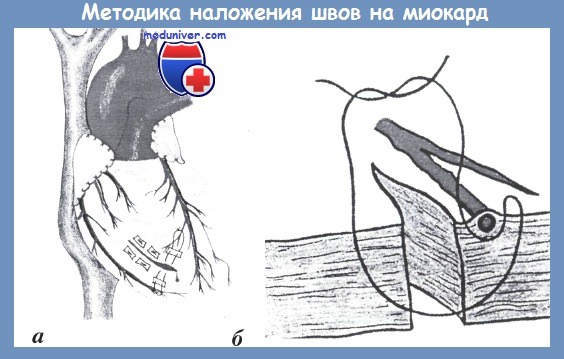
Наличие дряблой стенки миокарда (что хорошо видно на операционном столе) не является редкостью в настоящее время из-за распространеного алкоголизма, перенесенного миокардита и других факторов. В таких случаях велика опасность прорезывания швов, что создает громадные трудности для исправления ситуации. Поэтому у такого рода пациентов лучше сразу идти на применение прокладок под швы, чаше всего — кусочков, аккуратно вырезанных из перикарда.
Используя прием Бека, сделать это можно вполне спокойно (рис. а). Некоторые хирурги рекомендуют для этих целей использовать кусочки большой грудной мышцы, межреберных мышц, диафрагмы. В любом случае этот материал не должен быть синтетическим, так как при этом возрастает риск возникновения гнойно-воспалительного процесса в стенке миокарда с последующим аррозионным смертельным кровотечением. К сожалению, мы располагаем одним наблюдением такого рода. Накладывать узловые швы на такие тонкостенные структуры, как правый желудочек и тем более предсердия, спокойнее при использовании прокладок.
Для того чтобы избежать развития инфаркта миокарда при опасной близости раны к ветвям коронарных артерий, необходимо использовать специальную методику наложения швов с обходом коронарной артерии (рис. б).
Иногда во время операции возникает ателектаз легкого (при нарушении проходимости левого главного бронха из-за смещения интубационной трубки в правый бронх или сознательного выключения левого легкого). Тогда сердце западает глубоко в рану и становится менее доступным. В таких случаях ситуацию можно исправить, осторожно подтягивая за держалки края вскрытого перикарда.
После наложения швов на передние отделы сердца в обязательном порядке следует осмотреть заднюю стенку миокарда. Для этого хирург осторожно приподнимает сердце на ладони, не допуская перегиба магистральных сосудов (в первую очередь полых вен), а анестезиолог следит за достаточно глубоким уровнем обезболивания, состоянием сердечной деятельности и центральной гемодинамики.
При обнаружении раны задней стенки миокарда (это встречается не так уж редко) хирург столь же осторожно ушивает эту рану, не допуская грубого вывихивания сердца, что может быстро привести к асистолии. Если это смертельное осложнение все же произошло, рекомендуется быстро закончить наложение швов, затем применить прямой массаж сердца, а при отсутствии эффекта — дефибрилляцию.
Однако чаще причиной нарушений ритма сердечных сокращений и остановки сердца является критическая степень кровопотери еще до операции. В таких случаях прямой массаж сердца может оказаться неэффективным из-за недостаточной наполненности полостей сердца. Поэтому анестезиологическая бригада должна приложить максимум усилий для восполнения дефицита ОЦК.
Методика прямого массажа сердца хорошо известна. Следует лишь еще раз подчеркнуть, что беспорядочные и лихорадочные сжатия сердечной мышцы и толчки никогда не приводили к хорошему результату. В литературе известно наблюдение, когда хирург, массируя сердце, первым пальцем кисти перфорировал стенку дряблого миокарда.
В связи с этим следует согласиться с положительным опытом применения R. A. Read и соавт. прямого массажа сердца двумя ладонями. Методика заключается в том, что хирург соединяет вместе запястья обеих рук и помещает остановившееся сердце между ладонями. Схождение и расхождение ладоней обеспечивает сжатие желудочков от верхушки к основанию сердца, что эффективно восстанавливает сердечную деятельность и является атравматичной процедурой.
Если при прямом массаже сердца не удается поднять артериальное давление выше 70 мм рт. ст., для обеспечения коронарной перфузии необходимо применить последнее средство — пережатие грудной аорты зажимами Сатинского или Де Бейки. Легче и быстрее эту манипуляцию выполнить ниже уровня корня левого легкого.
Для этого легкое отодвигают ретрактором вверх и вперед, медиастинальную плевру длинными ножницами вскрывают в продольном направлении и хирург тупым путем быстро, резким движением пальцев обходит вокруг аорту, отделяя ее от стенки пищевода и предпозвоночной фасции. По проделанному тоннелю быстро проводится аортальный зажим и перекрывается просвет аорты. Манипуляция занимает несколько секунд.
При восстановлении деятельности сердца зажим с аорты снимают и занимаются гемостазом в тех случаях, если при этих реанимационных мероприятиях были повреждены межреберные артерии. Однако эта эффективная и, казалось бы, простая манипуляция порождает ряд проблем, которые, если их не решить, могут привести к катастрофе.
Во-первых, зажим с аорты необходимо снять немедленно после возобновления работы сердца и появления системного артериального давления. При пережатой аорте появление объемной нагрузки приведет к острому расширению левого желудочка и повторной, уже окончательной, остановке сердца.
Во-вторых, снятие зажима с аорты включает механизм реперфузии. Вымывание продуктов метаболизма, и в первую очередь окислительных радикалов, приводит к вторичной сердечно-сосудистой и дыхательной недостаточности, что требует интенсивной инотропной поддержки.
В редких случаях ранение сердца и крупных венозных стволов осложняется воздушной эмболией в полости сердца и в коронарные сосуды. Если это произошло, для прекращения дальнейшего поступления воздуха необходимо быстро наложить сосудистый зажим на полую вену или корень легкого и удалить воздух из правого желудочка путем пункции его верхушки толстой иглой, соединенной со шприцем емкостью 20 мл.
На заключительном этапе хирургического лечения ранения сердца полость перикарда промывают теплым изотоническим раствором хлорида натрия и осуществляют тщательный гемостаз с помощью электрокоагуляции прежде всего мелких сосудов перикарда, кровотечение из которых из-за высокого в них давления спонтанно не останавливается. Затем на задней стенке перикарда иссекают участок диаметром 2-2,5 см, формируя так называемое окно, которое открывается в левую плевральную полость, а на переднюю стенку перикарда накладывают редкие узловые швы викрилом для предупреждения вывихивания сердца и ущемления его в широкой ране перикарда.
Полноценность гемостаза оценивают только после нормализации артериального давления. При достижении гемостаза и нормализации сердечной деятельности приступают к ревизии прилежащих магистральных сосудов, в особенности при наличии в области их расположения гематом.
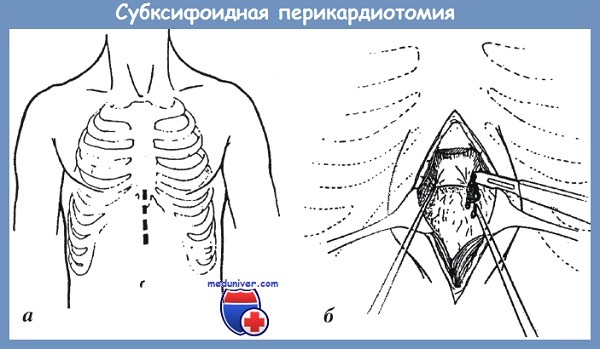
Предложенная J. К. Trinkle субксифоидная фенестрация перикарда (см. рис. б) заключается в использовании субксифоидного доступа. Выполняют вертикальный разрез по средней линии от мечевидного отростка до середины расстояния от этого отростка до пупка. Мечевидный отросток приподнимают острым крючком или резецируют, обеспечивая визуализацию перикардо-диафрагмальной связки, на которую накладывают два боковых шва-держалки. Потягивая за них, рассекают на протяжении 2 см стенку перикарда и эвакуируют жидкую кровь и сгустки из полости сердечной сорочки.
При необходимости доступ может быть расширен путем продольной стернотомии для наложения швов на рану сердца в тех случаях, когда хирург убежден в отсутствии других повреждений груди.
Этот миниинвазивный метод как диагностический в течение нескольких десятилетий был широко распространен среди американских хирургов, пока в последние годы не был вытеснен эхокардиографией.
Операция может быть выполнена под местной анестезией и является спасительной в тех случаях, когда необходимо выиграть время, а выполнить торакотомию нет возможности. В нашей стране этот вид операций может быть использован в отдаленных регионах, когда возникают сложности с немедленной доставкой раненого в ЦРБ. Это вмешательство продляет жизнь, ликвидируя острую тампонаду сердца, но не решает основной проблемы — окончательного гемостаза.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021