Эмпиема плевры
1. Общие сведения
У термина «эмпиема плевры» есть несколько синонимов, которые являются интуитивно более понятными: напр., гнойный плеврит (воспаление плевры) или пиоторакс (досл. лат. «гной в груди»). Вообще говоря, эмпиема – это присутствие значительного количества гноя в какой-либо полости или органе. В данном случае речь идет о плевральной щели, узком пространстве между двумя листками единой легочной оболочки, один из которых выстилает изнутри грудную клетку, а другой – собственно легкое со всеми его анатомическими элементами.
Нетрудно видеть, что массивное скопление экссудата или гноя в жизненно важных органах, – какими являются органы дыхания, – в принципе не может быть легким, незначительным заболеванием. Дыхательная недостаточность и ряд других вероятных осложнений плевральной эмпиемы (сепсис, гидропневмоторакс, фиброзная закупорка легкого и др.) могут закончиться самым неблагоприятным исходом. Накопленная в мире статистика свидетельствует о высокой летальности при эмпиеме плевры: по одним оценкам, она составляет 5-20%, по другим – достигает 30%.
2. Причины
Во многих источниках указывается, что диагноз «эмпиема плевры» следует считать сопутствующим, поскольку нагноение в плевральной полости всегда является следствием и осложнением иного процесса. В единичных случаях установить такой фактор не удается, и диагностируется эмпиема криптогенная (со скрытой, неизвестной причиной). Чаще эмпиемой плевры осложняется тяжелая проникающая травма или ранение грудной клетки, а также торакохирургическое вмешательство.
Однако абсолютное большинство (свыше 90%) случаев обусловлено, прямо или косвенно, инфекционно-воспалительным процессом в самих органах дыхания или в других системах организма. Так, эмпиема плевры может возникнуть при прорыве легочного абсцесса, при пневмонии или гангрене легкого. Гнойно-воспалительный инфекционный агент (палочки, кокки, грибковые культуры и др. микрофлора) может быть занесен гематогенным или лимфогенным путем при перитоните и холецистите, язвенных поражениях ЖКТ, остеомиелите (ребра, позвоночник), при воспалениях сердечной сумки (перикардит), даже при «банальной» ангине. Нередко эмпиемой сопровождаются поздние, деструктивные стадии метастатического рака легких.
Фактором, способствующим развитию эмпиемы плевры, является ослабление иммунной защиты и общее истощение организма.
3. Симптомы и диагностика
Существует ряд классификаций плевральной эмпиемы (по локализации, этиологии, масштабу поражения, характеру патогена, наличию/отсутствию гнойно-свищевых сообщений и пр.). Одна из таких классификаций базируется на клинических критериях течения и подразделяет эмпиемы плевры на острые и хронические.
Острая эмпиема развивается, по определению, быстро и бурно, манифестируя мокрым кашлем (мокрота зачастую с гнилостным запахом), болью в грудной клетке (особенно при попытке глубоко вдохнуть), высокой температурой, тахикардией, а также синюшным оттенком губ и пальцев, одышкой, гипергидрозом и другими нарастающими признаками гипоксии. Общее состояние пациента утяжеляется достаточно быстро и требует неотложного вмешательства.
Хроническая эмпиема плевры диагностируется в случаях, когда процесс приобретает сравнительно вялый характер и длится более 8 недель. Болевой синдром в этом случае не столь интенсивен, температура держится на субфебрильном уровне; в наиболее запущенных случаях может постепенно деформироваться грудная клетка и дистальные фаланги пальцев («синдром барабанных палочек»). По мере накопления гнойного экссудата его переработка все более осложняется, закупориваются лимфатические «люки», процесс фиброзного рубцевания может закончиться т.н. замуровыванием легкого.
Помимо осмотра, аускультации и перкуссии, в диагностике эмпиемы плевры имеет значение анамнез и динамика состояния, общеклинические и специальные лабораторные анализы (вкл. отбор плеврального содержимого), инструментальные методы визуализации (УЗИ, КТ, МРТ, рентгенография, фибробронхоскопия и др.).
4. Лечение
Первоочередная (и технически сложная) задача при эмпиеме плевры – дренирование, т.е. отвод гнойного содержимого.
Обязательно назначается мощная антибиотическая и/или антимикотическая терапия, витаминные комплексы, иммуностимуляторы, детоксикационные препараты. В тяжелых и жизнеугрожающих ситуациях осуществляется эндоскопическое или полостное торакально-хирургическое вмешательство, иногда с удалением части или целого легкого.
Следует понимать, что любой гнойно-воспалительный процесс, – а тем более, массивный, протекающий в замкнутом легочно-плевральном пространстве и обнаруживающий выраженную тенденцию к хронификации, – является опасным и, вместе с тем, трудноизлечимым. Поэтому ни одно из назначений врача в подобных ситуациях не делается наугад, «на всякий случай» или по иным соображениям, кроме клинической необходимости. И если в остром периоде больные не склонны (или не способны, в силу тяжести состояния) игнорировать какие бы то ни было предписания, то в послеоперационном или реабилитационном периоде может показаться, что по сравнению с таблетками и инъекциями менее важными являются ЛФК, массаж, диета или физиотерапия. Между тем, профилактика рецидивов и осложнений – зачастую более сложная задача, чем купирование острой симптоматики, и все назначения здесь являются равноценными элементами единой терапевтической стратегии.
Эмпиема плевры
Гнойное торакальное отделение
Врач торакальный хирург
Куптель М.А.
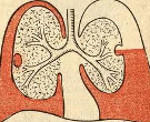
Эмпиема плевры – это ограниченное или диффузное воспаление висцеральной и париетальной плевры, протекающее с накоплением гноя в плевральной полости и сопровождающееся признаками гнойной интоксикации и дыхательной недостаточности.
В последние годы отмечается рост числа больных с гнойными деструктивными процессами в легких, течение которых нередко осложняется эмпиемой плевры.
Причины развития и патогенез.
Почти у 90 % больных эмпиема плевры возникает в связи с воспалительными процессами в легких (на фоне острой пневмонии 4%, абсцесса легкого — 9-11%, при гангрене легкого — 80-95%), как следствие ранений и травм органов грудной клетки — 6-12%, основной причиной при этом является неликвидированный посттравматический плеврит и гемоторакс. Послеоперационные эмпиемы плевры составляют в структуре причины от 2 до 28%, наиболее часто возникают после пневмонэктомии. Грамотрицательная флора встречается в 20-30% случаев. Грамположительная флора высевается в 30-40%. В 20-30% флора является смешанной. В 5-20% случаев экссудат оказывается стерильным.
Согласно современным представлениям о патогенезе, происходит прорыв в плевральную полость одного или нескольких субплеврально расположенных абсцессов легкого, развивается эмпиема с деструкцией легочной ткани. Если в полость плевры прорывается внутрилегочной гнойник, сообщающийся с бронхами, возникает пиопневмоторакс, поддерживаемый образующимися при этом бронхоплевральными свищами. Реже инфекция проникает в плевральную полость лимфогенным или гематогенным путями. В этом случае нагноение плеврального выпота может не сопровождаться появлением очагов распада в легочной паренхиме. Иногда течение эмпиемы имеет торпидный характер. Воспаление постепенно прогрессирует, разрушает ткани грудной стенки. При этом гнойный экссудат может прорваться в бронх или разрушить ткани грудной клетки и выйти за пределы плевральной полости. В последнем случае образуются гнойники между мышцами грудной клетки, под кожей, которые могут выходить через кожные покровы наружу.
В формировании эмпиемы плевры принято различать 3 стадии, которые переходят одна в другую:
Стадия I (серозная) — на фоне воспаления листков плевры в ее полости появляется экссудат серозного характера.
Стадия II (гнойно-фибринозная) — происходит проникновение микроорганизмов в плевральный экссудат и его инфицирование. Экссудат мутнеет и быстро приобретает гнойный характер. На поверхности париетальной и висцеральной плевры образуются фибринозные пленки, между листками плевры возникают сращения — спайки, что способствует ограничению распространения гнойного экссудата по полости плевры и возникновению внутриплевральных осумкований. С увеличением количества фибрина, гнойный экссудат становится густым и самостоятельно рассосаться не может.
Стадия III (фиброзной организации) — формируются плотные шварты, покрывающие легкое, в результате чего последнее коллабируется и перестает функционировать, подвергаясь фибринозным изменениям.
По анатомо-морфологической картине эмпиемы плевры подразделяют на острые и хронические. Общепринято считать эмпиему острой от начала заболевания до 8-12 недели; если заболевание протекает более 12 недель, то считается, что воспалительный процесс в плевре переходит в хроническую форму.
По распространенности процесса в плевральной полости эмпиемы делятся на: свободные эмпиемы (тотальные, субтотальные, малые) и ограниченные (осумкованные вследствие образования шварт).
Клиническая картин.
Клинические проявления эмпиемы плевры многообразны. Все формы острой эмпиемы плевры имеют общие симптомы: кашель, одышка, боли в груди, усиливающиеся при дыхании, повышение температуры тела, а также признаки интоксикации организма. При закрытой эмпиеме кашель сопровождается выделением небольшого количества мокроты. Длительные и частые приступы кашля с отделением значительного количества мокроты, как правило, свидетельствуют о наличии бронхоплеврального свища. Из-за резкой боли и одышки больные не могут лежать и принимают вынужденное положение полусидя, что чаще характерно для тотальной и субтотальной эмпиемы. При отграниченных (осумкованных) и малых эмпиемах болевой синдром выражен слабее. Не принимая вынужденное положение, больные чаще лежат на пораженной стороне грудной клетки, что ограничивает ее дыхательные экскурсии, а вместе с этим уменьшает боль. При исследовании грудной клетки отмечают отставание пораженной половины при дыхании. Скопление большого количества гноя приводит к сдавлению здорового легкого. При пиопневмотораксе выявляют тупой перкуторный звук над участком с верхней горизонтальной границей, соответствующей скоплению гноя, и тимпанический звук над участком скопления воздуха. При аускультации определяют ослабление или почти полное отсутствие дыхательных шумов в зоне скопления экссудата. При наличии бронхоплеврального свища отмечают усиленное бронхиальное дыхание (амфорическое), обусловленное резонансом, который создается в большой полости при прохождении воздуха через бронхиальный свищ. При этом у больного появляется обильная гнойная мокрота с неприятным запахом. Клиника эмпиемы плевры при прогрессировании процесса укладывается в картину тяжелого синдрома системной воспалительной реакции на наличие гнойно-воспалительного очага, которая при несвоевременных лечебных мероприятиях может дать начало развитию сепсиса и полиорганной недостаточности.
Диагностика острой эмпиемы плевр.
Лабораторные показатели: изменения в общеклинических показателях крови и мочи при острой эмпиеме плевры обычно такие же, как и при других тяжелых гнойных процессах. В общем анализе крови отмечается высокий лейкоцитоз (выше 10×10 9 /л), резкий сдвиг лейкоцитарной формулы влево, увеличение СОЭ. Нередко наблюдается анемия. Содержание белка в плазме уменьшается, главным образом за счет альбумина. В моче обнаруживают альбуминурию, наличие зернистых и гиалиновых цилиндров.
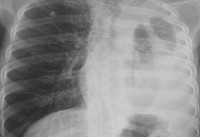
Рентгенологическая диагностика: важнейшую роль в диагностике эмпиемы плевры играет рентгенологическое исследование. Посредством этого метода можно получить представление о локализации, распространенности и количественной характеристике процесса в полости плевры. В настоящее время с появлением современных компьютерных технологий диагностика стала наиболее точной, своевременной и достоверной. Экссудат при эмпиеме плевры определяется в виде затемнения с дугообразной (косой) верхней границей. Большое скопление гноя дает интенсивное гомогенное затемнение соответствующей половины грудной клетки, при этом средостение смещается в здоровую сторону, диафрагма оттесняется книзу и купол ее не дифференцируется. При ограниченных эмпиемах тень может быть различной формы (треугольная, полушаровидная и т.д.). При наличии бронхоплеврального свища в плевральной полости можно увидеть скопление воздуха. Верхняя граница выпота при этом становится хорошо различимой в виде горизонтального уровня. В ряде случаев для диагностики эмпиемы плевры применяется рентгенографическое исследование с контрастированием — бронхография и фистулография (при наличии наружного свища). Большую роль в значении диагностики плевритов играет спиральная компьютерная томография (СКТ), которая является эффективным методом изучения плевры и плевральной полости. Применение СКТ позволяет детально оценить осумкованные выпоты, утолщение плевральных листков, очаговые образования в плевре.
Ультразвуковое исследование (УЗИ): ультразвуковой метод диагностики обладает высокой разрешающей способностью, возможностью исследования в реальном масштабе времени, что является незаменимым в выявлении минимального количества жидкости (до 10-20 мл), а также изменений плевры и плевральной полости.
Плевральная пункция: обязательной при исследовании больных эмпиемой плевры является лечебно-диагностическая плевральная пункция. При помощи пункции определяют характер экссудата и проводят бактериологическое исследование, выявляя микробный спектр флоры, а также чувствительность к антибиотикам. Пункцию проводят под местной анестезией. Наиболее оптимально проводить пункцию под УЗИ контролем. Полученную жидкость обязательно отправляют на микроскопию и биохимический анализ.
Лечение.
Консервативное лечение на одном из этапов может себя исчерпать и дает основания для выполнения оперативного лечения, в связи с чем возможно применение различных методик оперативного вмешательства. Показания к оперативному лечению: тотальная эмпиема, эмпиема остаточной полости с бронхоплевральным свищем, выраженный коллапс легкого, нарастающие признаки плеврогенного цирроза легкого со снижением его функции, отсутствие успеха в лечении эмпиемы более 2 месяцев. Восстановительные и резекционно-восстановительные операции включают в себя: декортикация легкого, плевроэктомия с декортикацией и плевроэктомия с резекцией легкого, при этом происходит освобождение легкого от рубцовых наложений, что способствует лучшему его расправлению.
Анализ результатов лечения эмпиемы плевры свидетельствует о необходимости дальнейшего совершенствования методов лечения на наиболее ранних этапах оказания помощи этим больным. Более интенсивное консервативное лечение с индивидуальным подходом для применения специальных инструментальных методов; более широкого внедрение ранних малоинвазивных радикальных оперативных вмешательств при эмпиеме плевры; совершенствование отсроченных операционных вмешательств с применением новых технологий; систематическая и последовательная реабилитация.
Эмпиема плевры – это воспаление плевральных листков, сопровождающееся образованием гнойного экссудата в плевральной полости. Эмпиема плевры протекает с ознобами, стойко высокой или гектической температурой, обильной потливостью, тахикардией, одышкой, слабостью. Диагностику эмпиемы плевры проводят на основании рентгенологических данных, УЗИ плевральной полости, результатов торакоцентеза, лабораторного исследования экссудата, анализа периферической крови. Лечение острой эмпиемы плевры включает дренирование и санацию плевральной полости, массивную антибиотикотерапию, дезинтоксикационную терапию; при хронической эмпиеме может выполняться торакостомия, торакопластика, плеврэктомия с декортикацией легкого.
МКБ-10
Общие сведения
Термином «эмпиема» в медицине принято обозначать скопление гноя в естественных анатомических полостях. Так, гастроэнтерологам в практике приходится сталкиваться с эмпиемой желчного пузыря (гнойным холециститом), ревматологам – с эмпиемой суставов (гнойным артритом), отоларингологам – с эмпиемой придаточных пазух (гнойными синуситами), неврологам – с субдуральной и эпидуральной эмпиемой (скоплением гноя под или над твердой мозговой оболочкой). В практической пульмонологии под эмпиемой плевры (пиотораксом, гнойным плевритом) понимают разновидность экссудативного плеврита, протекающего со скоплением гнойного выпота между висцеральным и париетальным листками плевры.
Причины
Почти в 90% случаев эмпиемы плевры являются вторичными по своему происхождению и развиваются при непосредственном переходе гнойного процесса с легкого, средостения, перикарда, грудной стенки, поддиафрагмального пространства.
1. Чаще всего эмпиема плевры возникает при острых или хронических инфекционных легочных процессах:
В ряде случаев эмпиемой плевры осложняется течение медиастинита, перикардита, остеомиелита ребер и позвоночника, поддиафрагмального абсцесса, абсцесса печени, острого панкреатита.
2. Метастатические эмпиемы плевры обусловлены распространением инфекции гематогенным или лимфогенным путем из отдаленных гнойных очагов (например, при остром аппендиците, ангине, сепсисе и др.).
3. Посттравматический гнойный плеврит, как правило, связан с травмами легкого, ранениями грудной клетки, разрывом пищевода.
4. Послеоперационная эмпиема плевры может возникать после резекции легких, пищевода, кардиохирургических и других операций на органах грудной полости.
Патогенез
В развитии эмпиемы плевры выделяют три стадии: серозную, фибринозно-гнойную и стадию фиброзной организации.
Классификация
В зависимости от этиопатогенетических механизмов различают эмпиему плевры:
По длительности течения эмпиема плевры может быть острой (до 1 мес.), подострой (до 3-х мес.) и хронической (свыше 3-х мес.). С учетом характера экссудата выделяют гнойную, гнилостную, специфическую, смешанную эмпиему плевры. Возбудителями различных форм эмпиемы плевры выступают неспецифические гноеродные микроорганизмы (стрептококки, стафилококки, пневмококки, анаэробы), специфическая флора (микобактерии туберкулеза, грибки), смешанная инфекция.
По критерию локализации и распространенности эмпиемы плевры бывают:
По объему гнойного экссудата:
Пиоторакс может быть закрытым (не сообщающимся с окружающей средой) и открытым (при наличии свищей – бронхоплеврального, плеврокожного, бронхоплевральнокожного, плевролегочного и др.). Открытые эмпиемы плевры классифицируются как пиопневмоторакс.
Симптомы эмпиемы плевры
Острый пиоторакс манифестирует с развития симптомокомплекса, включающего ознобы, стойко высокую (до 39°С и выше) или гектичекую температуру, обильное потоотделение, нарастающую одышку, тахикардию, цианоз губ, акроцианоз. Резко выражена эндогенная интоксикация: головные боли, прогрессирующая слабость, отсутствие аппетита, вялость, апатия.
Осложнения
Вследствие потери белков и электролитов развиваются волемические и водно-электролитные расстройства, сопровождающиеся уменьшением мышечной массы и похуданием. Лицо и пораженная половина грудной клетки приобретают пастозность, возникают периферические отеки. На фоне гипо- и диспротеинемии развиваются дистрофические изменения печени, миокарда, почек и функциональная полиорганная недостаточность. При эмпиеме плевры резко возрастает риск тромбозов и ТЭЛА, приводящих к гибели больных. В 15% случаев острая эмпиема плевры переходит в хроническую форму.
Диагностика
Распознавание пиоторакса требует проведения комплексного физикального, лабораторного и инструментального обследования. При осмотре пациента с эмпиемой плевры выявляется отставание пораженной стороны грудной клетки при дыхании, асимметричное увеличение грудной клетки, расширение, сглаживание или выбухание межреберий. Типичными внешними признаками больного с хронической эмпиемой плевры служат сколиоз с изгибом позвоночника в здоровую сторону, опущенное плечо и выступающая лопатка на стороне поражения.
Перкуторный звук на стороне гнойного плеврита притуплен; в случае тотальной эмпиемы плевры определяется абсолютная перкуторная тупость. При аускультации дыхание на стороне пиоторакса резко ослаблено или отсутствует. Дополняют физикальную картину данные инструментальной диагностики:
Лечение эмпиемы плевры
Санация плевральной полости
При гнойном плеврите любой этиологии придерживаются общих принципов лечения. Большое значение придается раннему и эффективному опорожнению плевральной полости от гнойного содержимого. Это достигается с помощью дренирования плевральной полости, вакуум-аспирации гноя, плеврального лаважа, введения антибиотиков и протеолитических ферментов, лечебных бронхоскопий. Эвакуация гнойного экссудата способствует уменьшению интоксикации, расправлению легкого, спаиванию листков плевры и ликвидации полости эмпиемы плевры.
Системная терапия
Одновременно с местным введением противомикробных средств назначается массивная системная антибиотикотерапия (цефалоспорины, аминогликозиды, карбапенемы, фторхинолоны). Проводится дезинтоксикационная, иммунокорригирующая терапия, витаминотерапия, переливание белковых препаратов (плазмы крови, альбумина, гидролизатов), растворов глюкозы, электролитов. С целью нормализации гомеостаза, снижения интоксикации и повышения иммунорезистентных возможностей организма выполняется УФО крови, плазмаферез, плазмоцитоферез, гемосорбция.
Физиореабилитация
Хирургическое лечение
При формировании хронической эмпиемы плевры показано хирургическое лечение. При этом может выполняться торакостомия (открытое дренирование), плеврэктомия с декортикацией легкого, интраплевральная торакопластика, закрытие бронхоплеврального свища, различные варианты резекции легкого.
Прогноз и профилактика
Осложнениями эмпиемы плевры могут являться бронхоплевральные свищи, септикопиемия, вторичные бронхоэктазы, амилоидоз, полиорганная недостаточность. Прогноз при эмпиеме плевры всегда серьезный, летальность составляет 5-22%. Профилактика эмпиемы плевры заключается в своевременной антибиотикотерапии легочных и внелегочных инфекционных процессов, соблюдении тщательной асептики при хирургических вмешательствах на грудной полости, достижении быстрого расправления легкого в послеоперационном периоде, повышении общей резистентности организма.
Эмпиема плевры у взрослых
Общая информация
Краткое описание
Название протокола: Эмпиема плевры у взрослых
Эмпиема плевры (гнойный плеврит) – ограниченное или диффузное воспаление висцерального или париетального листков плевры, протекающее с накоплением гнойного экссудата в плевральной (физиологической, анатомической) полости и сопровождающееся признаками гнойной интоксикации, выраженной гипертермией и, нередко, дыхательной недостаточностью.
Хроническая эмпиема плевры – гнойно-деструктивный процесс в остаточной плевральной полости с грубыми и стойкими морфологическими изменениями, характеризующийся длительным течением с периодическими обострениями.
Код протокола:
Код по МКБ 10:
J86.0 – Пиоторакс с фистулой
J86.9 – Пиоторакс без фистулы
Сокращения, используемые в протоколе:
АЛТ – аланинаминотрансфераза
АСТ – аспартатаминотрансфераза
АЧТВ – активированное частичное тромбопластиновое время
ВИЧ – вирус иммунодефицита человека
K – калий
Na – натрий
Ca – кальций
ДН – дыхательная недостаточность
ИТШ – инфекционно-токсический шок
ИФА – иммуноферментный анализ
КТ – компьютерная томография
МНО – международное нормализованное отношение
МРТ – магнитно-резонансная томография
ОАК – общий анализ крови
ОАМ – общий анализ мочи
ОЭП – острая эмпиема плевры
ТТ – торакотомия
ТС – торакоскопия
СОЭ скорость оседания эритроцитов
УЗИ – ультразвуковое исследование
ФБС – фибробронхоскопия
ФЭГДС – фиброэзофагогастродуоденоскопия
ХЭП – хроническая эмпиема плевры
ЭКГ – электрокардиография
ЭП – эмпиема плевры
ЭФФГС – эндоскопическая эзофагогастроскопия
ЭхоКГ – Эхокардиография
Дата разработки протокола: 2015 год.
Категория пациентов: взрослые.
Пользователи протокола: торакальные хирурги, общие хирурги, терапевты, инфекционисты, пульмонологи, анестезиологи-реаниматологи, врачи и фельдшеры скорой медицинской помощи, врачи общей практики.
| Уровень I | Доказательства, полученные в ходе по крайней мере от одного должным образом разработанного случайного контролируемого исследования или мета-анализа |
| Уровень II | Доказательства, полученные в ходе по крайней мере от одного хорошо разработанного клинического испытания без надлежащей рандомизации, от аналитического когортного или исследования типа случай-контроль (предпочтительно из одного центра) или от полученных драматических результатов в неконтролируемых исследованиях |
| Уровень III | Доказательства, полученные от мнений авторитетных исследователей на основе клинического опыта |
| Класс А | Рекомендации, которые были одобрены по согласованию по крайней мере 75% процентов мультисекторной группы экспертов |
| Класс В | Рекомендации, которые были несколько спорны и не встречали согласие |
| Класс С | Рекомендации, которые вызвали реальные разногласия среди членов группы |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
1. Клиническая классификация:
Существуют несколько классификаций эмпиемы плевры [10].
| По этиологическому признаку | По патогенетическому признаку | По характеру поражения легочной ткани | По характеру сообщения полости эмпиемы с внешней средой и бронхиальным деревом | По локализации полости выделяют | По распространенности |
| неспецифические | пара- и метапневмонические | эмпиемы без деструкции легочной ткани (неосложненные) | закрытые эмпиемы | апикальные | тотальные |
| специфические | послеоперационные | эмпиемы с деструкцией легочной ткани (осложненные) | эмпиемы с бронхоплевральным, бронхоплевроторакальным и плевроторакальным свищом | междолевые | распространенные (диффузные) |
| смешанные | травматические | парамедиастинальные; | ограниченные | ||
| метастатические | пристеночные | ||||
| контактные* (переходные) | базальные и их комбинации | ||||
| симпатические** (сочуственные, коллатеральные) эмпиемы плевры |
*К контактным относят:
− эмпиемы вследствие прорыва гнойников средостения;
**К симпатическим:
– эмпиемы при поддиафрагмальных абсцессах
При ограниченной эмпиеме в процесс вовлекается одна стенка плевральной полости, при распространенной ( диффузной) эмпиеме в процессе участвуют две и более стенки плевральной полости, при тотальной эмпиеме вся плевральная полость охвачена патологическим процессом – от диафрагмы до купола плевры.
· По степени сдавления легкого различают три степени коллапса легкого:
| степень | характеристика |
| 1-я | легочная ткань спадается только в пределах плаща; |
| 2-я | спадение легочной ткани наблюдается в пределах ствола легкого; |
| 3-я | коллапс легочной ткани вплоть до ядра легкого. От степени коллапса легочной ткани зависит способность легкого к расправлению после ликвидации патологического процесса в полости эмпиемы. |
Клиническая картина
Cимптомы, течение
Диагностические критерии:
Жалобы и анамнез: как правило ЭП наслаивается на клинические проявления того первичного заболевания (пневмония, абсцесс легкого, плеврит), осложнением которого она явилась.
Анамнез:
В анамнезе у больных имеется указание на перенесённый острый экссудативный плеврит. В одних случаях плеврит был «излечен» консервативным путём, в других была произведена одна из принятых операций, после которой остался незаживающий свищ грудной стенки, выделяющий небольшое количество гноя.
При подозрении на ЭП заболевание начинается с сильных колющих болей в той или иной половине грудной клетки, усиливающихся при дыхании и кашле(уровень доказательств – III, сила рекомендации – А) [2].
Физикальное обследование:
· западение грудной клетки, сужение межреберий, кифосколиоз, ограничение дыхательной экскурсии соответствующей половины груди;
· перкуторно определяется притупление, дыхательные шумы резко ослаблены или не проводятся;
· утолщение ногтевых фаланг пальцев рук (при длительном, вялотекущем процессе);
· увеличение печени и селезёнки;
· кожа и подкожные слои мягких тканей могут быть гиперемированы, отмечается отек и местная болезненность;
· вынужденное положение из-за боли и одышки;
· при длительном и запущенном процессе могут наблюдаться симптомы мозговой интоксикации: психические расстройства, головные боли, возбудимость;
· при длительной и нарастающей интоксикации возникает цианоз, ДН, шоковое состояние;
· спирография – помогает оценить дыхательные возможности, степень нарушения дыхания, кровоснабжения, печёночной и почечной недостаточности.
Диагностика
Перечень основных и дополнительных диагностических мероприятий:
Основные (обязательные) диагностические обследования, проводимые на амбулаторном уровне:
· ОАК;
· ОАМ;
· биохимический анализ крови (общий белок, мочевина, креатинин, билирубин общий, АЛТ, АСТ, глюкоза);
· пункция плевральной полости с целью эвакуации содержимого;
· клинический и цитологический анализ пунктата;
· УЗИ плевральных полостей (УД-В);
· ЭКГ для исключения сердечной патологии;
· обзорная рентгенография органов грудной клетки (УД-В);
· контрастная рентгенография (рентгеноскопия) пищевода и желудка с барием (в положении стоя);
· ЭФФГС (УД-В).
Дополнительные диагностические обследования, проводимые на амбулаторном уровне:
· КТ органов грудной клетки;
· УЗИ брюшной полости.
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию: согласно внутреннему регламенту стационара с учетом действующего приказа уполномоченного органа в области здравоохранения.
Основные (обязательные) диагностические обследования, проводимые на стационарном уровне (при экстренной госпитализации проводятся диагностические обследования, не проведённые на амбулаторном уровне):
· ОАК;
· ОАМ;
· биохимический анализ крови (общий белок, альбумин, мочевина, креатинин, билирубин, АЛТ, АСТ, глюкоза, K, Na, Ca);
· коагулология (АЧТВ, ПВ, ПТИ, МНО, фибриноген А, фибриноген Б, время свертываемости крови);
· пункция плевральной полости с целью эвакуации содержимого;
· клинический и цитологический анализ пунктата;
· посев пунктата для определения флоры;
· микробиологическое исследование мокроты (или мазок из зева);
· определение чувствительности к антибиотикам;
· определение группы крови по системе АВ0;
· определение резус-фактора крови;
· анализ крови на ВИЧ;
· анализ крови на сифилис;
· определение HBsAgв сыворотке крови;
· определение суммарных антител к вирусу гепатита С (HCV) в сыворотке крови;
· ЭКГ;
· бронхоскопия;
· фистулография;
· ТС;
· обзорная рентгенография органов грудной клетки в двух проекциях (УД-В);
· спирография с целью оценки дыхательных возможностей.
Дополнительные диагностические обследования, проводимые на стационарном уровне (при экстренной госпитализации проводятся диагностические обследования не проведённые на амбулаторном уровне):
· КТ органов грудной клетки с целью уиочнения распространённости процесса, связи с окружающими органами и внешней средой, ограниченность (степень рекомендации – А) [2];
· диагностическаяТС в случаях коллапса или ателектаза легкого с нарастанием дыхательной недостаточности, а также для дренирования плевральной полости, введения антиабктериальных препаратов, закрытия свища;
· УЗИ органов брюшной полости и малого таза (в случаях наличия свободной жидкости в малом тазу, выпота, изменения картины при полисерозитах);
· УЗИ плевральных полостей (УД-В);
· ЭФГДС при наличии трахеопищеводного или плевро-гастрального свища (УД-В);
· обзорная рентгенография органов брюшной полости (для исключения свободного газа и патологического выпота в брюшной полости и малом тазу);
· ЭКГ;
· ЭхоКГ (учитывая локализацию поражения и исключения патологического выпота в медиастинальное пространство и выявления перикардиально-плеврального свища);
· МРТ органов брюшной полости (в случаях наличия свища между плевральной и брюшной полостью или полым органом брюшной полости, а также при подозрении на перитонит).
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи: не проводятся.
Инструментальные исследования:
· обзорная рентгенография органов грудной клетки: при просвечивании отжатое легкое на больной стороне с утолщенной поверхностью, полость, заполненная воздухом, с горизонтальным уровнем жидкости на дне. При хронической осумкованной эмпиеме плевры без свища отмечается наличие гомогенного интенсивного пристеночного затемнения с четкими плотными краями;
· при фистулографии определяются границы, положение полости, наличие свища, проводится анализ локализации полости и решение дальнейшей тактики;
· КТ органов грудной клетки: наличие поджатого легкого, жидкости (разной плотности) и воздуха в плевральной полости, смещение органов средостения в здоровую сторону, а также наличие тяжей, швартов и перемычек с ячеистой структурой позволяет с точностью определить локализацию, уровень поражения и степень дыхательной недостаточности у больного, а также дает возможность определить уровень и объём планируемого оперативного вмешательства;
· при бронхографии определяется локализация патологического процесса, связь с окружающими тканями и полостями, оценивается состояние бронхиального дерева;
· плевральная пункция в 7-8 межреберье по средней лопаточной линии по верхушечному краю нижележащего ребра позволяет оценить характер содержимого полости поражения;
· бронхоскопия позволяет определить точную локализацию скопления гноя, провести санацию полости и биопсию участка поражения;
· ТС помогает оценить полость эмпиемы, характер плевральных сращений, выявить устье плевробронхиального свища и прицельно установить дренаж.
Показания для консультации специалистов:
· Консультация пульмонолога: в целях определения степени ДН, функциональных возможностей легких, а также проведения предоперационной антибактериальной терапии.
· Консультация анестезиолога-реаниматолога: для решения вопроса об оперативном лечении, предоперационной подготовки, выбора метода анестезии.
· Консультация кардиолога: для исключения поражения медиастинума, исключения наличия свища и противопоказаний к проведению операции или назначения кардиотрофических и стимулирующих препаратов при выборе консервативного метода лечения.
· Консультация абдоминального хирурга: при наличии свищевого хода в полость органов брюшного пространства или саму полость, для проведения параллельной консервативной терапии или санации брюшной полости.
· Консультация клинического фармаколога: с целью подбора адекватной терапии антибактериальными и поддерживающими, сопроводительными препаратами до, во время и после операции и на протяжении всего лечения.
· Консультация терапевта: при наличии соответствующей сопутствующей патологии.
Лабораторная диагностика
Дифференциальный диагноз
Дифференциальный диагноз:
Таблица 1 Дифференциальная диагностика ЭП
Лечение
Цели лечения:
· устранение источника воспаления (экссудата, плевральных листков, свища);
· нормализация показателей крови.
Тактика лечения:
· основным методом лечения ЭП является местное лечение (санация плевральной полости) (уровень доказательства II, сила рекомендации – А) [2];
· при подтверждении диагноза ЭП показано экстренное лечение в условиях стационара с началом комплексного лечения;
· плевральная пункция с забором материала на бактериологическое исследование и эвакуацией содержимого полости;
· предоперационная подготовка во всех случаях, учитывая риск генерализации процесса, для исключения осложнений и минимизации повреждения окружающих органов и тканей, а также облегчения анестезиологического пособия.
Хирургическое вмешательство:
Хирургическое вмешательство, оказываемое в амбулаторных условиях – плевральная пункция.
хирургическое вмешательство, оказываемое в стационарных условиях:
· плеврэктомия с декортикацией легкого;
· санация плевральной полости;
· предварительная интубация противоположного главного бронха при тотальном или субтотальном одностороннем поражении.
Показания к операции:
· ранняя ТС от момента установления диагноза, что снижает риск развития инфекционных осложнений, генерализации процесса, вовлечение окружающих структур в гнойный процесс (уровень доказательства – III, сила рекомендации – В) [2];
· ТТ для более глубокого исследования полости, декортикации и радикальном устранении очага с последующей санацией плевральной полости при наличии:
− запущенного процесса или спаек и грубых деформирующих изменений в грудной клетке;
− свищевых ходов.
Противопоказания к операции:
· осложнения в виде диссеминации и генерализации процесса;
· сепсис;
· ИТШ;
· двустороннее поражение;
· ДН выше III степени.
Варианты оперативного лечения:
· торакоскопия;
· торакотомия.
Открытый метод (ТТ) выполняется путём широкого разреза по ходу межрёберных промежутков в 6-8 межреберье (иногда с резекцией 2-3 рёбер) на стороне поражения. Данный вид операции предпочтителен при субтотальном или тотальном поражении, для удобства доступа, максимальной активности хирургов, быстроты выполнения и полной ресанации половины грудной клетки.
Закрытый метод (ТС) применяется при более ограниченных процессах, осумкованных и начавшихся, путём проколов по 10мм от 2х до 5 троакаров. В сравнении с открытым доступом ТС даёт лучшие косметические результаты, снижает продолжительность госпитализации, уменьшает послеоперационные боли и ускоряет восстановление, также снижая риск возникновения послеоперационных осложнений. (сила рекомендации – В);
Использование сшивающего аппарата дает более надёжное закрытие культи доли легкого или культи ворот легкого, чем использование традиционного метода. (сила рекомендации – С);
Завершение операции первичным наложением швов показано при всех случаях, если произведена некрэктомия, отсутствует риск формирования свищей, а также учитывая давление грудной полости. (уровень доказательства – II, сила рекомендации – В).
Дренирование плевральной полости с целью восстановления давления в полости, эвакуации избытка отделяемого (геморрагического серозного, гнойного), для возможности доступа и введения лекарственных препаратов, эвакуации воздуха рекомендовано в любых случаях.
Реторакотомия с повторной ревизией и санацией рекомендована в случае ухудшения состояния в послеоперационном периоде, возникновение срочных осложнений.
Немедикаментозное лечение:
Режим: режим 1 (постельный);
Диета: диета 7 (богатая каллориями).
Медикаментозное лечение, оказываемое на амбулаторном уровне: не проводится.
Медикаментозное лечение, оказываемое на стационарном уровне:
в/в
2 дней детям, внутрь не более 5–7 дней.
0,25–0,5 г
каждые 6–8 ч
в/м
до 2–3 нед и более
0,5–1 г
2раза/день
Медикаментозное лечение, оказываемое на этапе скорой неотложной помощи: не проводится.
Другие виды лечения, оказываемые на стационарном уровне:
· УВЧ;
· магнитотерапия;
· электрофорез;
· биоптрон.
Индикаторы эффективности лечения:
· отсутствие клиники ЭП (при консервативном лечении);
· заживление операционной раны первичным натяжением, отсутствие признаков воспаления послеоперационной раны в раннем послеоперационном периоде и свища в позднем периоде;
· отсутствие лихорадки, болевого и других симптомов, указывающих на осложненное течение послеоперационного периода.
Препараты (действующие вещества), применяющиеся при лечении
Госпитализация
Показания для госпитализации с указанием типа госпитализации.
Показания для экстренной госпитализации:
· установленный диагноз: острая эмпиема плевры;
· обоснованное предположение о наличии ЭП.
Показания для плановой госпитализации:
· состояние после безуспешной консервативной терапии плеврита, крупозной пневмонии, гидро-, пневмоторакса (через 2 недели после «выздоровления» рентгенологической картины легких).
Профилактика
Профилактические мероприятия
Первичная профилактика:
· рекомендуется лечебно-охранительный режим с регулярным наблюдением у пульмонолога, торакального хирурга, терапевта;
· профилактика ОРЗ.
Вторичная профилактика: ранняя диагностика, своевременная госпитализация и оперативное лечение.
Дальнейшее ведение:
· Ранняя активизация в день операции или на первые сутки.
· Энтеральное питание – питьё с первых суток, жидкая пища – с появлением кишечной перистальтики и отхождением газов. Улучшением дыхательной активности, разинтубации.
· Извлечение назогастрального зонда (в случае установки) – в день операции.
· Проведение инфузионной терапии, антибактериальной терапии, лечение сопутствующих заболеваний по показаниям.
· Профилактика тромбоэмболических осложнений и нарушений микроциркуляции низкомолекулярными гепаринами.
· Удаление контрольного дренажа – на 2-4 сутки при отсутствии отделяемого или снижении количества и серозного содержимого.
· Снятие швов с послеоперационной раны после ТС – на 5 сутки, после ТТ – на 10-12 сутки.
· Выписка при неосложненном течении послеоперационного периода производится в течение 1-2 недель после выписки из стационара, на этот срок освобождается от работы и посещения учебных заведений.
· Обращать внимание на появление симптомов – лихорадка, одышка, слабость, кашель, боли, отделение мокроты.
· Осмотр раны на предмет отделяемого и воспаления.
Информация
Источники и литература
Информация
Список разработчиков протокола с указанием квалификационных данных:
1) Ешмуратов Темур Шерханович – кандидат медицинских наук, АО «Национальный научный центр хирургии им. А.Н. Сызганова» заместитель Председателя правления.
2) Жарылкапов Нурлан Серикович – кандидат медицинских наук, АО «Национальный научный центр хирургии им. А.Н. Сызганова», врач отделения торакальной хирургии.
3) Колос Анатолий Иванович – доктор медицинских наук, профессор, АО «Национальный научный медицинский центр», главный научный сотрудник.
4) Медеубеков Улугбек Шалхарович – доктор медицинских наук, профессор, АО «Национальный научный центр хирургии им. А.Н. Сызганова», заместитель председателя правления по научно-клинической работе.
5) Сатбаева Эльмира Маратовна – кандидат медицинских наук, РГП на ПХВ «Казахский национальный медицинский университет имени С.Д. Асфендиярова» заведующий кафедрой клинической фармакологии.
Конфликт интересов: отсутствует.
Рецензенты:
1) Пищик Вадим Григорьевич – доктор медицинских наук, профессор, главный торакальный хирург г. Санкт-Петербург, руководитель службы торакальной хирургии КБ122 имени Л.Г. Соколова.
2) Туганбеков Турлыбек Умитжанович – доктор медицинских наук, профессор, АО «Мед. Университет г. Астана» заведующий кафедры хирургической болезни №2.
Условия пересмотра протокола: пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие и/или при наличии новых методов с высоким уровнем доказательности.