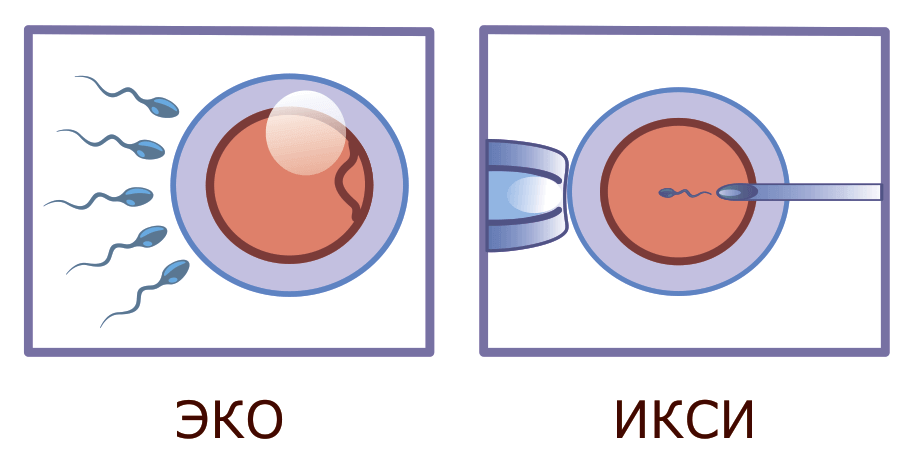
Метод IVM (In Vitro Maturation) – дозревание яйцеклеток вне организма.
Основное отличие этого метода от привычного нам ЭКО заключается в том, что забор яйцеклеток производится из фолликулов от 4 до 7 мм в диаметре. Этот метод не требует овариальной стимуляции или короткую в течение 3 дней.
При этом получаются незрелые яйцеклетки и их окончательное дозревание происходит уже в пробирке.
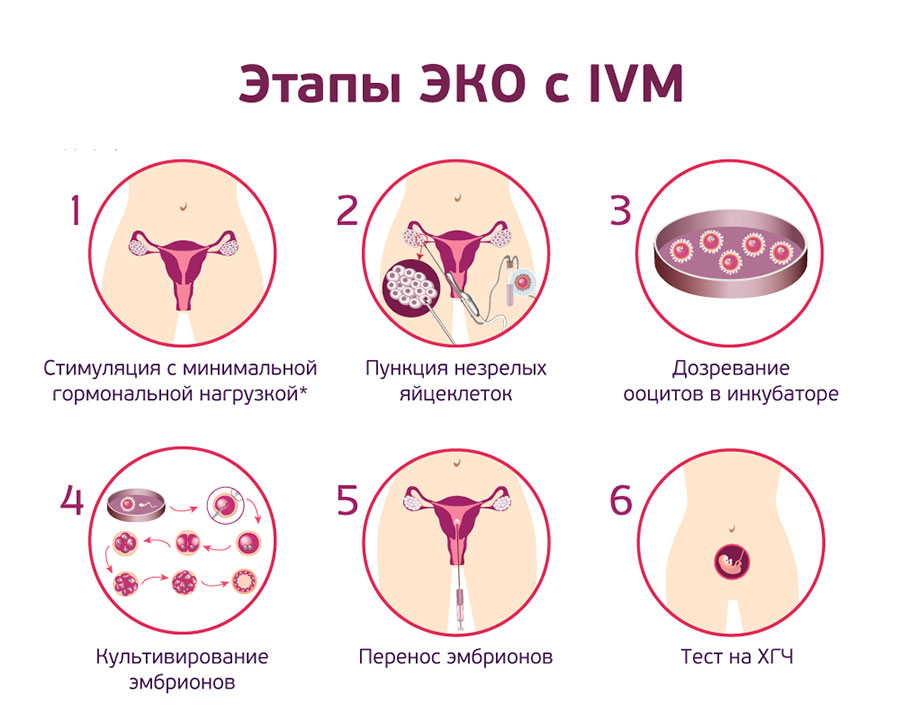
Этапы проведения:
Кому показана?
В принципе, данная процедура может быть показана любым пациентам, готовившимся к ЭКО. Но, учитывая то, что для проведения качественного IVM нужен высокий показатель овариального резерва, то есть достаточно большое количество фолликулов (от 4 до 7 мм в диаметре), то прежде всего эта процедура показана:
Пациентки с резистентными яичниками, являются небольшой, но крайне тяжелой группой. У них при применении овариальной стимуляции не удается получить рост фолликулов.
Отличительной особенностью этих пациенток высокий уровень АМГ (антимюллеров гормон) сопровождается высоким уровнем ФСГ (фолликулостимулирующий гормон). У них в анамнезе, обычно, наблюдается большое количество неудачных попыток ЭКО. Единственным эффективным методом лечения является применение метода IVM.
Опыт применения метода IVM.
К нам обратилась пациентка, у которой в другой клинике наблюдался случай серьезного синдрома гиперстимуляции яичников (СГЯ). При уровне АМГ в 13 нг/мл и возрасте 37 лет, стартовая доза была выбрана в 300 мЕд рекомбинантного ФСГ. При этом наблюдался рост фолликулов порядка 50 с каждой стороны. Для профилактики СГЯ был назначен финальный триггер в виде инъекции декапептила 0,3 мг.
При пункции было пропунктировано порядка 70 фолликулов и получено 17 яйцеклеток. Несмотря на замену триггера развился выраженный СГЯ, с двусторонним гидронефрозом, который потребовал применения операции стентирования мочеточников с обеих сторон. Полученные после оплодотворения и культивирования две бластоцисты были заморожены и последовательно перенесены в полость матки пациентки в течение года после пункции.
Когда эта пациентка обратилась к нам, мы проанализировали её историю, поговорили с ней и пришли к заключению, что в случае её высокого АМГ, мы можем применить процедуру IVM.
После трехдневного назначения препарата рекомбинантного ФСГ в дозе 150 мЕд ежедневно, была проихведена пункция фолликулов и получено незрелых 20 яйцеклеток, из которых через сутки было 9 зрелых, и после проведения ИКСИ нормально оплодотворилось — 8.
В настоящее время мы провели культивирование эмбрионов до стадии бластоцисты, после чего они были отправлены на ПГТ-А и при наличии нормального кариотипа, будут пересажены этой пациентке.
Напомним, что у неё тяжелая форма синдрома поликистозных яичников, с высокой вероятностью развития синдрома гиперстимуляции яичников, даже при замене триггера.
Метод IVM для сохранения фертильности у женщин с онкодиагнозом
Пациентка 37 лет обратилась, чтобы заморозить яйцеклетки перед противораковой терапией. Стимулировать яичники с помощью синтетических гормонов запретили онкологи, до начала химиотерапии несколько дней. Стандартная программа для таких случаев – забор яйцеклетки в естественном цикле, протокол предполагает заморозку всего 1 яйцеклетки, что резко снижает шансы на здоровый эмбрион и рождения малыша в будущем. В Центре репродукции «Линия жизни» пациентки была предложена современная программа IVM – забор незрелых ооцитов с дозреванием в лаборатории. Женщина проходит лечение, а в криобанке ее ждут 4 зрелых яйцеклетки и высокие шансы на материнство после победы над раком!
Среди пациентов, которые сталкиваются с онкодиагнозом, немало женщин и мужчин репродуктивного возраста. Так как онкологическая терапия может причинить ущерб фертильности, для этой группы пациентов разработана технология криоконсервации половых клеток, чтобы после излечения их можно было использовать для достижения беременности в программе ВРТ. Сперму и яйцеклетки (ооциты) важно получить до начала лечения. И если со спермой это не составляет проблемы, то с яйцеклетками все сложнее. Многие пациентки не имеют достаточно времени для прохождения стандартной программы ЭКО, к тому же, им противопоказана стимуляция.
Получить ооциты в максимально сжатые сроки и без стимуляции позволяет относительно новый метод IVM (in vitro maturation). Он предполагает созревание яйцеклеток в лаборатории, а не в яичниках женщины.
Проведение этой процедуры занимает 1 день и не требует использования гормональных препаратов для стимуляции. В отличие от ЭКО в естественном цикле, которое также проходит без гормонального воздействия, для IVM не имеет значения наличие овуляции, и есть возможность получить несколько яйцеклеток.
Полученные незрелые ооциты культивируются в лаборатории в специальной среде примерно сутки. После достижения зрелости клетки замораживаются или оплодотворяются спермой партнера/донора с последующей криоконсервацией эмбрионов. Пациентка тем временем уже проходит противораковую терапию, чтобы вернуться к репродуктологам, когда будет достигнута ремиссия и лечащий онколог разрешит беременность.
В Центре репродукции «Линия жизни» метод IVM применяется не первый год. Об одном из недавних случаев рассказывает репродуктолог, к.м.н. Любовь Дмитриевна Ефремова – доктор специализируется на помощи женщинам с онкодиагнозом и внесла личный вклад в российскую историю метода in vitro maturation.
«К нам обратилась пациентка 37 лет. Ей поставлен диагноз инвазивный муцинозный рак молочной железы 1 степени злокачественности. Метастазов при обследовании не обнаружено. Пациентка не замужем, беременности не было, но она мечтает о рождении ребенка. После обследования у онкологов у нее планируется комплексное лечение: химиотерапия, оперативное лечение, лучевая терапия.
К нам она пришла, чтобы законсервировать яйцеклетки. Онкологи не дали разрешения на проведение гормональной стимуляции. Кроме того, мы были ограничены по времени. До начала химиотерапии оставалось буквально несколько дней. Поэтому было принято решение о проведении программы IVM, которая включает в себя получение незрелых яйцеклеток без применения гормональных препаратов.
К счастью, овариальный резерв пациентки позволял провести эту процедуру, хотя уже имел тенденцию к снижению. После обследования пациентку подготовили к наркозу, затем провели процедуру забора яйцеклеток. Без применения гормональных препаратов из яичников 37-летней женщины нам удалось получить 5 яйцеклеток на стадии герминального везикула, т.е. не зрелых.
Пункция в программе IVM – отдельная история. Она принципиально отличается от пункции, которая проводится в стимулированном цикле. В стимулированном цикле мы проводим пункцию при размере фолликулов 18-20 мм. В эти образования проще попасть, на УЗИ очень хорошо визуализируется игла и виден отток жидкости – процесс аспирации. При пункции в программе IVM яичник не стимулированный, его объем всего 2-3 см, а размер фолликулов в яичнике в среднем 5-6 мм. И такое маленькое образование нужно пунктировать. Разумеется, для репродуктолога это сложнее. Для анестезиолога в процедуре тоже есть особенности, так как она занимает больше времени, чем обычная пункция.
А вот для пациентов процедура проходит легче по сравнению с забором яйцеклеток в стандартном ЭКО. Гормональные препараты не применяются, поэтому после пункции будущие мамы чувствуют себя прекрасно. Я проводила программу IVM женщинам, у которых был опыт ЭКО со стимуляцией. Некоторые даже спрашивали, была ли пункция.
Вот и наша пациентка перенесла процедуру хорошо, и уже на следующий день у нее начался курс химиотерапии. Эмбриологи тем временем провели программу дозревания яйцеклеток с использованием специальных сред и добавлением гормонов. К нашей великой радости и к радости пациентки, четыре из пяти незрелых яйцеклеток прекрасно дозрели, дошли до стадии М2 (2 метафаза). Это стадия готовности к оплодотворению. Пациентка надеется встретить своего мужчину к тому времени, как онкологи разрешат ей беременность, мы заморозили биоматериал методом витрификации.
Сейчас пациентка проходит лечение, мы все за нее переживаем, желаем ей полной победы над болезнью. И конечно, ждем через несколько лет, чтобы получить эмбрионы из четырех яйцеклеток, добиться беременности и рождения малыша».
Репродуктологи сегодня могут помочь онкологическим пациентам сохранить фертильность даже в самых сложных ситуациях. Тем не менее, пока программы с IVM проводятся редко. Проблема в том, что пациенты и, к сожалению, онкологи мало осведомлены о такой возможности. Надеемся, что скоро ситуация изменится и перед лечением онкозаболеваний врачи будут направлять всех женщин репродуктивного возраста на консультацию к репродуктологам.
IVM и оперативная лапароскопия
Такой метод лечения бесплодия, как IVM (in vitro maturation) в программах ЭКО, вызывает всё больший интерес. IVM – это вариация стандартного метода экстракорпорального оплодотворения. Заключается этот способ в том, что из яичников заранее извлекаются незрелые ооциты, причём выполняется эта процедура без стимуляции овуляции, в естественном менструальном цикле. Ооциты ещё неспособны к оплодотворению, поэтому их дозревание осуществляется in vitro, после чего их можно использовать при процедуре ЭКО.
Данный метод лечения бесплодия весьма актуален, учитывая многочисленные ограничения, которые распространяются на процедуру ЭКО:
— недостаточный ответ яичников на стимуляцию суперовуляции, несмотря на высокие дозами гонадотропинов;
— угроза возникновения синдрома гиперстимуляции яичников (СГЯ), как при сопутствующем синдроме поликистозных яичников (СПКЯ), так и без него;
— необходимость в лечении онкологических заболеваний. В этом случае стимуляция овуляции может быть противопоказана, либо ограничена, но при этом существует необходимость сохранения репродуктивного материала для того, чтобы у женщины была возможность забеременеть позднее, либо воспользоваться услугами суррогатной матери;
— сактосальпинксы больших размеров.
Кроме того, использование IVM позволяет существенно снизить стоимость донорских ооцитов, что является немаловажным материальным фактором. Если незрелые ооциты были получены в срок с 8-го по 12-ый день цикла, когда размер фолликула в среднем достигает 10-14 мм, дозревание происходит в 55-84% случаев. 70-90% из них оплодотворяются, и в 23,3-38,5% случаев наступает беременность.
Оперативная лапароскопия всё чаще применяется при различных проблемах репродуктивной функции у пациенток. Как правило, эндоскопические операции переносят 60% женщин, которым назначают ЭКО. Но можно использовать лапароскопию не только с диагностической или лечебной целью, но и для того, чтобы одновременно с этим получить из яичников незрелые ооциты.
В исследовании приняли участие 22 пациентки: 10 из них были в возрасте 20-29 лет, 11 – от 30 до 35 лет, и одна женщина – старше 35 лет. У 17 пациенток отмечалось первичное бесплодие, у 5 – вторичное. Период бесплодия составил в среднем 4-5 лет. Оперативная лапароскопия проводилась пациенткам по следующим показаниям:
— сактосальпинксы и спаечный процесс в малом тазу (9 женщин);
— эндометриоз (7 женщин);
— синдром поликистозных яичников (4 женщины);
— диагностическая лапароскопия (2 женщины).
У шести пациенток была выявлена сочетанная патология. Женщин готовили к процедуре IVM перед оперативной лапароскопией точно так же, как и без проведения операции:
1. Отбор пациенток, который осуществлялся по нескольким критериям:
— возраст пациенток не должен превышать 35 лет. Женщину, которой на момент проведения отбора, исполнилось 39 лет, включили в исследования по той причине, что при проведении лапароскопии врачам удалось получить из её фолликулов 10 ооцитов;
— отсутствие операций на яичниках;- нормальный вес (не более 85 кг);
— недостаточный ответ яичников на стимуляцию суперовуляции, несмотря на высокие дозами гонадотропинов;
— угроза возникновения синдрома гиперстимуляции яичников (СГЯ), как при сопутствующем синдроме поликистозных яичников (СПКЯ), так и без него;
— необходимость в лечении онкологических заболеваний.
2. Контроль роста фолликулов:
Мониторинг осуществляется, начиная со второго дня менструального цикла, при этом пациентка должна сдать кровь на содержание эстрадиола. В 4-х случаях пациенткам назначали минимальную стимуляцию яичников, с использованием клостилбегита и Гонал Ф.
3. За 36 часов до пункции женщинам вводится триггерная доза хорионического гонадотропина (ХГ):
Во время оперативной лапароскопии выполняется пункция фолликулов, в процессе которой получают незрелые ооциты. Их культивируют в течение 28-30 часов до стадии М II, для чего используется среда «MediCult IVM System». Одновременно эндометрий пациентки подготавливают к процедуре имплантации эмбрионов, для этого ей назначают утрожестан (до 400 мг в ежесуточно), а также прогинова – 10-12 мг.
Зрелые ооциты оплодотворяют спермой (мужа или донора), путём инъекции сперматозоида (ИКСИ). Полученные эмбрион культивируют в специальной среде (Universal IVF) в течение 2-3 суток. На стадии 2-4, либо 6-8 бластомеров эмбрионы переносят в полость матки. 3 эмбриона, полученные у одной пациентки, были заморожены на стадии 4-х бластомеров. Для того, чтобы определить необходимость в гормональной коррекции, кровь пациенток исследовалась на концентрацию прогестерона и эстрадиола. На 14-й день выполнялся анализ на определение ХГ крови, что позволяло определить наступление беременности.
Все пациентки поступили в центр по лечению бесплодия утром, в день, когда им была назначена лапароскопия. Предварительно каждую из них готовили к операции.
Лапароскопия выполнялась в основном под спинальной анестезией, а в двух случаях – с использованием эндотрахеального наркоза.
У спинальной анестезии имеется ряд преимуществ:
— значительно меньшая потребность в анальгетиках (наркотических и ненаркотических), которые применяются в послеоперационном периоде;
— отсутствие осложнений, которые являются следствием интубации трахеи в процессе эндотрахеального наркоза;
— сравнительно невысокая себестоимость в сравнении с эндотрахеальным наркозом и внутривенной анестезией.
Спинальная анестезия должна осуществляться с тщательным соблюдением всех пунктов методического протокола, в первую очередь, тщательный мониторинг состояния пациентки (PS, АД, сатурация газов, контроль капнограммы), а также поддержание в процессе операции внутрибрюшного давления на уровне не более 15 мм.рт.ст.
Визуализация фолликулов не всегда была возможна. На одном яичнике делали по несколько проколов, но кровотечения из них практически не было. В 3-х случаях применяли биполярную и термокоагуляцию, что было необходимо для гемостаза.
Сравнивая качество и количество ооцитов, которые были получены после минимальной стимуляции и совсем без неё, не было обнаружены существенной разницы. Минимальное количество ооцитов, которые удалось получить от одной пациентки, составило 1 ооцит, максимальное – 22. В среднем, на одну пункцию пришлось около 7 ооцитов. 58% из них в течение 28-30 часов дозрели до стадии М II в среде «MediCult IVM System». После инсеминации спермой мужа или донора, оплодотворение наступило в 76,1% случаев. Показатель дробления – 90,8%.
Таким образом, в ходе исследований были получены следующие выводы:
1. IVM представляет собой реальную альтернативу стандартной процедуре ЭКО. Это позволяет снизить расходы на лечение бесплодия, а также избежать такого серьёзного осложнения, как синдром гиперстимуляции яичников.
2. Для получения ооцитов в процессе IVM можно использовать не только трансвагианльный способ, но лапароскопический метод, при котором становится возможным совмещение оперативного вмешательства с процедурой пункции яичников.
3. IVM позволяет эффективно решать проблемы репрудоктологии, что позволяет использовать этот метод лечения бесплодия на практике, так же, как и другие вспомогательные репродуктивные технологии.
Инсеминация или ЭКО
Супружеская пара или одинокая женщина, столкнувшиеся с проблемой бесплодия, всегда испытывают проблемы с выбором метода лечения: при всех достижениях современной медицины, выбор невелик. Раздел медицины, ставящий целью достижение беременности, называется реподуктологией, доктора – репродуктологами. Именно эта область медицины занимается диагностикой и лечением бесплодия.

Бесплодие – отсутствие детей у партнеров в течение 1 года при условии регулярной половой жизни без предохранения. Зачастую причины бесплодия лежат в незнании основ биологии (менструального цикла, овуляции), в занятости партнеров, в области психологии… В подобных ситуациях может помочь даже правильный совет. Но в случае, когда причины бесплодия имеют явно материальную причину (либо при отсутствии видимых причин беременность, всё-таки, не наступает) – выручают различные методики искусственного оплодотворения (сейчас они относятся к вспомогательным репродуктивным технологиям). Искусственное оплодотворение — это способ достижения беременности без полового контакта. Но термин «искусственное оплодотворение» используется редко. Гораздо чаще упоминаются его точные эквиваленты: ВМИ, ЭКО, ИКСИ. Таким образом, искусственное оплодотворение — это собирательное понятие, куда входят все виды «неестественного» зачатия.
В чем разница между ЭКО и инсеминацией
Первый вопрос, возникающий перед супругами: ЭКО и инсеминация? Попытаемся разобраться, в чем разница между двумя основными методами: внутриматочной инсеминацией (ВМИ) и экстракорпоральным оплодотворением (ЭКО).
Что такое искусственная инсеминация
Внутриматочная инсеминация – метод, заключающийся во введении спермы в матку женщины. Как метод лечения бесплодия, инсеминация известна давно. Длительная история применения инсеминации (в практике акушера-гинеколога она уже не первый десяток лет) – залог того, что методика отработана до мелочей, а доступность сделала её довольно популярной среди пациентов.
В каких случаях применяется инсеминация
Показания: Бесплодие неясного происхождения, умеренное снижение качества спермы партнера, вагинизм, рубцовая деформация шейки матки, шеечный фактор (несовместимость партнеров).
Условие успеха: проходимые маточные трубы, умеренное снижение показателей спермограммы (субфертильная) сперма, которая после обработки и концентрации (сгущения) может стать фертильной.
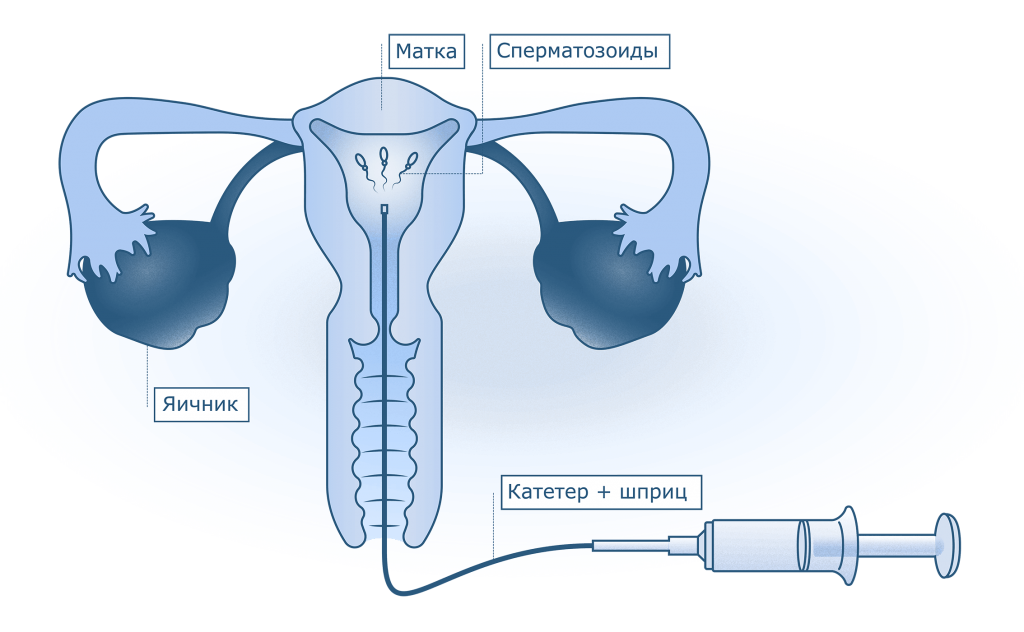
Как проводится: введение спермы проводится в период овуляции пациентки. Процедура требует наличия оснащенной эмбриологический лаборатории, нужен квалифицированный персонал, осуществляющий обработку спермы, обученные правильному проведению процедуры врачи. На этапе подготовки к процедуре партнер сдает сперму, она обрабатывается эмбриологом и вводится в матку. Рутинно процедура проводится в условиях операционной, хотя, при соблюдении всех правил, может быть проведена в смотровом кабинете. Длительного нахождения в стационаре клиники не требуется: в нашей клинике пациентку отпускают через 30 минут после проведения инсеминации.
При проведении инсеминации спермой донора (при отсутствии партнера) – сперму предварительно выбранного донора размораживают непосредственно перед процедурой, проверяют состояние и затем проводят процедуру.
Что такое экстракорпоральное оплодотворение

Показаниями являются все виды бесплодия, от мужского (снижение/отсутствие сперматозоидов в эякуляте) до сложнейших форм женского, а также генетические заболевания у родителей, при которых рождение здорового потомства без применения репродуктивных технологий невозможно, либо крайне проблематично.
Процедура требует стимуляции яичников, взятия яйцеклеток, оплодотворения в лабораторных условиях с последующим культивированием эмбрионов до 5-6го дня, и переносом эмбриона в матку. В настоящее время включает в себя множество модификаций, включая искусственное дозревание яйцеклеток, полученных без стимуляции, в лабораторных условиях (IVM).
Что эффективнее: ЭКО или инсеминация
Вопрос, который беспокоит всех, выбирающих метод лечения бесплодия: что же лучше, инсеминация или ЭКО?
Преимущества инсеминации состоят в том, что:
Методика испытана, отработана до мелочей;
Стоимость её невысока («сдвоенная» инсеминация в 4-6 раз дешевле ЭКО со стимуляцией);
Применима при умеренно сниженной фертильности спермы;
Возможно повторение (нескольких попыток);
Минимально влияет на здоровье/самочувствие пациентов (осложнения практически исключены);
Недостатки инсеминации также очевидны:
Низкая средняя эффективность: даже при проведении инсеминации с «легкой стимуляцией» вероятность беременности после отдельной процедуры невелика: в лучших клиниках она доходит до 25% (обычно не выше 20%);
Необходимость частого мониторирования роста фолликула/ фолликулов: иногда приходится до 4-5 раз посетить врача перед процедурой;
Строгие требования к качеству спермы: фертильность её должна быть не ниже определенных показателей: в случаях с выраженными нарушениями методика неэффективна;
Относительные ограничения по возрасту: проводить инсеминацию пациенткам старше 35 лет чаще всего неразумно и чревато затягиванием достижения главной цели – получения беременности;
Простота и «рутинность» методики не должна обманывать: обязательно наличие оснащенной эмбриологической лаборатории и квалифицированного персонала.
ЭКО помогает справиться с любыми формами бесплодия, оно дороже и сложнее по выполнению, в два и долее раз эффективнее, но иногда (к счастью, крайне редко) встречаются осложнения. Безвредность ЭКО доказана многочисленными данными статистики заболеваемости.
Ниже в таблицах приведены научные (!) данные об эффективности ЭКО/ВМИ в различных ситуациях.
Таблица 1. Частота наступления беременности (%) при использовании разных методов искусственной инсеминации при лечении женского бесплодия при фертильной сперме партнера:
Искусственное оплодотворение (ВМИ)
по сумме 4 попыток
Искусственное оплодотворение (ЭКО)
за одну попытку
ЭКО c IVM (ИВМ)
Стоимость
Первичная видеоконсультация врача-репродуктолога
ЭКО c IVM – услуги по программе
Показания к применению ЭКО с IVM
В рамках ЭКО с IVM женщина не получает гормональных препаратов для стимуляции овуляции или получает их в минимальных дозах. Соответственно, риск развития синдрома гиперстимуляции яичников снижается практически до нуля. Именно этими факторами руководствуются наши специалисты, рекомендуя IVM для лечения бесплодия. При согласии женщины методика применяется:
Первичная видеоконсультация врача-репродуктолога
Что такое ЭКО с IVM (In Vitro Maturation)?
При данной процедуре яйцеклетки забираются из яичников пациентки не созревшими, затем доращиваются в лаборатории. Метод ЭКО с IVM позволяет получить несколько готовых к оплодотворению ооцитов, даже у тех пациенток, у которых не происходит полное созревание фолликулов, при этом агрессивное гормональное воздействие противопоказано или неэффективно. В этом главное преимущество революционного метода.
Сегодня ЭКО с IVM внедрено в большинстве развитых стран. Это не самый результативный метод ВРТ, но он является последней надеждой для некоторых пар зачать малыша без применения донорской яйцеклетки. Уже более 1000 здоровых детей появились на свет в результате применения нового метода лечения бесплодия. Однако в Москве ЭКО с IVM пока предлагают очень немногие. Центр «Линия жизни» среди пионеров. Метод полностью освоен нашими репродуктологами и эмбриологами: программы с IVM реализуются по европейским стандартам и на европейском уровне. По показателям эффективности процедуры мы не уступаем лучшим репродуктивным клиникам мира.
Преимущества прохождения ЭКО с IVM в центре «Линия жизни»
Экстракорпоральное оплодотворение с IVM не требует специальной подготовки, только стандартное для ЭКО обследование. В рамках искусственного оплодотворения с IVM гормональная стимуляция либо не используется совсем, либо проходит по минимальной схеме, лишь запуская механизмы созревания яйцеклеток.
Для пациентов Центра репродукции «Линия жизни» программа начинается с того, что врач-репродуктолог рассчитывает день забора яйцеклетки и назначает пациентке УЗИ. Первая УЗИ-фолликулометрия проводится на 2-3 сутки физиологического цикла женщины. Для второго УЗИ женщина приходит в центр на 6-9 сутки. В рамках ультразвукового исследования доктор определяет количество активно развивающихся фолликулов и оценивает состояние эндометрия.
Ооциты извлекаются на 8-12 сутки менструального цикла. Пункция фолликулов обычно осуществляется трансвагинально. Это кропотливая процедура, размер фолликулов в 2-3 раза меньше, чем при полном созревании. Здесь требуются мастерство и опыт врача-репродуктолога и команды медсестер, именно поэтому ЭКО с IVM можно встретить только в самых подвинутых центрах репродукции. На процедуру уходит 30-40 минут, она осуществляется с анестезией под контролем УЗИ.
После этого в работу включаются эмбриологи центра. Они помещают несозревшие ооциты в специальную культуральную среду с добавлением гормонов. Там под контролем специалистов ооциты доращиваются до стадии метафазы II, т.е. до готовности к оплодотворению. Этот процесс занимает 24-48 часов. Для оплодотворения зрелых клеток используется технология ИКСИ. Уже на 3-5 сутки после оплодотворения ооцитов эмбрион переносится в матку. Иногда показан перенос в следующем менструальном цикле, тогда эмбрион подвергается витрификации (способ криозаморозки).
Этапы ЭКО с IVM
Сейчас результативность ЭКО с IVM немного ниже, чем у стандартных программ, включающих индукцию суперовуляции. Но гораздо выше, чем у ЭКО в естественном цикле для определённого круга пациенток. Техника реализации процедуры постоянно совершенствуется, результаты улучшаются. В том числе благодаря исследовательской деятельности врачей-репродуктологов центра «Линия жизни».