Что такое либидо и как оно влияет на отношения в паре?
Либидо (или сексуальное желание) – это первобытный половой инстинкт, желание физической близости с противоположным полом. Этот термин был введен отцом психоанализа Зигмундом Фрейдом. Психоаналитик предполагал, что именно либидо составляет основу человеческого поведения.
Выраженность сексуального желания зависит от уровня половых гормонов в организме человека. И у каждого она индивидуальна. Прогестерон и эстрогены – женские половые гормоны в значительной степени влияют на желание близости и здоровье женского организма. Мужские половые гормоны называются андрогенами. Один из самых важных – тестостерон – определяет уровень влечения мужчины.
Нарушения либидо доставляют массу проблем как мужчинам так и женщинам. Сложности в интимных отношениях половых партнеров приводят к ощущению собственной неполноценности, взаимной неудовлетворенности, поиску новых связей или чудодейственных средств.
Существуют психологические и физиологические факторы снижения либидо. В этой статье мы не будем рассматривать последние (а именно, тяжелые соматические заболевания, прием лекарственных средств, органические изменения репродуктивных органов, злоупотребление алкоголем и никотином).
Сексуальное желание – очень хрупкий механизм. Расстроить его могут, казалось бы, пустяки. Особенно если речь идет о мужчинах. Неосторожный взгляд (слово, движение) любимой женщины и все. мужчина потерпел фиаско. Большую роль, если не сказать основополагающую, играет наша психика. Итак, что же относится к психологическим факторам ослабления полового влечения:
Мужчина и женщина вступают в отношения, потому что они испытывают половое влечение друг к другу. Затем появляется эмоциональная, интеллектуальная и духовная близость. Отношения становятся насыщеннее и ярче. Но сексуальное желание сохраняется по-прежнему. И это является залогом семейной гармонии и благополучия.
Бывают периоды, когда сексуальное влечение ослабевает или отсутствует удовлетворение от половых контактов и в этом нет ничего страшного. Но если Вы понимаете, что влечение к партнеру вообще исчезло – это повод задуматься. А в некоторых случаях есть смысл обратиться к специалисту.
Совсем не зря расстройством половых функций занимаются две категории специалистов – психотерапевт и сексолог (который как правило имеет психотерапевтическое и психиатрическое образование в основе). Они помогут вам разобраться и в большинстве случаев наладить интимную жизнь. Потому что по статистике на 70% сексуальные дисфункции имеют психологическую природу.
Если у вас проблемы на работе – ваша голова «занята» годовыми отчетами, подведением итогов, сложностями с руководством, интригами с коллегами. Вы иногда даже не справляетесь с текущими рабочими задачами, потому что огромное количество энергии тратите не на работу, а на удержание эмоционального напряжения в связи с работой. Приходя домой, Вы «выжаты как лимон». В данном случае снижение либидо для Вас как спасение, чтобы «выжить» в этот непростой период. Однако, наталкиваясь на недовольство партнера, Вы испытываете чувство вины, что еще больше снижает ваше влечение. Расставьте приоритеты, поменяйте наконец работу, если других вариантов нет.
Если вы переутомлены, плохо питаетесь и постоянно не досыпаете – кроме постоянной усталости, которая не лучшим образом влияет на либидо, увеличивается уровень кортизола, а выработка половых гормонов наоборот снижается. Вы находитесь на грани нервного истощения и не можете думать ни о чем, кроме сна, сна и еще раз сна. Наладьте режим труда и отдыха и проблема уйдет сама собой.
Будьте желанными и желайте сами, дарите и получайте наслаждение!
Миодистрофия Дюшенна: что это такое?
Время чтения: 10 мин.
Доктор медицинских наук, президент благотворительного фонда «Гордей» и бабушка Гордея, мальчика с диагнозом миодистрофия Дюшенна, Татьяна Андреевна Гремякова рассказывает о том, что это за болезнь, почему ее часто принимают за гепатит, и что необходимо делать, чтобы дети с этим диагнозом как можно дольше сохраняли активность и жили полной жизнью.
Мышечная дистрофия Дюшенна (МДД) — одно из наиболее распространенных среди редких (орфанных) генетических фатальных нейромышечных заболеваний. В большинстве случаев оно встречается только у мальчиков.
Заболевание развивается вследствие мутации гена, который отвечает за синтез белка дистрофина. У детей прогрессирует повреждение и дегенерация мышц. Со временем мышцы слабеют до такой степени, что дети/подростки не могут самостоятельно передвигаться — в возрасте 10-15 лет мальчики садятся в инвалидную коляску. Параллельно у них развиваются кардиореспираторные нарушения — проблемы с сердцем и дыханием. В возрасте 15-20 лет им уже требуется респираторная поддержка: вначале только ночью, а в дальнейшем – круглосуточно.
Сегодня, благодаря профилактике формирования контрактур, сколиоза и кардиомиопатии, применению стероидов, внедрению респираторной поддержки и другим превентивным мерам, удалось существенно продлить функциональную активность пациентов,
качество и продолжительность их жизни.
Ожидаемая продолжительность жизни мальчиков с МДД, рожденных в последние годы в развитых странах (при условии, что им доступна современная реабилитация, терапия и респираторная поддержка), — 30-40 лет.
Болезнь в большинстве случаев передается от матерей, но сами женщины от нее практически не страдают: они бессимптомные или малосимптомные носители дефектного гена. Ген может передаваться по женской линии многие поколения и никак не проявляться, поэтому рождение ребенка с дистрофией Дюшенна для семьи часто становится неожиданностью. В трети случаев болезнь – результат спонтанной мутации плода без семейной истории.
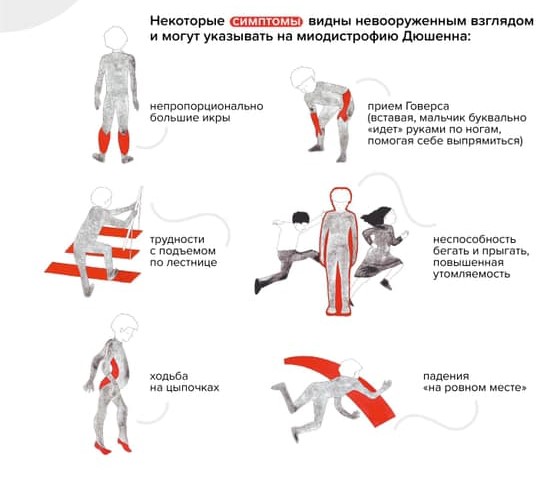
В начале болезнь распознать трудно: симптомы проявляются не сразу и нарастают постепенно. Чаще всего до четырех-пяти лет врачи и родители считают, что малыш здоров. У ребенка могут быть некоторые задержки двигательного и речевого развития, он может быть неуклюжим, часто падать и быстро уставать. Мальчик с МДД не бегает так быстро, как сверстники, не прыгает. Родителям зачастую видны некоторые особенные нюансы взросления, но никаких «красных флагов», которые позволили бы серьезно обеспокоиться, нет довольно долго.
Ребенок растет, со временем меняется его походка и осанка. Можно заметить, что он ходит на носочках. Ему трудно вставать с пола — поднимается, опираясь на руки (прием Говерса).
«Прием Говерса» и другие вероятные признаки наличия у ребенка миодистрофии Дюшенна / Фонд «Гордей»
Обращает на себя внимание увеличение икроножных мышц. Позднее трудности при ходьбе нарастают: ребенок с трудом поднимается по лестнице, у него совсем нет сил. В какой-то момент он вовсе перестает ходить и садится в инвалидную коляску.
Если есть сомнения относительно здоровья мальчика, то первое, что нужно сделать, — анализ крови на активность креатинфосфокиназы (КФК). Это фермент, содержащийся в скелетных мышцах, маркер их распада. Обычно при МДД он бывает выше нормы во много раз — например, несколько десятков тысяч единиц при норме в сотню.
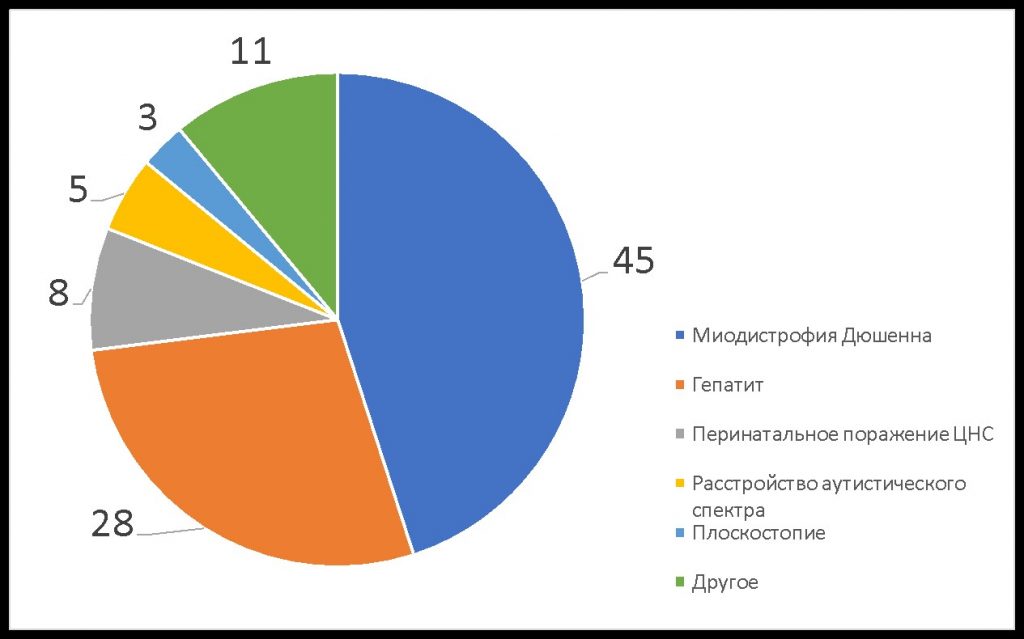
МДД — редкое заболевание. Врачи могут ни разу за свою практику не столкнуться с ним и не знать, что делать. Часто ребенку ошибочно ставят диагноз гепатит, перинатальное поражение ЦНС и/или аутизм и назначают лечение, подчас ускоряющее прогрессирование Дюшенна (Рис. 1).
Рис. 1. Результаты опроса
200 родителей (%): «Какой первый диагноз был поставлен мальчику с миодистрофией Дюшенна в первичном поликлиническом звене?»
Почему гепатит — самый частый из неверных диагнозов? При МДД в крови повышаются уровни трансаминаз, что ошибочно принимается за симптоматику гепатитов. Но эти ферменты в случае МДД мышечного, а не печеночного происхождения.
Если выявлено увеличение уровня КФК выше критического (более 2000 ед), необходимо делать генетический анализ и искать мутацию в гене дистрофина.
Информация для медицинских специалистов
Ген дистрофина — один из самых больших в человеческом организме. Он состоит примерно из 2,5 млн пар нуклеотидов, содержит 79 экзонов, размер гена 2,2 Мб. Уровень мутаций гена относительно высок: в одном из трех случаев МДД вызывается мутацией de novo (впервые возникшее изменение, в отличие от унаследованного – прим.ред). Таким образом, новые случаи возникают даже при наличии хороших инструментов пренатальной диагностики и семейного консультирования для известных случаев.
Высокая частота мутаций также лежит в основе большого разнообразия мутаций, выявленных у пациентов с МДД. Наиболее часто встречаются делеции (
68%), затем по частоте идут дупликации (
11%) одного или нескольких экзонов, реже обнаруживаются небольшие мутации (∼20% пациентов). Мутации могут происходить на любом участке гена, но делеции чаще сконцентрированы между экзонами 45–55, а дупликации — между экзонами 2–10. Тип и расположение мутации определяют ход течения заболевания и то, какое лечение требуется больному.
Сейчас в России применяется специфическая молекулярно-генетическая диагностика повреждения гена дистрофина, определение мутации в каждом конкретном случае.
Генетическое тестирование позволяет точно поставить диагноз. Ранняя и прецизионная диагностика больных МДД необходима для правильного сфокусированного назначения этиопатогенетической терапии. Фактически каждому такому ребенку требуется персонализированная терапия в зависимости от типа и локализации мутации гена.
Бесплатная генетическая диагностика проводится больным с диагнозом МДД, а также бессимптомным пациентам с высокими значениями КФК (более 2000 ЕД\л) с 2019 года. Ограничений по возрасту исследуемых больных нет.
Как попасть на генетическую диагностику?
Диагностику проводят в ФГБНУ «Медико-генетический научный центр имени академика Н.П. Бочкова». Направить на диагностику может только врач. Для этого он должен позвонить на Горячую линию по номеру 8-800-100-17-60 (линия предназначена исключительно для врачей) и зарегистрировать пациента в программе бесплатного генотипирования. В этом случае транспортные услуги по перевозке биоматериалов также будут бесплатны.
Только в 30% случаев больной ребенок рождается в результате спонтанной мутации. В 70% случаев носителем мутации является мама ребенка, которая, как правило, не знает об этом.
При планировании беременности женщинам желательно сделать генетический тест на носительство МДД. В некоторых странах такой тест обязателен.
Оценка функциональной активности ребенка позволяет понять его состояние и спрогнозировать дальнейшее течение заболевания. Для этого заболевания нет биохимических маркеров течения болезни. Изменение функциональной и физической активности у детей с МДД выражается в числовых значениях. Это позволяет понять степень выраженности болезни и динамику ее клинической симптоматики.
Если ребенок ходит, его состояние оценивают по методу The North Star (NSAA). Дополнительно оценивается расстояние, пройденное за 6 минут, и время подъема и спуска с четырех ступеней.
Для тех, кто потерял способность ходить, есть метод оценки работы рук — Performance of Upper Limb (PUL) test.
Физическая терапия и реабилитация — основа ухода за больными с МДД на протяжении всей жизни. Она нужна, чтобы поддерживать физическую активность и функциональность.
Современная реабилитация ориентирована:
На более поздних этапах болезни это:
Тутора для ребенка с миодистрофией Дюшенна / Фонд «Гордей»
Для сохранения способности ходить важно следить за постановкой ног ребенка на полную стопу, а также уделять внимание растяжке, особенно мышц голеностопа. Иначе через некоторое время мальчик сможет ходить только на цыпочках, и тогда ему понадобится коляска.
Занятия в бассейне / Фонд «Гордей»
Если не заниматься физической терапией, ребенок может потерять способность ходить рано и сесть в коляску в 7-8 лет.
В результате начнутся серьезные изменения, в первую очередь, позвоночника: сильный сколиоз, требующий операции на позвоночнике, пострадают сердце и дыхание.
Реабилитация и физическая терапия способны надолго продлить двигательную активность больного.
Позиционирование на стадии коляски фокусируется на том, чтобы сохранить правильное положение тела и ног, не допустить развития сколиоза и контрактур в суставах, сохранить максимальный объем движений рук.
В наиболее тяжелой стадии заболевания важна респираторная реабилитация.
Медицинская помощь
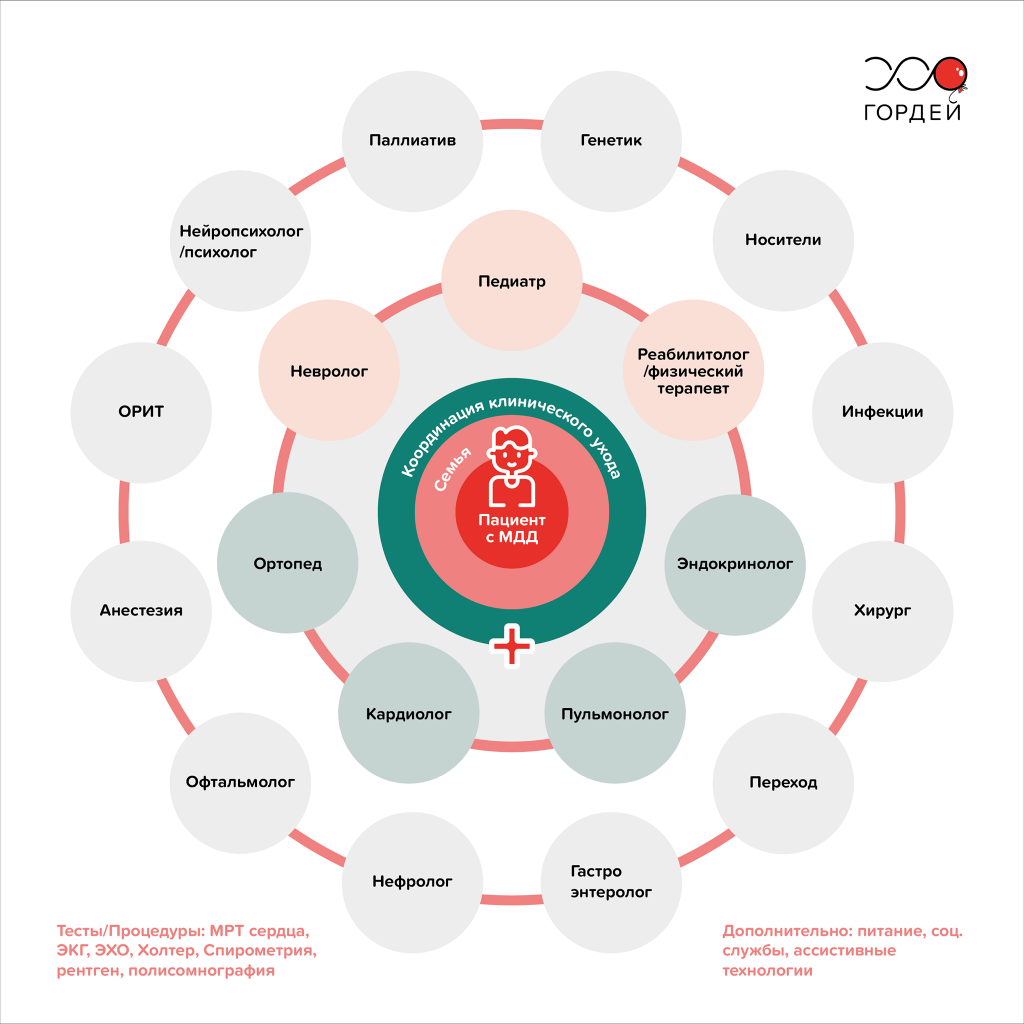
Миодистрофия Дюшенна — прогрессирующее заболевание, которое со временем поражает многие системы и органы человека. А значит, вести пациента с МДД должна мультидисциплинарная команда врачей под руководством специалиста по нервно-мышечным заболеваниям (например, педиатр или детский невролог).
По мере взросления ребенка эта функция переходит к неврологу, работающему со взрослыми пациентами. Следует заранее определить необходимых специалистов, чья помощь понадобится уже взрослому пациенту.
В современной медицинской и паллиативной концепции ведения пациентов с МДД считается важным ориентироваться на его семью: общаться, координировать уход, информировать об ожидаемых изменениях, связанных с болезнью.
Какие врачи ведут пациента с МДД
| Специалист | Сфера ответственности |
|---|---|
| Невролог | Комплексное ведение болезни на протяжении всей жизни. |
| Реабилитолог | Упреждение развития контрактур и деформации, минимизация боли, продление функциональности и способности к передвижению. |
| Ортопед/Хирург | Поддержка двигательных функций как можно дольше, минимизация контрактур суставов, поддержка позвоночника в прямом положении. |
| Эндокринолог (поддержание костного здоровья) | Уменьшение прогрессирования остеопороза, восстановление при ранних признаках остеопороза. |
| Эндокринолог (рост и половое созревание) | Минимизация нарушений роста, коррекция пубертатного развития, развитие и предотвращение опасного для жизни криза надпочечников. |
| Пульмонолог | Уменьшение респираторных осложнений и сохранение функции дыхательных мышц. |
| Кардиолог | Максимальное продление работы сердца, упреждение формирования сердечной недостаточности и других отклонений. |
| Гастроэнтеролог и диетолог | Профилактика недостаточного или плохого питания, избыточного веса и ожирения. |
| Психолог | Психосоциальная поддержка на протяжении всей жизни, помощь в планировании будущего и формировании представлений о том, как пациенты будут активно участвовать в уходе за собой и ежедневной деятельности. |
| Паллиативная помощь | Симптоматическая терапия, предоставление технических средств реабилитации и медицинских изделий, социальная поддержка. |
Рис. 2. Схема организации мультидисциплинарного ухода за пациентами с миодистрофией Дюшенна на протяжении всей жизни / Фонд «Гордей»
Транзит во взрослую медицину и жизнь
Человек с заболеванием, которое начинается в детском возрасте и ведется детскими врачами, взрослея, переходит во взрослую медицинскую и паллиативную службу. Переход обычно происходит в возрасте от 17 лет до 21 года, в зависимости от системы здравоохранения. Однако, чем старше становится больной с МДД, тем больше он нуждается в медицинской помощи и уходе — ведь болезнь прогрессирует. А значит, без поддержки семьи и медиков не обойтись.
К сожалению, не все больные МДД смогут перейти к самостоятельной и долгой взрослой жизни. Первая причина: около трети молодых взрослых с МДД испытывают психосоциальные трудности или страдают когнитивными нарушениями, которые ограничивают самостоятельность и независимость. Вторая причина: различное течение заболевания.
Обе причины зависят от множественности мутаций гена дистрофина: от чрезвычайно злокачественной, когда дети вовсе не научаются ходить, до доброкачественной, похожей по течению и сроку жизни на миодистрофию Беккера (Birnkrant DJ, Bushby KM, Bann CM, и др., Диагностика и ведение пациентов с мышечной дистрофией Дюшенна, часть 3: первичная помощь, неотложная помощь, психосоциальная помощь и преемственность в оказании помощи на протяжении жизни пациента., The Lancet Neurology, 2018; том 17: 445-55′).
И все же для большинства молодых взрослых с МДД следует прогнозировать полноценное участие в планировании будущего и принятии решений.
Есть ли лекарство?
Сделать лекарство для МДД сложно: один препарат не вылечит всех, как при СМА. Больные МДД, как снежинки: нет одинаковых — уже описано около десяти тысяч мутаций гена. Поэтому болезнь по-разному проявляется — даже в одной семье у двух братьев.
Уже есть одобренные патогенетические лекарства, а препарат для коррекции нонсенс-мутаций в ноябре 2020 года зарегистрирован в России. Несколько препаратов находятся в третьей стадии клинических исследований. Одна из самых обнадеживающих перспектив — доставка в мышечную клетку исправленной укороченной копии гена дистрофина с помощью AAV вирусов: именно они могут перенести нужный фрагмент ДНК.
Какие перспективы?
Дети, которым диагноз «миодистрофия Дюшенна» ставится сегодня, будут жить по-другому — лучше и дольше, чем больные, рожденные 10-20 лет назад. Разработаны международные стандарты ухода, накоплен большой опыт, позволяющий предупредить развитие тяжелых осложнений болезни, продлить стадию функциональной активности ребенка, на горизонте — генетическая терапия, которая подойдет многим. Уже сейчас доступны четыре патогенетических препарата для определенных мутаций. В 2020 году в России зарегистрирован первый препарат для лечения миодистрофии Дюшенна — Аталурен.
Кто поможет?
Фонд «Гордей» создала семья, в которой растет Гордей — семилетний мальчик с миодистрофией Дюшенна. Цель фонда – улучшить на системном уровне качество диагностики, ведения, ухода, реабилитации и лекарственного обеспечения больных МДД.
Гордей с мамой, Ольгой Гремяковой. Фото из личного архива / Facebook
Одна из основных задач фонда – информирование и повышение осведомленности о миодистрофии Дюшенна врачебного и родительского сообщества. Чтобы практикующие и будущие педиатры, детские неврологи, медработники детских садов и школ знали о симптомах заболевания, а профильные специалисты имели возможности для обучения, стажировок, обмена опытом и в своей работе опирались на международные стандарты ухода и лучшие мировые практики.
Президент фонда «Гордей», доктор медицинских наук и бабушка Гордея, Татьяна Андреевна Гремякова ежемесячно проводит Школу для родителей вновь диагностированных детей с Дюшенном: отвечает на вопросы, помогает родителям понять, что именно они могут сделать для своего ребенка уже сегодня и что происходит в науке и медицине по данной нозологии.
Учредитель фонда «Гордей», психолог и мама Гордея, Ольга Гремякова два раза в месяц проводит «Передышку» — группу поддержки для мам и пап и вебинары, помогающие родителям развивать жизнестойкость, справляться со стрессом, возвращать себе контроль над своей жизнью. Для родителей вновь диагностированных мальчиков есть индивидуальные консультации с психологом.
Чтобы записаться на ближайшую Школу, «Передышку» или на индивидуальную психологическую консультацию, нужно написать по адресу: go@dmd-russia.ru
Сообщество фонда «Гордей» в Фейсбуке.
Сообщества по таргетной (подходящей для определенных мутаций) терапии:
Для родителей детей с «нонсенс-мутацией».
Для родителей детей с одной из делеций, корректируемых пропуском экзона 45.
Для родителей детей с одной из делеций, корректируемых пропуском экзона 51.
Для родителей детей с одной из делеций, корректируемых пропуском экзона 53.
С МДД также работают следующие организации:
Федеральные центры, работающие с МДД:
Материал подготовлен с использованием гранта Президента Российской Федерации, предоставленного Фондом президентских грантов.
Эфебофилия
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Эфебофилия – это психическое расстройство, разновидность педофилии. Выражается в сексуальном влечении взрослого мужчины или женщины к детям-подросткам. В подавляющем большинстве диагностированных случаев заболевания причинами являются врожденные патологические поражения головного мозга. Очень редко провоцирующими факторами называют механические или химические поражения центральной нервной системы.

Код по МКБ-10
Эпидемиология
Разные сексуальные дисфункции личности встречается у 5-10% населения. В связи с тем, что дети в подростковом возрасте скрытны, то статистические данные не являются достоверными и полными. Патологические сексуальные предпочтения присущи и мужчинам и женщинам. Личностные психические расстройства по типу эфебофилии встречаются у 6-9% населения. У мужчин патологическое влечение чаще фиксируется в возрастном промежутке 30-34 года. У женщин 35-45 лет.
Причины эфебофилии
Мотивы возникновения психического расстройства закладываются в пубертатном периоде на фоне затяжного процесса формирования полового самосознания и психосексуальных ориентаций при близких извращенных интимных контактах, оставивших неизгладимое впечатление.
Значительная роль в процессе становления сексуального влечения к детям-подросткам принадлежит затруднениям в общении со сверстниками.
Во многих случаях эфебофилия активно прогрессирует у индивидов с сексуальными дисфункциями. Во время интимных отношений с неопытными юношами и девушками, не знающими техники полового акта, такие индивиды ощущают свое превосходство и у них меньше шансов получить осуждение за свои сексуальные действия.
У лиц мужского пола с извращенной сексуальной ориентацией при юношеской гиперсексуальности проявляется высокая сексуальная активность, в удовлетворении которой индивид проявляет безразличие каким способом реализовать половое влечение. Многим эфебофилам нравится неопытность детей-подростков, и они с удовольствием занимаются «наставничеством».
У лиц пожилого возраста проявления эфебофилии наблюдается при половых расстройствах на фоне угасающих возможностями удовлетворения влечения, тогда контакты с юношами или девушками служат стимулом слабеющей старческой сексуальности.
Скрытый вариант влечения у эфебофилов может наблюдаться при проявлении инфантильности в способе общения или манере одеваться. Влечение выражается компульсивно, пациенты в редких случаях обращаются к врачу с жалобами на сексуальное влечение к подросткам. Такая тяга увеличивается после принятия большой дозы алкоголя или наркотических веществ.

Факторы риска
Эфебофилии чаще подвержены лица с истероидным, астеническим, психоастеническим типом, психопаты, лица, злоупотребляющие алкогольсодержащими напитками и наркотическими веществами. Причинами таких девиаций выступают:

Патогенез
При эфебофилии половое поведение практически не отличается от обычного и традиционного, но отмечаются особенности:
В большинстве случаев интимные отношения с подростками, в силу особенностей психики детей в этом возрасте, проходят незамеченными. Юноши-подростки просто и с чувством признательности воспринимают проявления женской эфебофилии. Женщины на добровольных началах «обучают» неопытных юношей первым шагам интимной жизни. Больные эфебофилией получают наибольшее эмоциональное и физическое наслаждение от недостатка опыта у «подопечных». Процесс «просвещения» стимулирует у эфебофилов половое возбуждение. Иногда заболевание принимает ярко выраженные патологические проявления.
Симптомы эфебофилии
У пациентов, подверженных эфебофилии, периодически появляются фантазии, которые определяют неординарные поступки в области сексуального поведения. Эти выходки не соответствуют культурным нормам, взывают полную или частичную потерю индивидом способности адекватной адаптации к установленным нормам социума, а также невротизацию эфебофила. Влечение рассматривается, как удовлетворение сексуального напряжения. Последствия не естественных действий являются причиной дополнительного стресса. Но, в особых случаях такие поступки расцениваются, как симптоматика шизофрении. Врачу при осмотре пациента и сборе анамнеза следует учитывать, что больные могут тщательно скрывать социально неприемлемые формы влечения. Поэтому для уточнения диагноза следует наблюдать за поведением пациента в динамике.
Первые признаки эфебофилии проявляются у пациентов с установленными диагнозами:
Синдром зависимости от алкоголя или наркотических веществ.
Интенсивность симптоматики выражается в возникновении сексуального влечения к детям, находящимся в подростковом возрасте.

Стадии
Для традиционного нормального развития сексуальных отношений характерны стадии:
При эфебофилии отсутствует стадия эмоционального сближения. Как правило, эфебофилы после стадии влечения переходят к сексуальной близости. Переход к коитусу может проходить в грубой, агрессивной или садистской форме. Но в некоторых случаях, стадия эмоционального сближения завуалирована под «обучение» и переход к интимной близости совершается в мягкой форме.

Формы
Согласно статистике диагностированных психических патологий эфебофилию подразделяют на виды, в зависимости от выбора пола подростков. Это:

Диагностика эфебофилии
Постановка диагноза основывается на, периодически возникающих, сильных эротических фантазиях и возрастании сексуального влечения к подросткам с целью удовлетворения физиологических половых потребностей. Об эфебофилии могут свидетельствовать необычные экстраординарные поступки сексуального характера, противоречащие нормам социально-этического поведения. Действия пациента подчинены навязчивым фантазиям, борясь с которыми он испытывает огромный психологический стресс. Такие патологические поведенческие расстройства наблюдаются не менее, чем полгода. У одного пациента одновременно могут быть сочетанные аномальные половые предпочтения.
Дифференциальная диагностика
У больных эфебофилией как правило диагностируются комбинированные личностные половые патологические дисфункции. Извращенное влечение к подросткам может сочетаться с:
Психиатры тщательно дифференцируют эфебофилию от шизофрении.
К кому обратиться?
Лечение эфебофилии
Для лечения эфебофилии при моносимптомных проявлениях используют методы психоанализа, психотерапию, бихевиоральную терапию, сочетая с комплексным лечением препаратами, способствующими контролю импульсов:
Все терапевтические мероприятия проводятся и контролируются врачами-психиатрами.
Профилактика
Меры профилактики психосексуальных социально опасных поступков начинаются с устранения провоцирующих факторов:
Важную роль в предупреждении преступлений на фоне извращенных сексуальных влечений и фантазий принадлежит семье. Именно в семейном кругу происходит формирование нравственных качеств, жизненных ценностей, развитие и формирование личности. Агрессивная неблагоприятная обстановка среди близких родственников создает благоприятные условия для возникновения неправильных социально опасных действий при сексуальных девиациях и провоцирует развитие психических патологий с половой дезадаптацией. Семья, в которой проживает больной эфебофилией, может помочь при лечении психической дисфункции, а может быть дополнительной травмирующей причиной и усугубить патологическую адаптацию в социуме, провоцируя пациента на опасные действия.
Поскольку эфебофилия относится к парафилиям, которые носят серийный характер, то профилактические мероприятия в данном случае будут направлены на предотвращение серии преступлений.

Прогноз
Прогноз, преимущественно, сомнителен. Правонарушения на сексуальной почве относятся к наиболее тяжелым. Родным и близким необходимо внимательно отслеживать наклонности родственников с эфебофилией или другими сексуальными расстройствами. Своевременное выявление извращенных наклонностей у членов семьи позволит избежать тяжких последствий.